版權信息: ?四川大學華西醫院華西期刊社《中國修復重建外科雜志》版權所有,未經授權不得轉載、改編
軟骨發育不全是人類最常見的短肢侏儒癥,是一種遺傳性骨骼發育障礙疾病,全世界有超過25萬人受到影響;超過95%患者存在FGF受體3基因突變,其中80%以上為新發突變[1]。軟骨發育不全患者常表現出根狀肢體短縮(近端肢體縮短)的短肢畸形等特征,嚴重影響生活質量。國內外關于軟骨發育不全下肢短縮畸形延長的文獻報道很多,但關于上肢短臂畸形的報道相對較少[2]。短臂畸形不僅會影響美觀,還會限制上肢完成洗頭和會陰清洗等基本動作,甚至引起患者心理問題[3-6]。在上肢畸形引起的功能限制中,最常見的是無法進行獨立的會陰衛生[5]。因此,上肢延長術是軟骨發育不全患者骨科治療的重要組成部分。近年來,關于軟骨發育不全短臂畸形的延長與重建取得了顯著進展。現對軟骨發育不全短臂畸形上肢延長術的適應證、手術方法、風險、潛在并發癥及術后管理等方面作一綜述。
1 軟骨發育不全短臂畸形病因與表現
1.1 病因
遺傳因素:① 常染色體顯性遺傳:大多數軟骨發育不全短臂畸形是由常染色體顯性遺傳引起的。如果父母一方攜帶致病基因,子女則有50%概率遺傳該疾病。② 基因突變:特定基因的突變是導致軟骨發育不全短臂畸形的主要原因。FGF受體3基因突變與該疾病密切相關,該基因突變會干擾軟骨細胞的正常增殖和分化過程,使得軟骨的生長和發育受阻,導致骨骼短縮和畸形。生長板是骨骼生長的關鍵部位,突變的基因會影響生長板中軟骨細胞的排列和代謝,從而影響骨骼的長度和形狀。
環境因素:雖然目前尚無明確的環境因素被證實與軟骨發育不全短臂畸形的發生直接相關,但一些研究表明[7],孕期母親的健康狀況、營養攝入、接觸有害物質等可能會對胎兒的骨骼發育產生一定影響。
1.2 表現
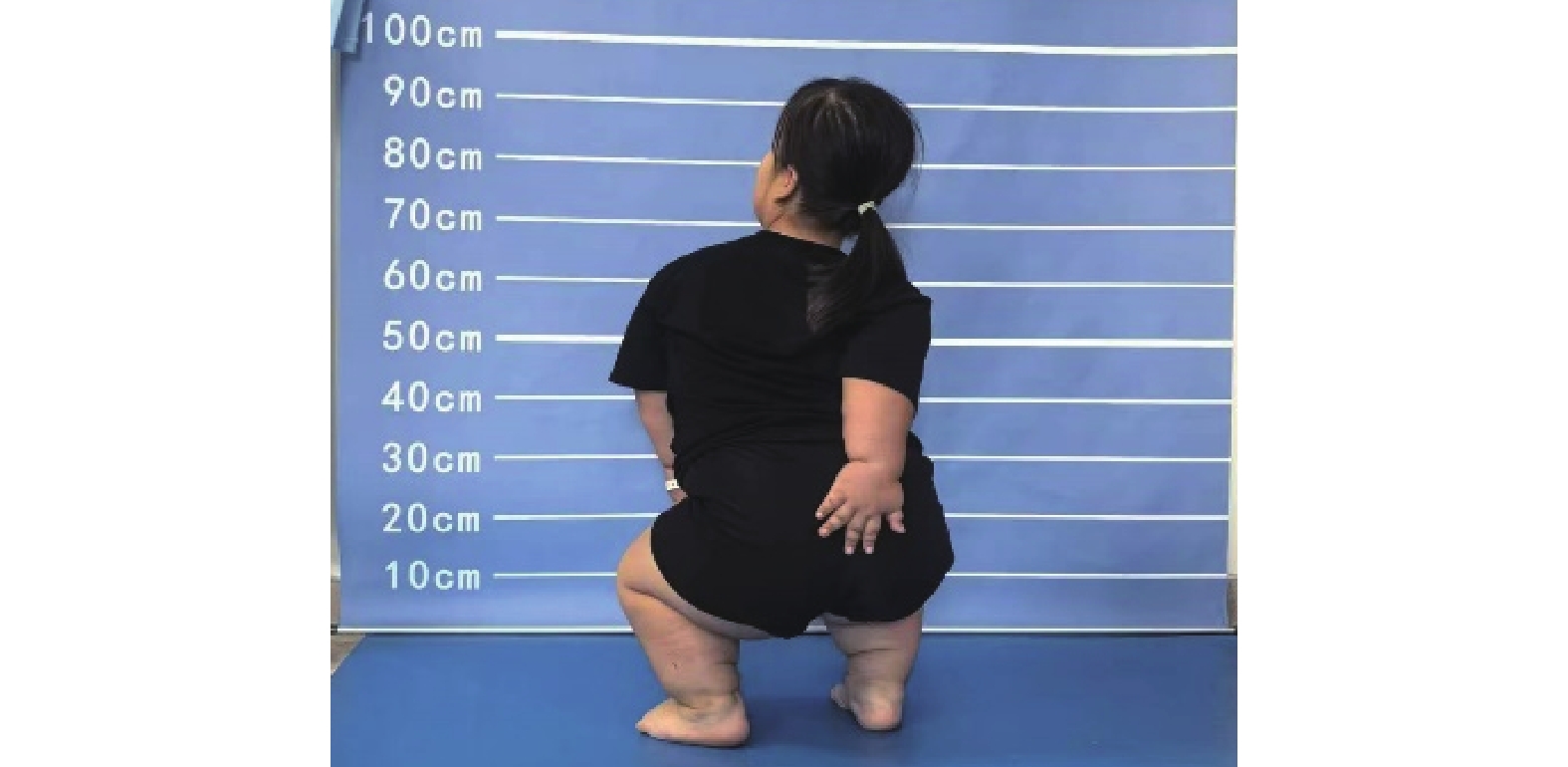
因根狀肢體短縮的特性,軟骨發育不全短臂畸形表現為上臂(肱骨)相對于前臂長度不成比例的短小。此外,肘關節不能完全伸展也是軟骨發育不全常見的上肢異常,這種肢體比例失調和肘部伸展不足導致的功能性殘疾,主要表現為基本日常活動問題,如護理肛門周圍的個人衛生困難(圖1),這些活動通常需在他人幫助下進行,或使用為此設計的專用設備。因此,對于軟骨發育不全患者,除了以增高為目的的美容延長外,一般短臂畸形的延長僅需延長雙側肱骨即可。
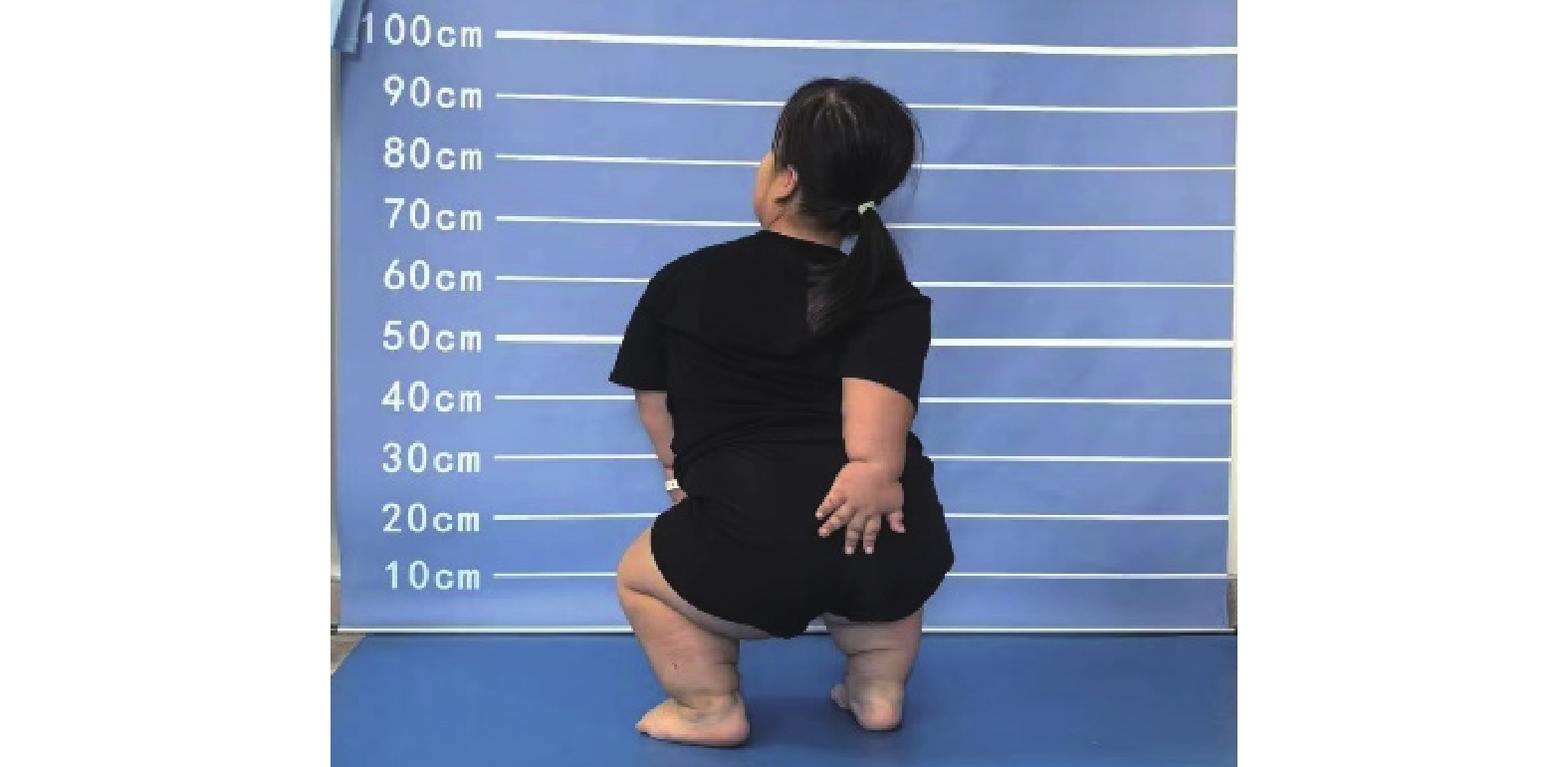 圖1
患者護理會陰衛生困難
Figure1.
Patient nursing perineal hygiene is very difficult
圖1
患者護理會陰衛生困難
Figure1.
Patient nursing perineal hygiene is very difficult
2 軟骨發育不全的肱骨延長術
2.1 適應證與延長器械選擇
軟骨發育不全患者均先行下肢延長,后行肱骨延長。下肢延長結果令人鼓舞,但較多患者下肢延長后喪失了穿脫褲子和襪子的能力。目前,越來越多軟骨發育不全患者在股骨和脛骨延長后繼續選擇行肱骨延長術。軟骨發育不全患者期望的最終肱骨長度是根據長骨比例或上肢與身高比例來確定的。對于肱骨長度差異(包括預測差異)>5 cm的患者,建議進行手術延長,可有效改善短臂畸形外觀和功能[8]。
外固定延長是首選方法,用于延長的裝置包括單側、多軸或環形外固定架,以及近年報道的髓內延長裝置[9]。 1978年Dick和Tietjen首次報道應用Wagner技術進行肱骨延長術,但該方法延長長度較短,并且延長后肢體疼痛和骨不愈合發生率較高[10]。目前報道顯示成功的肱骨延長方法有Ilizarov環形外固定架、單側外固定架和Taylor Spatial框架[11]。“牽拉骨延長成骨”的理念源于Ilizarov方法,以Ilizarov“張力-應力”法則指導下的漸進式機械牽張成骨來逐漸延長肱骨[7,12]。由于采用穩定的環形固定、經皮皮質切開術和具有三維矯正可能性的緩慢牽引,上肢的矯正和延長更加安全、有效。軟骨發育不全患者具有較高骨愈合能力,使得外科醫生可以進行相對更長距離的肱骨延長手術,由于韌帶和其他軟組織松弛,這種延長通常耐受良好[13]。在不增加并發癥、再生形成和肩部穩定性風險的情況下,術后肱骨延長百分比可達50%~100%,愈合指數為24~30 d/cm。治療過程中患兒佩戴固定器后可正常上學,對日常生活及活動干擾較小。即使患者骨骼發育不成熟,但只要年齡夠大并能夠配合術后物理治療,即可行肱骨延長術。
2.2 手術方法
2.2.1 肱骨截骨外固定支架延長
肱骨截骨外固定支架延長是目前最常用方法。延長原理是通過在肢體上安裝外固定支架,逐漸調整支架長度,刺激骨骼生長,實現肢體延長。外固定可以精確控制延長的速度和幅度,對軟組織損傷相對較小;Ilizarov環形外固定架、單側外固定架和Taylor Spatial框架均可應用于軟骨發育不全短臂畸形的肱骨延長術[6],不足在于患者需要長時間佩戴支架,存在針道感染等風險。
對于肱骨截骨平面,一般選擇在三角肌止點以下經三角結節水平行微創截骨術,該處利于暴露,同時血供相對中下段豐富,利于骨生長。對于外固定支架的選擇,當不需要畸形矯正或不需要長距離延長(超過6 cm)時可使用單側外固定架。單側外固定架具有簡單、佩戴舒適性較好的優勢,其并發癥發生率與傳統環形外固定架相似,但在促進成骨方面弱于環形外固定架,外固定架佩戴時間較長,拆除外固定架后再骨折發生率較高[14]。Ruan等[15]報道在肱骨短縮和近端內翻角畸形的情況下,可使用配備微小刻度旋轉固定夾的單側外固定架進行急性畸形矯正和肢體逐漸延長,術后功能改善良好。但拆除外固定架后再生骨有明顯骨折風險,因此早期拆除單側外固定架后應使用鋼板固定。對于嚴重短臂畸形者,環形外固定架則為首選。Ilizarov環形外固定技術利用牽張成骨原理,可以在最小風險下有效延長骨骼,重建上肢肢體形態與功能[16-17]。與單側外固定架相比,環形外固定架固定和延長前臂具有獨特優勢,因其可使用細的(直徑1.5~2.5 mm)全針固定而非粗的螺紋半針(單側外固定架固定一般選擇直徑6 mm半針)固定,使得軟組織可牢固固定且不顯笨重,而且環形外固定架為多平面三維立體固定,具有更佳的穩定性[6,18]。還有研究顯示,使用合適直徑的半針代替全針進行近端固定,可最大限度減少神經損傷的潛在風險[3]。
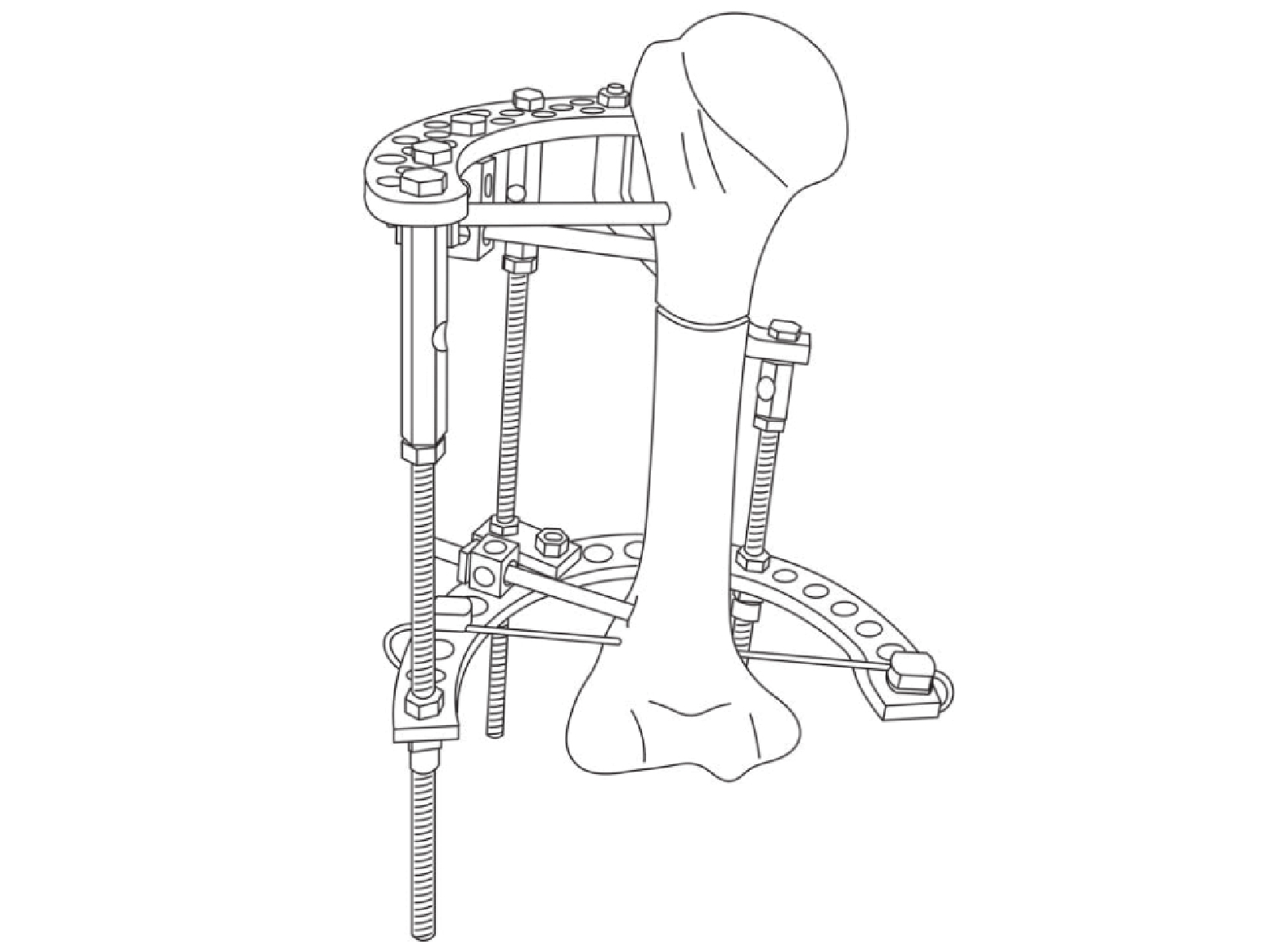
環形外固定穿針布局(圖2)與操作方法:先確定截骨近端與遠端穿針平面。在肱骨遠端骨骺近側穿入1枚平行肘關節面的直徑1.5~2.5 mm克氏針(2 mm直徑以下克氏針需牽引拉伸,鋼針遠、近端均從肱骨前外側進針,錘擊穿出對側,鋼針與肱骨縱軸垂直。遠端進針點須避開橈神經,不用高速電鉆,以防止骨壞死造成后期固定針松動以及術中卷纏軟組織牽扯鄰近神經。遠、近端進針時先屈肘,并分別用手指將皮膚拉向近、遠端,以減少骨延長時皮膚張力。截骨遠、近端選擇肱骨外側安全穿針區域,應用螺紋半針固定。截骨后調整兩側支架使截骨近、遠端面復位后緊密接觸,產生反向加壓以減少術后出血[19]。典型病例來自國家康復輔具研究中心附屬康復醫院矯形外科(圖3)。
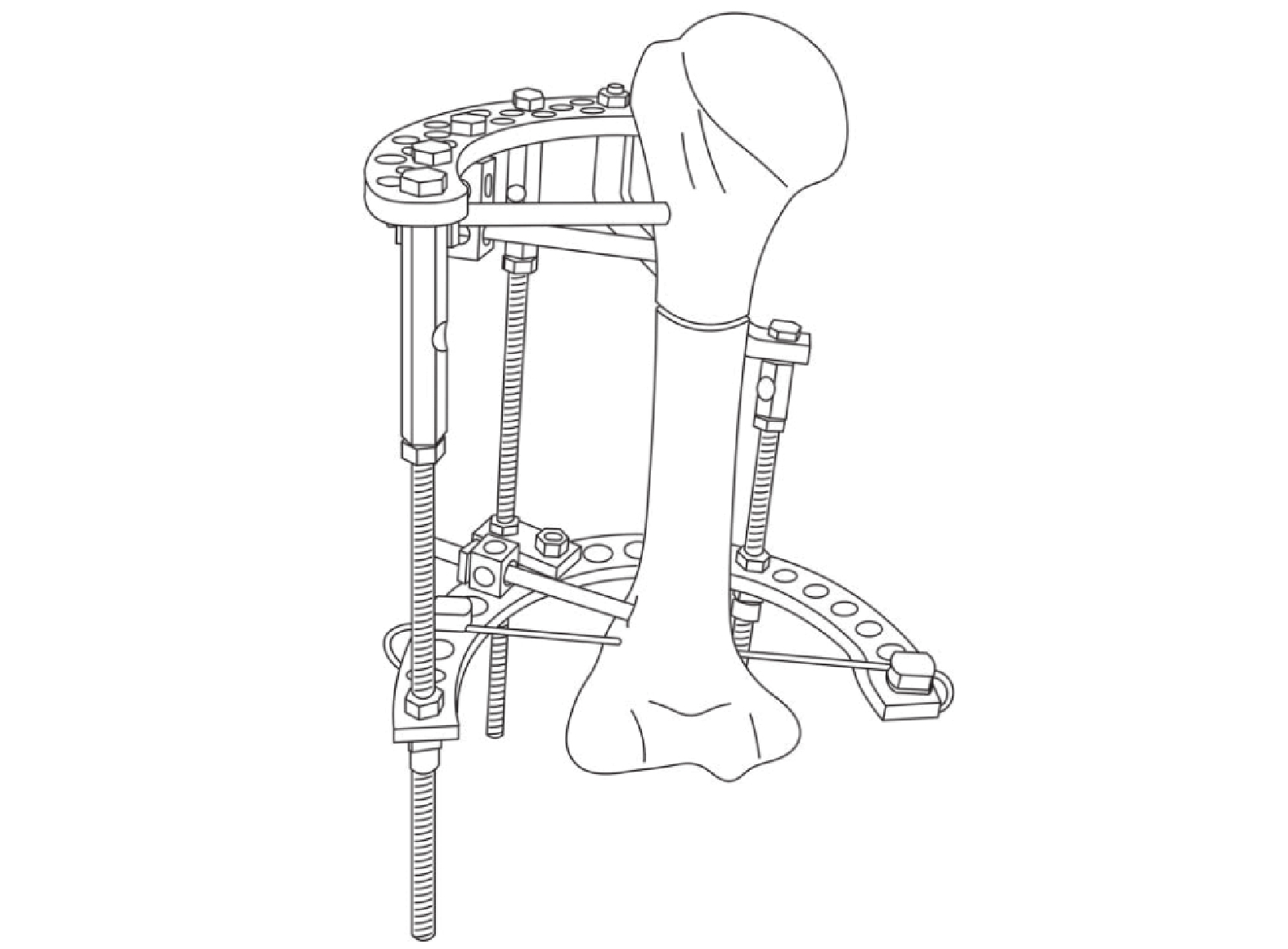 圖2
環形外固定肱骨延長構型及穿針布局
Figure2.
Lengthening configuration and pin layout of the humerus with ring external fixation
圖2
環形外固定肱骨延長構型及穿針布局
Figure2.
Lengthening configuration and pin layout of the humerus with ring external fixation
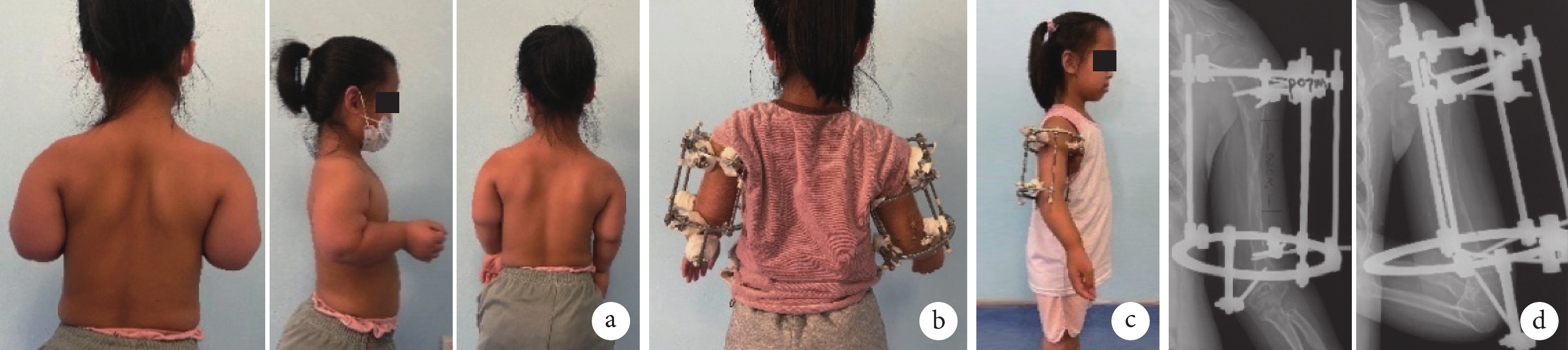 圖3
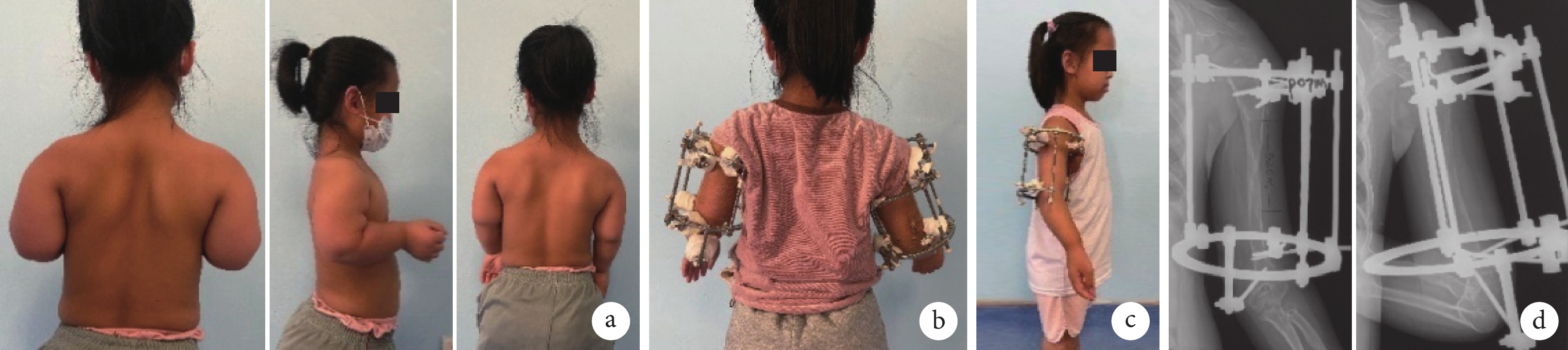
患兒,女,11歲,軟骨發育不全短臂畸形
圖3
患兒,女,11歲,軟骨發育不全短臂畸形
a. 術前后面觀、側面觀及雙臂下垂外觀;b. 行雙肱骨環形外固定架延長;c. 術后7個月側面觀;d. 術后7個月正側位X線片示肱骨較術前延長8.2 cm
Figure3. An 11-year-old girl with achondroplastic short arm deformitya. Posterior view, lateral view, and arms drooping appearance before operation; b. Bilateral humerus Ilizarov external fixators were used; c. Lateral view at 7 months after operation; d. Anteroposterior and lateral X-ray films at 7 months after operation showed that the humerus was 8.2 cm longer than before operation
2.2.2 髓內延長裝置
髓內延長用于肱骨延長的報道少見,最早Tiefenboeck等[20]和Kurtz等[21]分別報道了1例應用美國PRECICE?磁力髓內釘成功延長肱骨的經驗,該髓內延長釘也是目前下肢延長成熟使用的髓內延長釘。Hammouda等[22]于2017年報道了應用PRECICE?磁力髓內釘對5例患者6側肱骨進行延長的經驗,平均延長速度為0.7 mm/d(0.5~0.8 mm/d),平均延長5.1 cm(4.5~5.8 cm),均達到延長目的,無并發癥發生。提示髓內延長技術可以安全有效地延長肱骨。
髓內延長將延長裝置植入體內,通過機械或電磁等方式實現肢體延長,避免了外固定架對日常生活的影響以及針道感染問題,患者舒適度較高[22-23]。但手術操作相對外固定架復雜,對醫生技術要求較高,且價格較為昂貴,國內目前無相關器械引入和應用報道。文獻報道髓內延長的愈合指數約為36 d/cm,略高于應用外固定器進行延長[22-23]。另外,現有的髓內釘設計包括常用的直徑30 mm、長度150 mm,直徑50 mm、長度175 mm和直徑80 mm、長度245 mm 3種規格,可能會因長度和直徑原因,限制其應用于肱骨過短和過細的患者[24]。此外,即使在大多數骨骼成熟的患者中,軟骨發育不全患者肱骨的長度和粗細尺寸過小,也會阻礙髓內延長的開展[25-26]。因此,軟骨發育不全患者目前仍通常使用外固定架進行肱骨延長[26-27]。
2.3 外固定架延長術后管理
術后4~7 d開始延長,根據皮膚牽伸反應、連續X線片觀察到的骨骼再生情況調整牽引速度;通常每天延長1 mm,分4~6次完成。如果在外固定架上放置關節鉸鏈,可實現同期延長和矯正畸形。患者每3~4周接受1次術側肱骨X線片檢查,當X線片顯示再生骨令人滿意(X線片上至少有3個皮質)時,去除外固定架[2,27]。
手術肢體從術后第1天開始活動,鼓勵患者主動進行肩、肘關節康復鍛煉,以維持相鄰關節活動范圍為主。
2.4 臨床和影像學評價
軟骨發育不全短臂畸形患者行肱骨延長術后的常用臨床評估指標有延長百分比(延長長度/初始骨長度)、愈合指數(外固定架佩戴時間/延長長度)、肩關節活動度、延長時間和外固定架佩戴時間等。其中,延長百分比可以客觀評價患者肱骨延長的極限范圍和程度;愈合指數用來分析治療的總體速度(延長和愈合),有助于比較不同延長幅度患者的臨床效果。
功能評估可采用前臂-肩-手功能障礙評分(DASH評分)[14,28],評價患者上肢功能受限程度。Ginebreda等[27]通過面診或電話隨訪,請患者對以下問題回答“是”或“否”:① 術前自行保持肛周區域個人衛生嗎?現在能做嗎?② 術前能將手放進褲子口袋嗎?現在能做嗎?然后評估患者對肱骨延長過程的滿意程度(不滿意、滿意或非常滿意),如果不滿意需注明原因。
Hamanishi等[29]通過X線片檢查對新生骨組織的形成進行評價,主要觀察以下3部分:① 外部膨大形(桶狀梭狀新生骨組織,僅比原骨寬);② 平直形(與原骨一樣寬的同質新生骨組織);③ 縮窄形(比原始骨窄的骨痂),用以評估新生骨痂成骨的優劣。
2.5 并發癥
軟骨發育不全短臂畸形患者行肱骨延長術的常見并發癥包括橈神經麻痹、肩部半脫位、術后肱骨骨折、感染和鄰近關節攣縮等[3,30-31]。Ginebreda等[27]報道55例患者中有2例(3.6%)在術中發生了一過性橈神經麻痹。肘關節僵硬攣縮、短暫性橈神經麻痹發生率可達6%~10%,再骨折發生率達10%~14%,主要見于單側外固定延長者[6]。牽張引起的神經反應也是常見并發癥,需要減緩延長速度。另外,偶有延長新生骨痂礦化過快出現過早實變[5]。可使用Paley方法[32]評估術后并發癥,將并發癥分為問題、障礙、輕微并發癥和主要并發癥,并分別對癥處理。
3 小結
軟骨發育不全短臂延長是一個具有挑戰且治療周期漫長的手術。因此,軟骨發育不全患者進行肢體延長手術的一個先決條件是患者積極主動了解手術的益處和風險。另一方面,盡管肢體延長需要很長時間,但患者能夠繼續穿戴固定器上學,對日常活動幾乎沒有影響。肱骨延長對每個患者的主要好處之一是,一旦延長過程完成,他們最終能夠自我管理個人會陰衛生。此外積極的運動[29]和康復訓練,能有效控制延長期間肢體功能受限發生。隨著醫學技術的不斷進步,軟骨發育不全短臂畸形的延長與重建方法將不斷創新和完善。同時,多學科協作將在治療中發揮更加重要的作用,包括骨科醫生、康復醫生、遺傳學家等共同為患者制定個性化的治療方案。總之,軟骨發育不全短臂畸形的延長與重建是一個復雜而具有挑戰性的領域。目前雖然取得了一定進展,但仍需要進一步研究和探索,以提高治療效果,改善患者的生活質量。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突
作者貢獻聲明 郭保逢:文獻檢索、收集數據、撰寫文章;秦泗河:對文章的知識性內容作批評性審閱,提供技術指導、典型病例
軟骨發育不全是人類最常見的短肢侏儒癥,是一種遺傳性骨骼發育障礙疾病,全世界有超過25萬人受到影響;超過95%患者存在FGF受體3基因突變,其中80%以上為新發突變[1]。軟骨發育不全患者常表現出根狀肢體短縮(近端肢體縮短)的短肢畸形等特征,嚴重影響生活質量。國內外關于軟骨發育不全下肢短縮畸形延長的文獻報道很多,但關于上肢短臂畸形的報道相對較少[2]。短臂畸形不僅會影響美觀,還會限制上肢完成洗頭和會陰清洗等基本動作,甚至引起患者心理問題[3-6]。在上肢畸形引起的功能限制中,最常見的是無法進行獨立的會陰衛生[5]。因此,上肢延長術是軟骨發育不全患者骨科治療的重要組成部分。近年來,關于軟骨發育不全短臂畸形的延長與重建取得了顯著進展。現對軟骨發育不全短臂畸形上肢延長術的適應證、手術方法、風險、潛在并發癥及術后管理等方面作一綜述。
1 軟骨發育不全短臂畸形病因與表現
1.1 病因
遺傳因素:① 常染色體顯性遺傳:大多數軟骨發育不全短臂畸形是由常染色體顯性遺傳引起的。如果父母一方攜帶致病基因,子女則有50%概率遺傳該疾病。② 基因突變:特定基因的突變是導致軟骨發育不全短臂畸形的主要原因。FGF受體3基因突變與該疾病密切相關,該基因突變會干擾軟骨細胞的正常增殖和分化過程,使得軟骨的生長和發育受阻,導致骨骼短縮和畸形。生長板是骨骼生長的關鍵部位,突變的基因會影響生長板中軟骨細胞的排列和代謝,從而影響骨骼的長度和形狀。
環境因素:雖然目前尚無明確的環境因素被證實與軟骨發育不全短臂畸形的發生直接相關,但一些研究表明[7],孕期母親的健康狀況、營養攝入、接觸有害物質等可能會對胎兒的骨骼發育產生一定影響。
1.2 表現
因根狀肢體短縮的特性,軟骨發育不全短臂畸形表現為上臂(肱骨)相對于前臂長度不成比例的短小。此外,肘關節不能完全伸展也是軟骨發育不全常見的上肢異常,這種肢體比例失調和肘部伸展不足導致的功能性殘疾,主要表現為基本日常活動問題,如護理肛門周圍的個人衛生困難(圖1),這些活動通常需在他人幫助下進行,或使用為此設計的專用設備。因此,對于軟骨發育不全患者,除了以增高為目的的美容延長外,一般短臂畸形的延長僅需延長雙側肱骨即可。
 圖1
患者護理會陰衛生困難
Figure1.
Patient nursing perineal hygiene is very difficult
圖1
患者護理會陰衛生困難
Figure1.
Patient nursing perineal hygiene is very difficult
2 軟骨發育不全的肱骨延長術
2.1 適應證與延長器械選擇
軟骨發育不全患者均先行下肢延長,后行肱骨延長。下肢延長結果令人鼓舞,但較多患者下肢延長后喪失了穿脫褲子和襪子的能力。目前,越來越多軟骨發育不全患者在股骨和脛骨延長后繼續選擇行肱骨延長術。軟骨發育不全患者期望的最終肱骨長度是根據長骨比例或上肢與身高比例來確定的。對于肱骨長度差異(包括預測差異)>5 cm的患者,建議進行手術延長,可有效改善短臂畸形外觀和功能[8]。
外固定延長是首選方法,用于延長的裝置包括單側、多軸或環形外固定架,以及近年報道的髓內延長裝置[9]。 1978年Dick和Tietjen首次報道應用Wagner技術進行肱骨延長術,但該方法延長長度較短,并且延長后肢體疼痛和骨不愈合發生率較高[10]。目前報道顯示成功的肱骨延長方法有Ilizarov環形外固定架、單側外固定架和Taylor Spatial框架[11]。“牽拉骨延長成骨”的理念源于Ilizarov方法,以Ilizarov“張力-應力”法則指導下的漸進式機械牽張成骨來逐漸延長肱骨[7,12]。由于采用穩定的環形固定、經皮皮質切開術和具有三維矯正可能性的緩慢牽引,上肢的矯正和延長更加安全、有效。軟骨發育不全患者具有較高骨愈合能力,使得外科醫生可以進行相對更長距離的肱骨延長手術,由于韌帶和其他軟組織松弛,這種延長通常耐受良好[13]。在不增加并發癥、再生形成和肩部穩定性風險的情況下,術后肱骨延長百分比可達50%~100%,愈合指數為24~30 d/cm。治療過程中患兒佩戴固定器后可正常上學,對日常生活及活動干擾較小。即使患者骨骼發育不成熟,但只要年齡夠大并能夠配合術后物理治療,即可行肱骨延長術。
2.2 手術方法
2.2.1 肱骨截骨外固定支架延長
肱骨截骨外固定支架延長是目前最常用方法。延長原理是通過在肢體上安裝外固定支架,逐漸調整支架長度,刺激骨骼生長,實現肢體延長。外固定可以精確控制延長的速度和幅度,對軟組織損傷相對較小;Ilizarov環形外固定架、單側外固定架和Taylor Spatial框架均可應用于軟骨發育不全短臂畸形的肱骨延長術[6],不足在于患者需要長時間佩戴支架,存在針道感染等風險。
對于肱骨截骨平面,一般選擇在三角肌止點以下經三角結節水平行微創截骨術,該處利于暴露,同時血供相對中下段豐富,利于骨生長。對于外固定支架的選擇,當不需要畸形矯正或不需要長距離延長(超過6 cm)時可使用單側外固定架。單側外固定架具有簡單、佩戴舒適性較好的優勢,其并發癥發生率與傳統環形外固定架相似,但在促進成骨方面弱于環形外固定架,外固定架佩戴時間較長,拆除外固定架后再骨折發生率較高[14]。Ruan等[15]報道在肱骨短縮和近端內翻角畸形的情況下,可使用配備微小刻度旋轉固定夾的單側外固定架進行急性畸形矯正和肢體逐漸延長,術后功能改善良好。但拆除外固定架后再生骨有明顯骨折風險,因此早期拆除單側外固定架后應使用鋼板固定。對于嚴重短臂畸形者,環形外固定架則為首選。Ilizarov環形外固定技術利用牽張成骨原理,可以在最小風險下有效延長骨骼,重建上肢肢體形態與功能[16-17]。與單側外固定架相比,環形外固定架固定和延長前臂具有獨特優勢,因其可使用細的(直徑1.5~2.5 mm)全針固定而非粗的螺紋半針(單側外固定架固定一般選擇直徑6 mm半針)固定,使得軟組織可牢固固定且不顯笨重,而且環形外固定架為多平面三維立體固定,具有更佳的穩定性[6,18]。還有研究顯示,使用合適直徑的半針代替全針進行近端固定,可最大限度減少神經損傷的潛在風險[3]。
環形外固定穿針布局(圖2)與操作方法:先確定截骨近端與遠端穿針平面。在肱骨遠端骨骺近側穿入1枚平行肘關節面的直徑1.5~2.5 mm克氏針(2 mm直徑以下克氏針需牽引拉伸,鋼針遠、近端均從肱骨前外側進針,錘擊穿出對側,鋼針與肱骨縱軸垂直。遠端進針點須避開橈神經,不用高速電鉆,以防止骨壞死造成后期固定針松動以及術中卷纏軟組織牽扯鄰近神經。遠、近端進針時先屈肘,并分別用手指將皮膚拉向近、遠端,以減少骨延長時皮膚張力。截骨遠、近端選擇肱骨外側安全穿針區域,應用螺紋半針固定。截骨后調整兩側支架使截骨近、遠端面復位后緊密接觸,產生反向加壓以減少術后出血[19]。典型病例來自國家康復輔具研究中心附屬康復醫院矯形外科(圖3)。
 圖2
環形外固定肱骨延長構型及穿針布局
Figure2.
Lengthening configuration and pin layout of the humerus with ring external fixation
圖2
環形外固定肱骨延長構型及穿針布局
Figure2.
Lengthening configuration and pin layout of the humerus with ring external fixation
 圖3
患兒,女,11歲,軟骨發育不全短臂畸形
圖3
患兒,女,11歲,軟骨發育不全短臂畸形
a. 術前后面觀、側面觀及雙臂下垂外觀;b. 行雙肱骨環形外固定架延長;c. 術后7個月側面觀;d. 術后7個月正側位X線片示肱骨較術前延長8.2 cm
Figure3. An 11-year-old girl with achondroplastic short arm deformitya. Posterior view, lateral view, and arms drooping appearance before operation; b. Bilateral humerus Ilizarov external fixators were used; c. Lateral view at 7 months after operation; d. Anteroposterior and lateral X-ray films at 7 months after operation showed that the humerus was 8.2 cm longer than before operation
2.2.2 髓內延長裝置
髓內延長用于肱骨延長的報道少見,最早Tiefenboeck等[20]和Kurtz等[21]分別報道了1例應用美國PRECICE?磁力髓內釘成功延長肱骨的經驗,該髓內延長釘也是目前下肢延長成熟使用的髓內延長釘。Hammouda等[22]于2017年報道了應用PRECICE?磁力髓內釘對5例患者6側肱骨進行延長的經驗,平均延長速度為0.7 mm/d(0.5~0.8 mm/d),平均延長5.1 cm(4.5~5.8 cm),均達到延長目的,無并發癥發生。提示髓內延長技術可以安全有效地延長肱骨。
髓內延長將延長裝置植入體內,通過機械或電磁等方式實現肢體延長,避免了外固定架對日常生活的影響以及針道感染問題,患者舒適度較高[22-23]。但手術操作相對外固定架復雜,對醫生技術要求較高,且價格較為昂貴,國內目前無相關器械引入和應用報道。文獻報道髓內延長的愈合指數約為36 d/cm,略高于應用外固定器進行延長[22-23]。另外,現有的髓內釘設計包括常用的直徑30 mm、長度150 mm,直徑50 mm、長度175 mm和直徑80 mm、長度245 mm 3種規格,可能會因長度和直徑原因,限制其應用于肱骨過短和過細的患者[24]。此外,即使在大多數骨骼成熟的患者中,軟骨發育不全患者肱骨的長度和粗細尺寸過小,也會阻礙髓內延長的開展[25-26]。因此,軟骨發育不全患者目前仍通常使用外固定架進行肱骨延長[26-27]。
2.3 外固定架延長術后管理
術后4~7 d開始延長,根據皮膚牽伸反應、連續X線片觀察到的骨骼再生情況調整牽引速度;通常每天延長1 mm,分4~6次完成。如果在外固定架上放置關節鉸鏈,可實現同期延長和矯正畸形。患者每3~4周接受1次術側肱骨X線片檢查,當X線片顯示再生骨令人滿意(X線片上至少有3個皮質)時,去除外固定架[2,27]。
手術肢體從術后第1天開始活動,鼓勵患者主動進行肩、肘關節康復鍛煉,以維持相鄰關節活動范圍為主。
2.4 臨床和影像學評價
軟骨發育不全短臂畸形患者行肱骨延長術后的常用臨床評估指標有延長百分比(延長長度/初始骨長度)、愈合指數(外固定架佩戴時間/延長長度)、肩關節活動度、延長時間和外固定架佩戴時間等。其中,延長百分比可以客觀評價患者肱骨延長的極限范圍和程度;愈合指數用來分析治療的總體速度(延長和愈合),有助于比較不同延長幅度患者的臨床效果。
功能評估可采用前臂-肩-手功能障礙評分(DASH評分)[14,28],評價患者上肢功能受限程度。Ginebreda等[27]通過面診或電話隨訪,請患者對以下問題回答“是”或“否”:① 術前自行保持肛周區域個人衛生嗎?現在能做嗎?② 術前能將手放進褲子口袋嗎?現在能做嗎?然后評估患者對肱骨延長過程的滿意程度(不滿意、滿意或非常滿意),如果不滿意需注明原因。
Hamanishi等[29]通過X線片檢查對新生骨組織的形成進行評價,主要觀察以下3部分:① 外部膨大形(桶狀梭狀新生骨組織,僅比原骨寬);② 平直形(與原骨一樣寬的同質新生骨組織);③ 縮窄形(比原始骨窄的骨痂),用以評估新生骨痂成骨的優劣。
2.5 并發癥
軟骨發育不全短臂畸形患者行肱骨延長術的常見并發癥包括橈神經麻痹、肩部半脫位、術后肱骨骨折、感染和鄰近關節攣縮等[3,30-31]。Ginebreda等[27]報道55例患者中有2例(3.6%)在術中發生了一過性橈神經麻痹。肘關節僵硬攣縮、短暫性橈神經麻痹發生率可達6%~10%,再骨折發生率達10%~14%,主要見于單側外固定延長者[6]。牽張引起的神經反應也是常見并發癥,需要減緩延長速度。另外,偶有延長新生骨痂礦化過快出現過早實變[5]。可使用Paley方法[32]評估術后并發癥,將并發癥分為問題、障礙、輕微并發癥和主要并發癥,并分別對癥處理。
3 小結
軟骨發育不全短臂延長是一個具有挑戰且治療周期漫長的手術。因此,軟骨發育不全患者進行肢體延長手術的一個先決條件是患者積極主動了解手術的益處和風險。另一方面,盡管肢體延長需要很長時間,但患者能夠繼續穿戴固定器上學,對日常活動幾乎沒有影響。肱骨延長對每個患者的主要好處之一是,一旦延長過程完成,他們最終能夠自我管理個人會陰衛生。此外積極的運動[29]和康復訓練,能有效控制延長期間肢體功能受限發生。隨著醫學技術的不斷進步,軟骨發育不全短臂畸形的延長與重建方法將不斷創新和完善。同時,多學科協作將在治療中發揮更加重要的作用,包括骨科醫生、康復醫生、遺傳學家等共同為患者制定個性化的治療方案。總之,軟骨發育不全短臂畸形的延長與重建是一個復雜而具有挑戰性的領域。目前雖然取得了一定進展,但仍需要進一步研究和探索,以提高治療效果,改善患者的生活質量。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突
作者貢獻聲明 郭保逢:文獻檢索、收集數據、撰寫文章;秦泗河:對文章的知識性內容作批評性審閱,提供技術指導、典型病例