最新全球癌癥數據顯示2020年新增60.4萬食管癌病例和54.4萬死亡病例;其發病率在所有惡性腫瘤中排名第7,死亡率排名第6[1]。我國每年新發食管癌病例占全球總數的50%以上[1],其中僅11%的病理類型為食管腺癌[2]。手術、化療、放療、分子靶向治療等多模式治療是目前食管癌的治療方法,但總體5年總生存率仍不高[3-5],其中食管腺癌患者的總體5年生存率<20%[5-7]。世界范圍內新發食管鱗狀細胞癌(鱗癌)病例數呈現下降趨勢,而新發食管腺癌病例數呈現明顯增長趨勢[2, 5, 8-9]。
基于部分病理特征的TNM分期系統在臨床實踐中意義重大,但其在預測惡性腫瘤生存率時忽略了很多重要的風險因素,如年齡、組織分化程度和治療方式等。近年來,列線圖被廣泛應用于眾多惡性腫瘤預后的預測,然而國內有關食管腺癌患者預后的列線圖預測模型罕有報道。本研究擬構建胸下段和腹部食管腺癌預后的預測模型,通過列線圖進行可視化展示,并進一步比較其與傳統TNM分期系統的預測效能。
1 資料與方法
1.1 臨床資料
使用SEER*Stat 8.4.2軟件從SEER Research數據庫(17 Regs,2022nov sub)中選擇2010—2015年食管癌患者。納入標準:(1)原發性食管腺癌;(2)僅單原發腫瘤。排除標準:(1)生存時間<3個月;(2)診斷方式非病理確診;(3)組織學類型為非食管腺癌;(4)組織分化、腫瘤原發部位等信息不明確或未知;(5)原發部位非胸下段或腹段。
1.2 資料收集
提取患者信息包括:年齡、性別、組織分化程度、T分期、N分期、M分期(遠處轉移)、手術、放療、化療、是否行淋巴結病理活檢和生命狀態。本研究的結局指標為患者的總生存(overall survival,OS)。
1.3 統計學分析
使用R軟件(4.2.1)和相關R軟件包進行統計學分析、繪圖和預測模型的構建。分類變量以頻數和百分比描述,通過χ2檢驗比較兩組患者臨床資料的均衡性。使用sample函數按照7∶3比例隨機抽取訓練隊列與驗證隊列,同時分別用來構建訓練隊列和驗證隊列的預測模型,并通過列線圖進行可視化展示。采用單因素和多因素Cox比例風險模型篩選與患者OS具有顯著相關性的臨床特征,并納入列線圖模型構建中,用于預測患者1、3、5年OS率。采用一致性指數(C-index)、校準曲線和受試者工作特征(receiver operating characteristic,ROC)曲線評價列線圖的預測效能。校準曲線的x、y軸分別對應列線圖中的預測生存率和實際生存率。曲線斜率為1時預測效果最佳。C-index越高,列線圖的預測效能越高。并通過ROC曲線比較構建的列線圖預測模型與傳統TNM分期系統的預測效能,ROC曲線下面積越大,預測效能越高。檢驗水準α=0.05。
1.4 倫理審查
本研究經西安交通大學第二附屬醫院倫理委員會同意無需倫理審批。該數據庫納入的所有患者均經信息去識別化處理,因此無需知情同意。
2 結果
2.1 患者一般資料
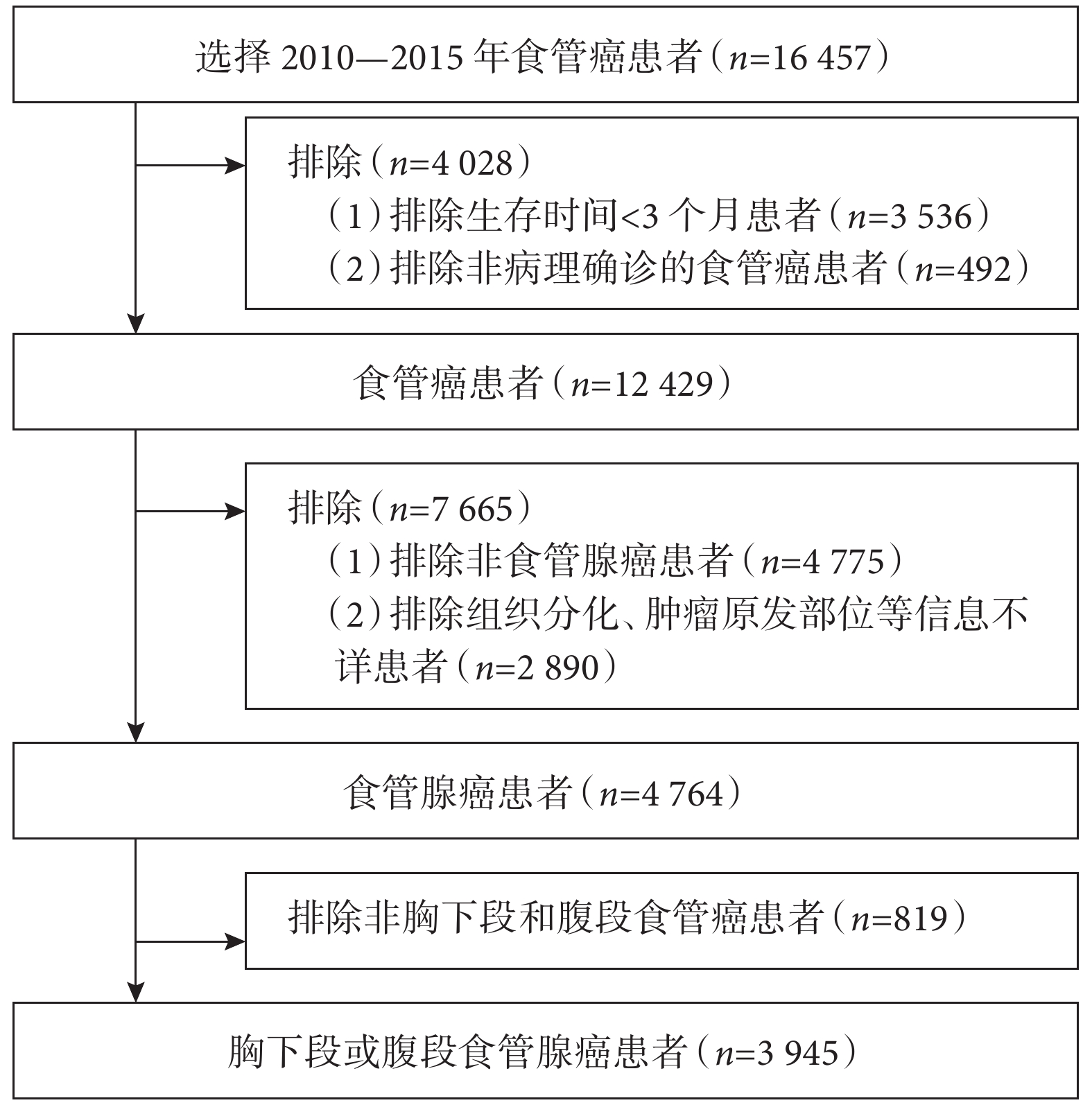
本研究共納入3945例食管腺癌患者,患者篩選流程見圖1。訓練隊列2761例,驗證隊列1184例。男性患者占比較高(88.1%),確診時TNM分期Ⅲ~Ⅳ期患者占59.1%,淋巴結轉移占60.5%;大多數患者均接受了化療(79.2%)和放療(69.0%)。訓練隊列和驗證隊列患者基線資料差異無統計學意義(P>0.05);見表1。
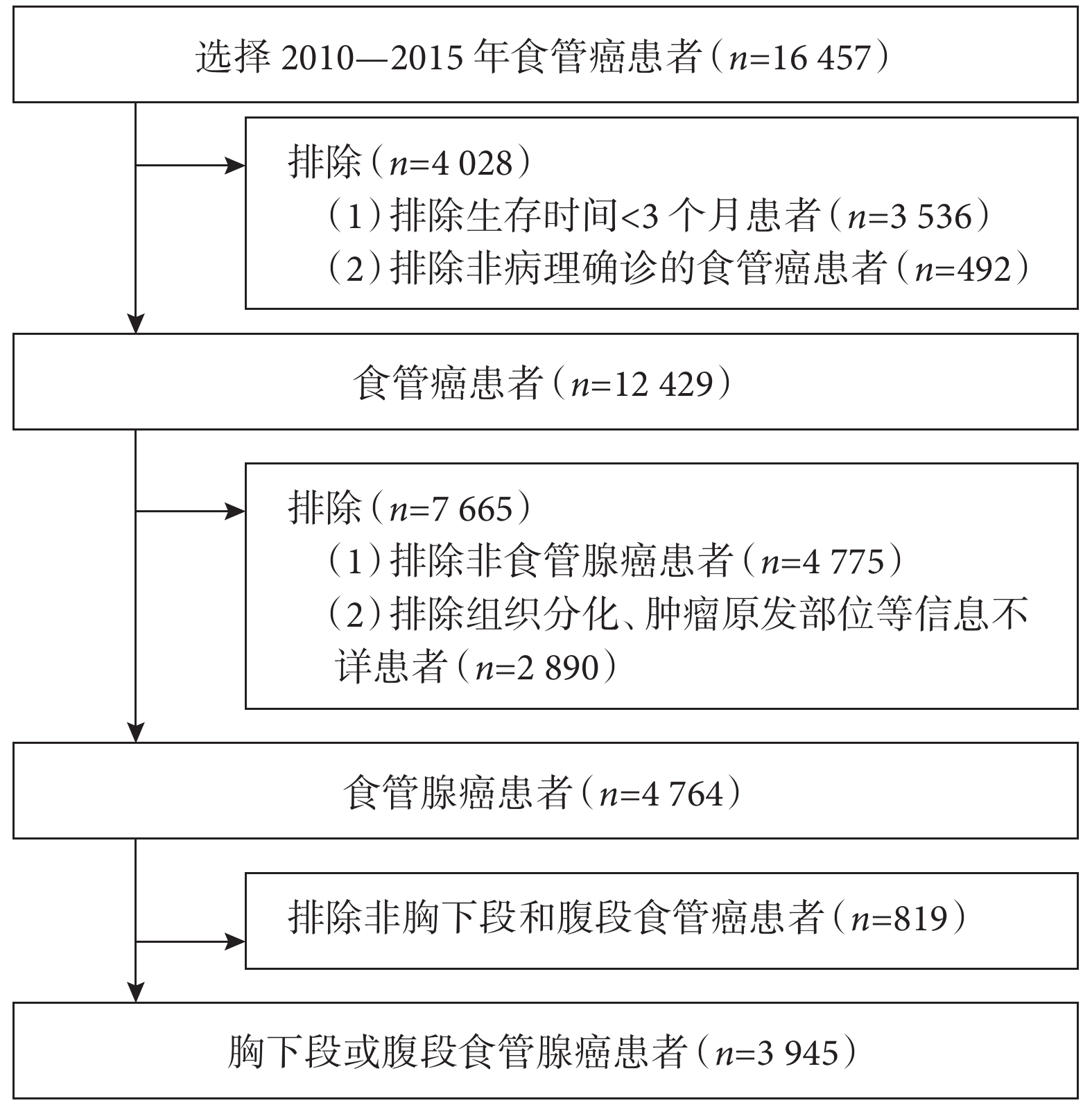 圖1
患者篩選流程圖
圖1
患者篩選流程圖
2.2 Cox回歸分析結果
多因素Cox回歸分析顯示,年齡、組織分化程度、T分期、淋巴結分期、遠處轉移、手術、放療和化療是影響食管腺癌患者OS的因素;見表2。
2.3 構建和驗證列線圖預測模型
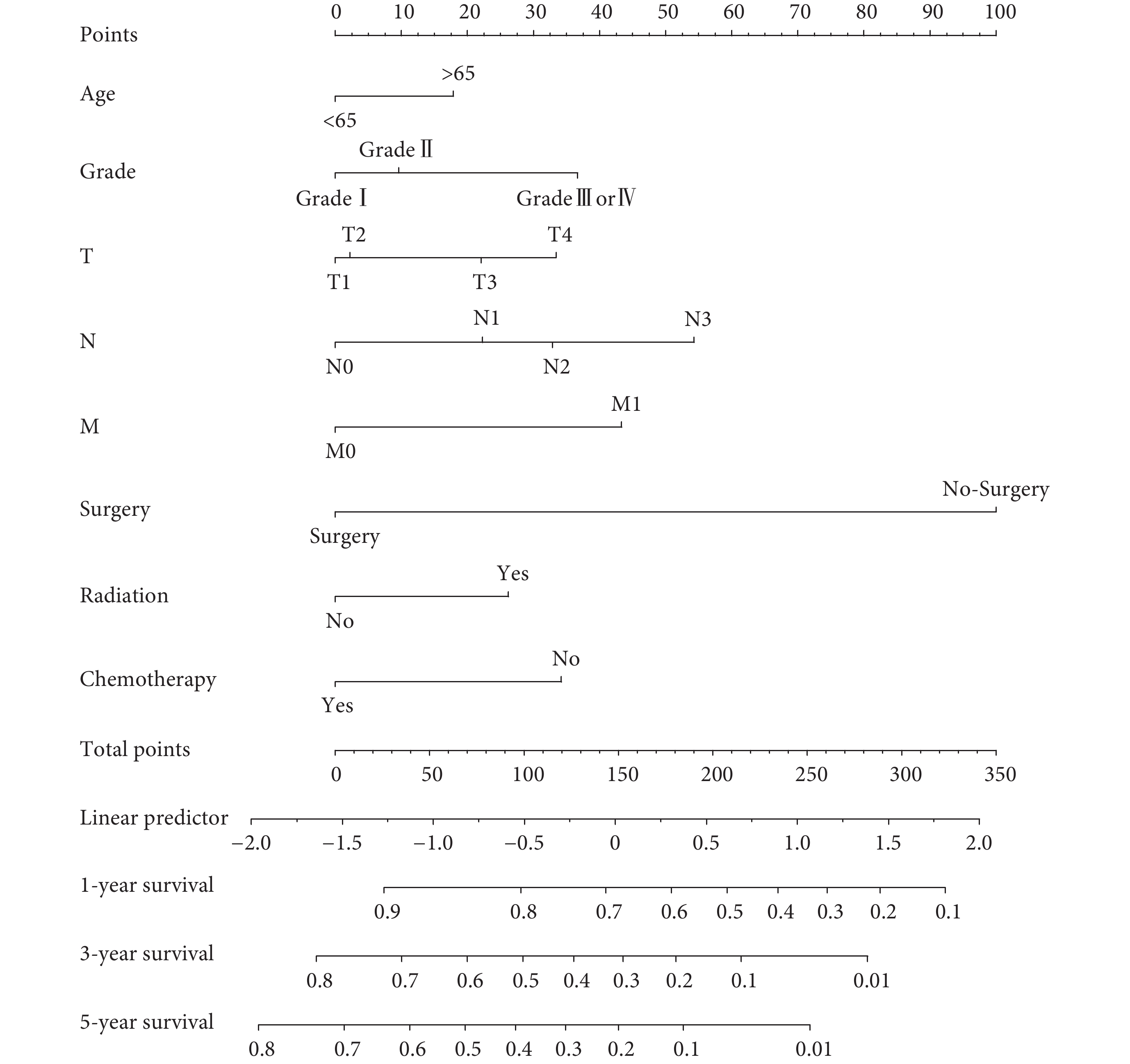
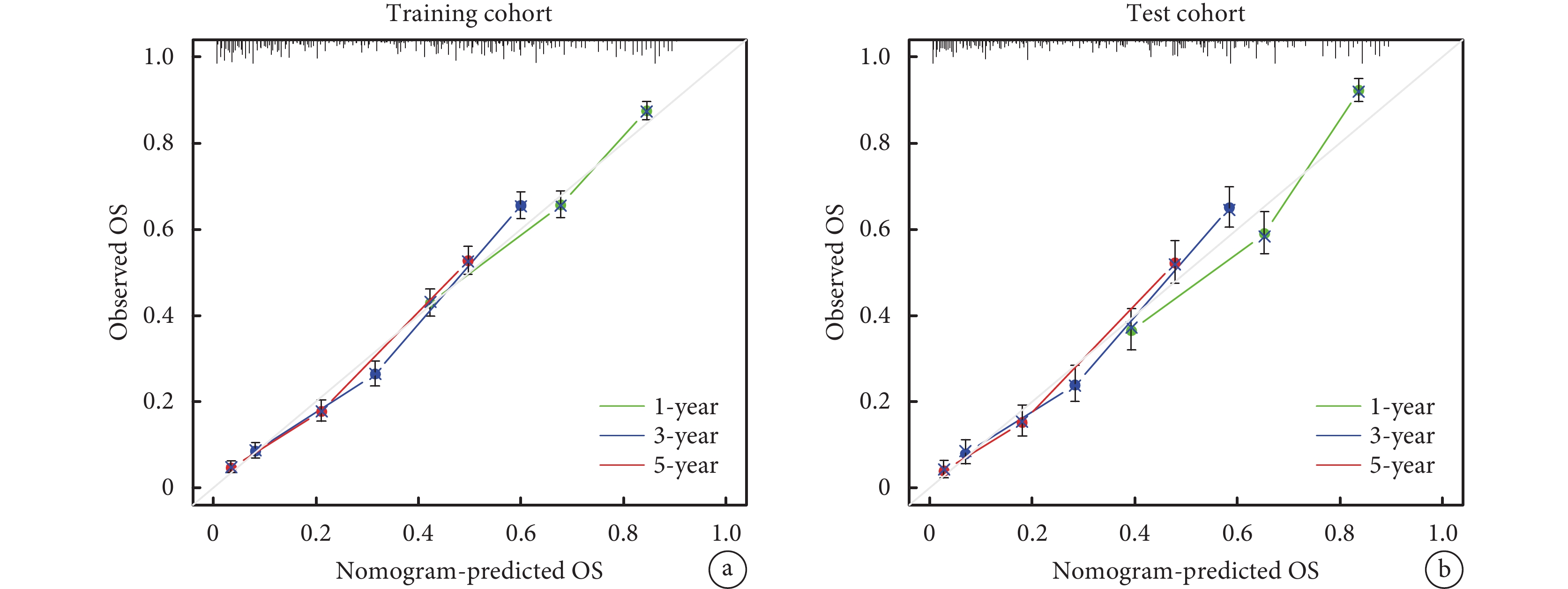
將食管腺癌患者OS的影響因素納入列線圖預測模型,包括年齡、組織分化程度、T分期、淋巴結分期、遠處轉移、手術、放療和化療,其預測OS的列線圖見圖2。在訓練隊列和驗證隊列中,預測食管腺癌患者OS的C-index分別為0.705和0.713。訓練隊列和驗證隊列的校準圖顯示,在預測1、3、5年OS率方面,列線圖預測生存率與實際生存率之間具有很高的一致性;見圖3。
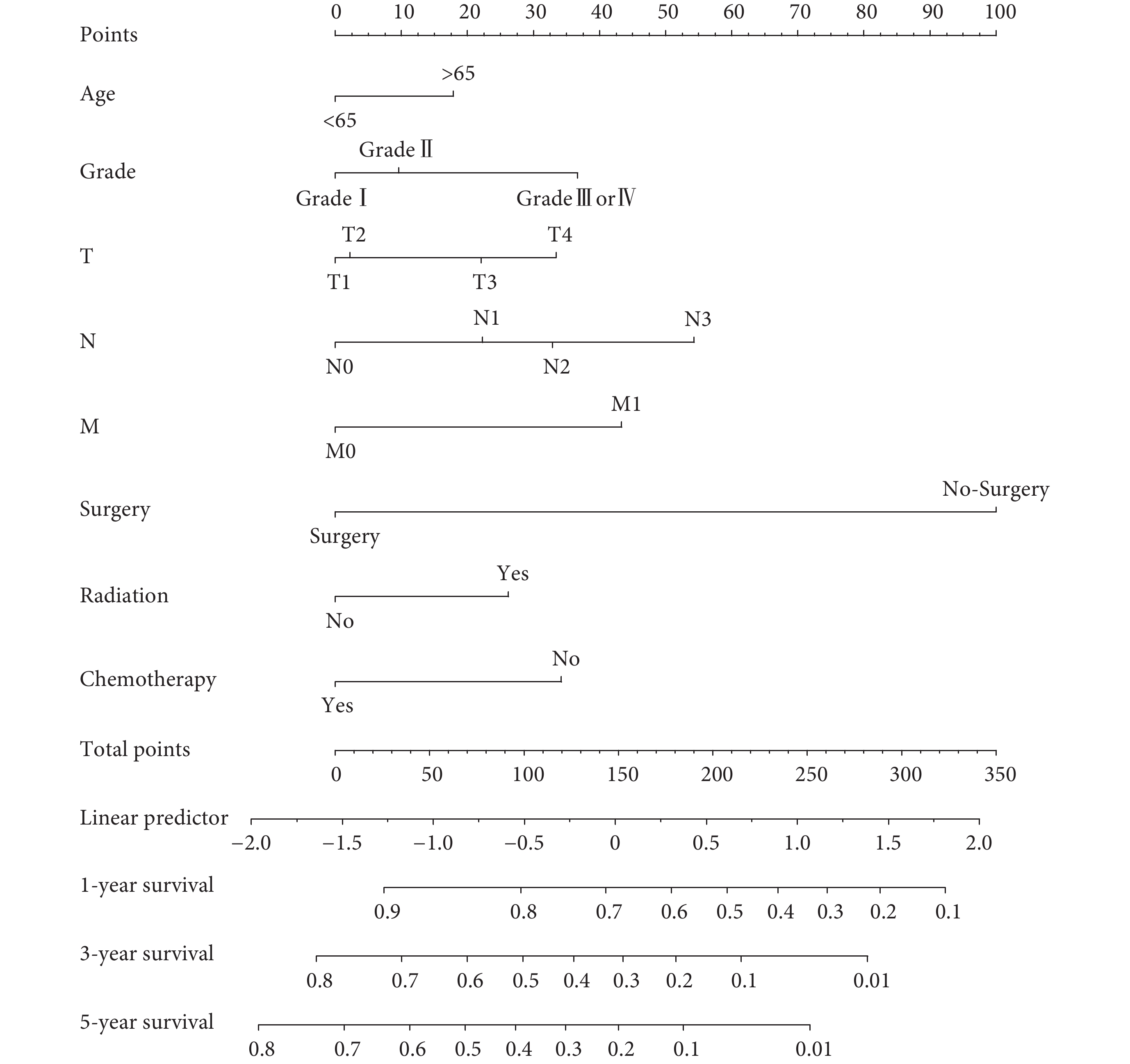 圖2
預測食管腺癌患者總生存的列線圖
圖2
預測食管腺癌患者總生存的列線圖
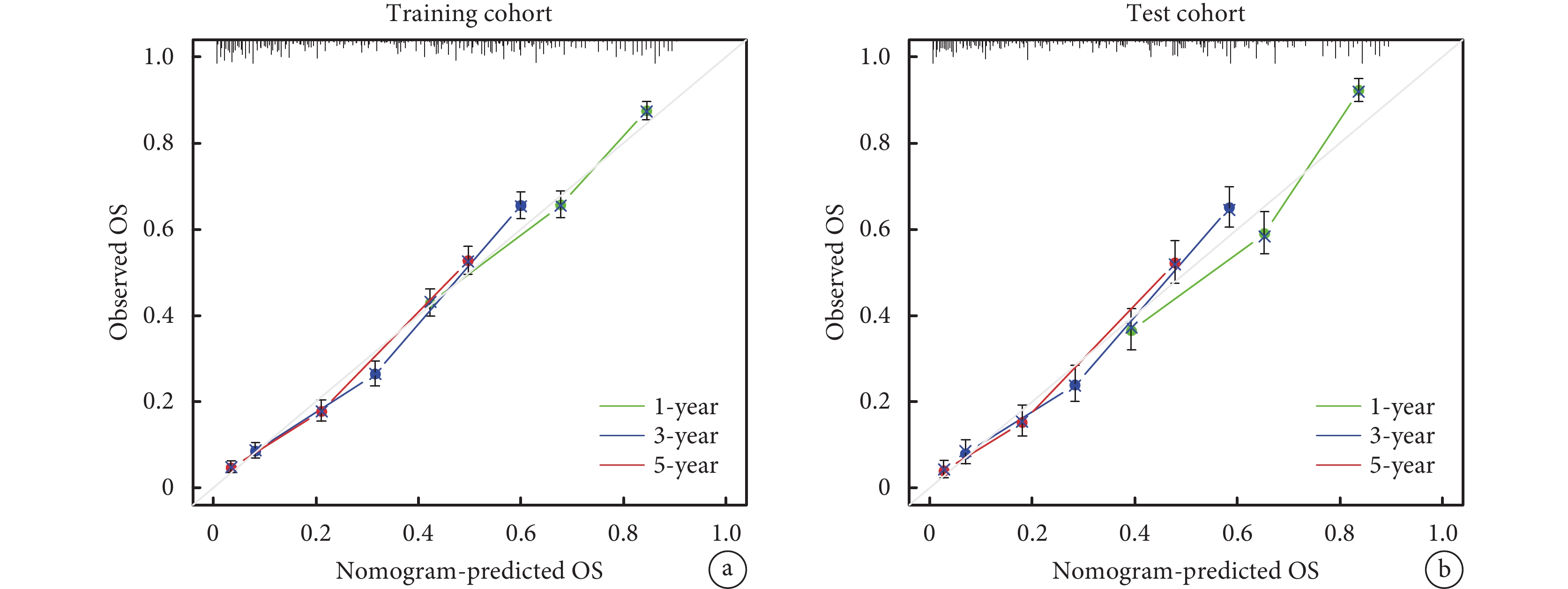 圖3
1、3、5年OS率預測列線圖校準圖
圖3
1、3、5年OS率預測列線圖校準圖
a:訓練隊列;b:驗證隊列;OS:總生存
2.4 比較列線圖與TNM分期系統預測患者OS效能
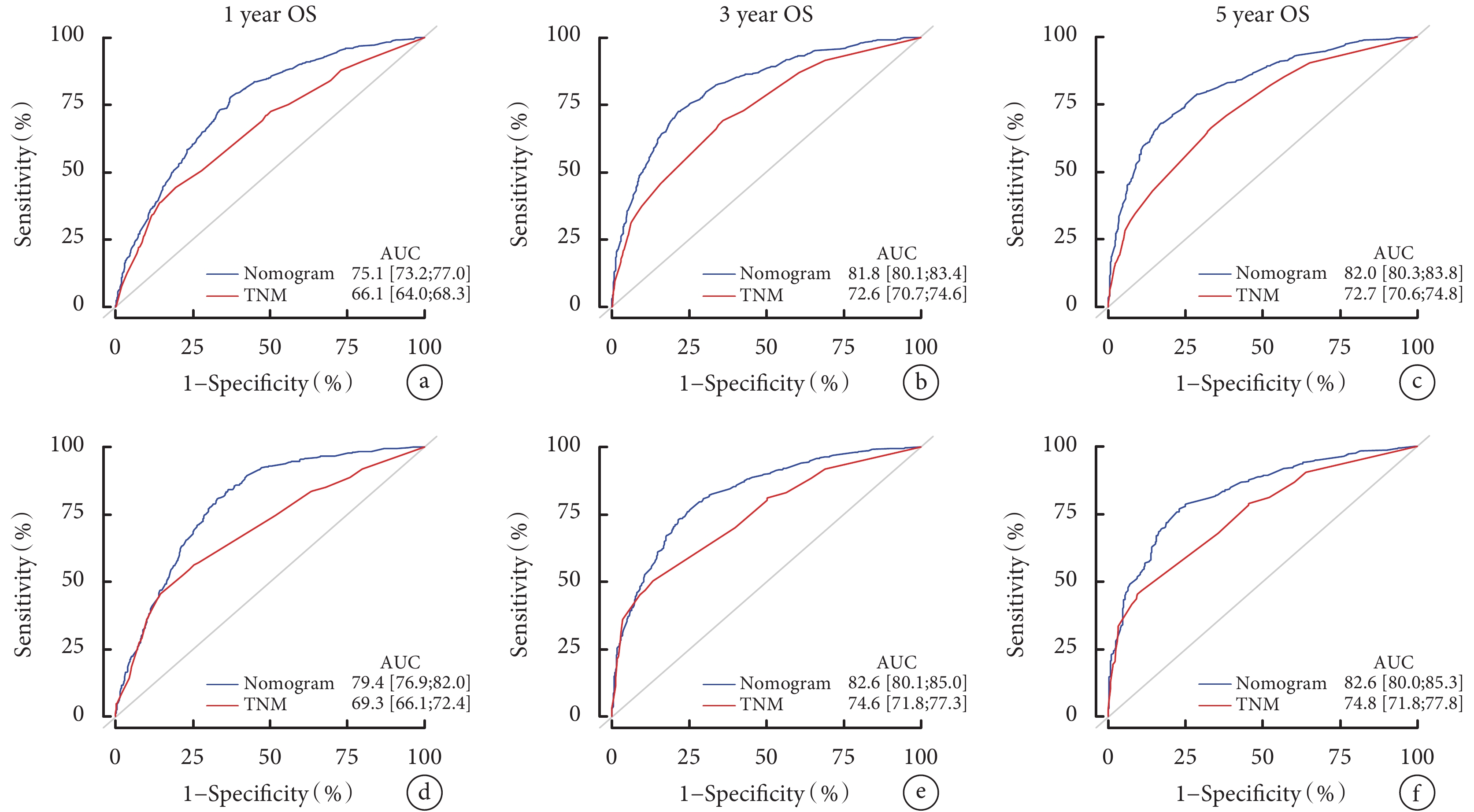
本研究繪制了訓練隊列和驗證隊列的列線圖以及TNM分期系統分別預測1、3、5年OS率的ROC曲線,并計算其AUC值。結果表明,本研究建立的列線圖預測1、3、5年OS率的效能均高于TNM分期系統;見圖4。
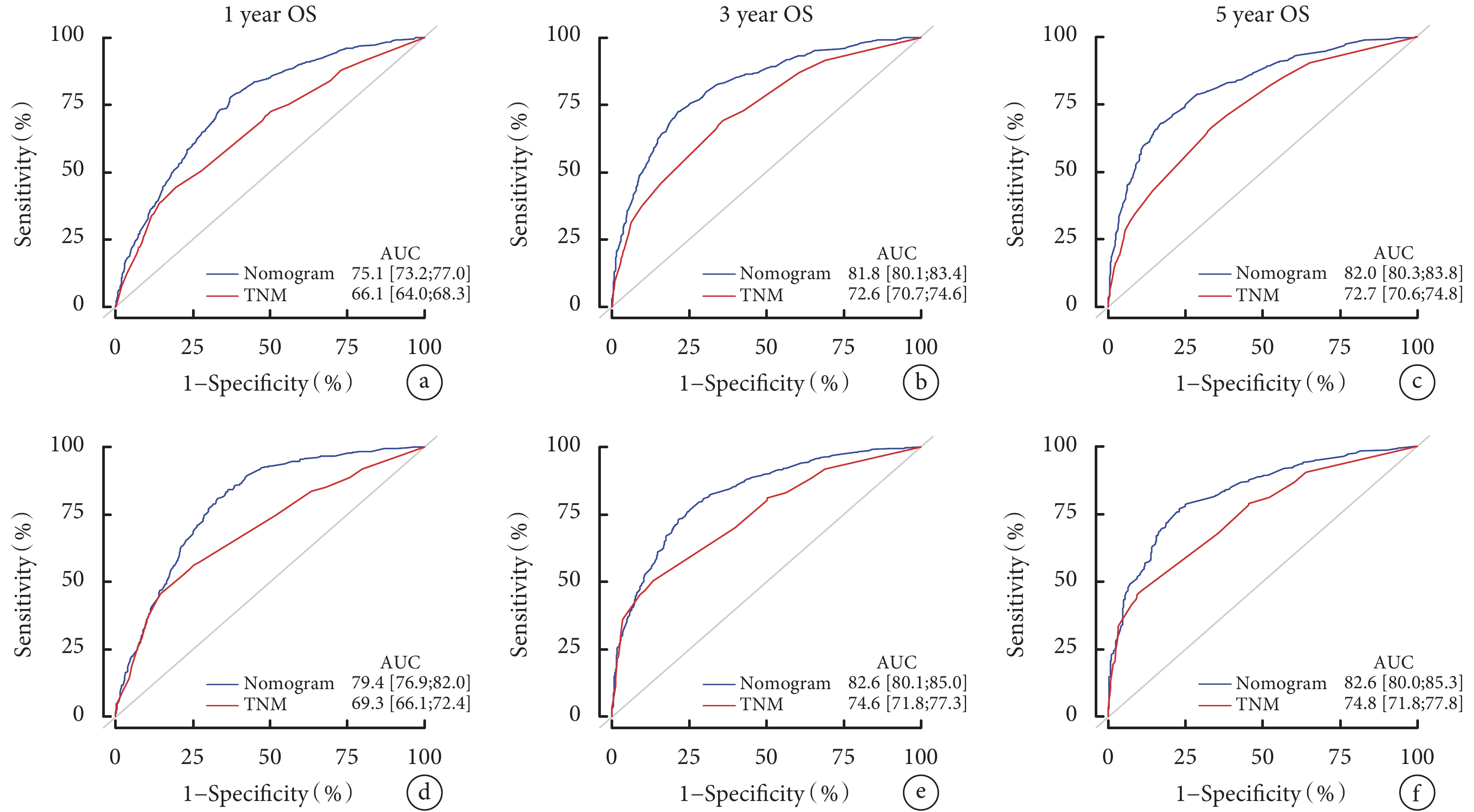 圖4
列線圖與TNM分期系統預測食管腺癌患者OS的比較
圖4
列線圖與TNM分期系統預測食管腺癌患者OS的比較
a~c:分別為訓練隊列的列線圖與TNM分期系統預測1、3、5年OS率的ROC曲線;d~f:分別為驗證隊列的列線圖與TNM分期系統預測1、3、5年OS率的ROC曲線;OS:總生存;ROC:受試者工作特征
3 討論
盡管在我國食管腺癌在食管癌中比例不高,但近年來我國食管腺癌發病率呈快速上升趨勢[5, 7]。本研究證實食管腺癌以男性患者為主(88.1%),確診時TNM分期Ⅲ~Ⅳ期患者占59.1%,淋巴結轉移占60.5%,因此患者接受放化療的比例較高。既往文獻[5-7]提示食管腺癌患者的預后相對較差,總體5年生存率<20%。因此,無論著眼未來,還是立足當下,我們都應當重視食管腺癌的臨床研究和篩查工作。
近年來,列線圖被廣泛應用于眾多惡性腫瘤患者預后的預測[6, 10-14]。郭嘉儀等[6]曾報道列線圖在食管鱗癌中的運用;羅鈔等[15]報道了列線圖在食管癌中的運用,其中食管腺癌僅作為一種因素,未將食管腺癌獨立進行分析。列線圖在食管腺癌中的運用罕有研究報道。本研究聚焦食管腺癌,首先通過單因素和多因素Cox回歸分析確定影響食管腺癌患者的風險因素,進一步構建食管腺癌患者的預后預測模型并繪制列線圖。研究結果提示在1、3、5年OS率預測方面,列線圖預測生存率與實際生存率之間具有很高的一致性(C-index均>0.7)。ROC曲線分析證實本研究構建的食管腺癌患者預后預測模型預測患者1、3、5年OS率的效能均高于TNM分期系統。這是因為基于TNM分期系統在預測食管腺癌生存率時忽略了很多重要的風險因素,如年齡、治療方式等。因此本研究中的預測模型進一步考慮了更多危險因素的影響。本研究構建的列線圖預測模型較TNM分期系統具備更好的預測效能,可作為現有食管腺癌TNM分期系統預測患者預后的進一步補充。
本研究仍存在不足之處。第一,本研究為回顧性研究,其潛在的選擇偏倚無法徹底排除。第二,本研究無法評估放化療和手術順序的不同以及術式不同造成的影響。盡管如此,本研究中構建的列線圖模型在預測食管腺癌患者生存率方面與患者實際生存率之間具有很高的一致性,且對食管腺癌患者OS的預測效能高于傳統TNM分期系統。第三,隨著免疫治療在食管癌中的應用越來越廣泛,食管癌患者術后病理完全緩解率高,有可能轉化為生存獲益[16]。但受限于SEER數據庫和歷史數據原因,本研究未將免疫治療納入變量中。最后,受樣本量的限制,本研究構建并驗證的列線圖預測模型只能運用于胸下段和腹部食管腺癌患者生存的預測,其他部位的食管腺癌是否適用仍有待多中心研究進一步驗證。
綜上所述,本研究成功構建并驗證的胸下段和腹部食管腺癌患者預后的列線圖預測模型有較高的預測效能,其預測效能高于TNM分期系統。
利益沖突:無。
作者貢獻:徐正水、劉丹丹、姜建濤負責設計研究方案,收集數據,繪制圖譜,論文初稿撰寫;孔冉冉、李建忠、馬躍峰參與數據整理與分析;馬震川、陳佳、朱敏霞參與繪圖,研究方案可行性調查分析,文獻調研與整理;李少民負責選題,論文設計和審核,結果分析與解讀;所有成員均參與論文審閱與修改。
最新全球癌癥數據顯示2020年新增60.4萬食管癌病例和54.4萬死亡病例;其發病率在所有惡性腫瘤中排名第7,死亡率排名第6[1]。我國每年新發食管癌病例占全球總數的50%以上[1],其中僅11%的病理類型為食管腺癌[2]。手術、化療、放療、分子靶向治療等多模式治療是目前食管癌的治療方法,但總體5年總生存率仍不高[3-5],其中食管腺癌患者的總體5年生存率<20%[5-7]。世界范圍內新發食管鱗狀細胞癌(鱗癌)病例數呈現下降趨勢,而新發食管腺癌病例數呈現明顯增長趨勢[2, 5, 8-9]。
基于部分病理特征的TNM分期系統在臨床實踐中意義重大,但其在預測惡性腫瘤生存率時忽略了很多重要的風險因素,如年齡、組織分化程度和治療方式等。近年來,列線圖被廣泛應用于眾多惡性腫瘤預后的預測,然而國內有關食管腺癌患者預后的列線圖預測模型罕有報道。本研究擬構建胸下段和腹部食管腺癌預后的預測模型,通過列線圖進行可視化展示,并進一步比較其與傳統TNM分期系統的預測效能。
1 資料與方法
1.1 臨床資料
使用SEER*Stat 8.4.2軟件從SEER Research數據庫(17 Regs,2022nov sub)中選擇2010—2015年食管癌患者。納入標準:(1)原發性食管腺癌;(2)僅單原發腫瘤。排除標準:(1)生存時間<3個月;(2)診斷方式非病理確診;(3)組織學類型為非食管腺癌;(4)組織分化、腫瘤原發部位等信息不明確或未知;(5)原發部位非胸下段或腹段。
1.2 資料收集
提取患者信息包括:年齡、性別、組織分化程度、T分期、N分期、M分期(遠處轉移)、手術、放療、化療、是否行淋巴結病理活檢和生命狀態。本研究的結局指標為患者的總生存(overall survival,OS)。
1.3 統計學分析
使用R軟件(4.2.1)和相關R軟件包進行統計學分析、繪圖和預測模型的構建。分類變量以頻數和百分比描述,通過χ2檢驗比較兩組患者臨床資料的均衡性。使用sample函數按照7∶3比例隨機抽取訓練隊列與驗證隊列,同時分別用來構建訓練隊列和驗證隊列的預測模型,并通過列線圖進行可視化展示。采用單因素和多因素Cox比例風險模型篩選與患者OS具有顯著相關性的臨床特征,并納入列線圖模型構建中,用于預測患者1、3、5年OS率。采用一致性指數(C-index)、校準曲線和受試者工作特征(receiver operating characteristic,ROC)曲線評價列線圖的預測效能。校準曲線的x、y軸分別對應列線圖中的預測生存率和實際生存率。曲線斜率為1時預測效果最佳。C-index越高,列線圖的預測效能越高。并通過ROC曲線比較構建的列線圖預測模型與傳統TNM分期系統的預測效能,ROC曲線下面積越大,預測效能越高。檢驗水準α=0.05。
1.4 倫理審查
本研究經西安交通大學第二附屬醫院倫理委員會同意無需倫理審批。該數據庫納入的所有患者均經信息去識別化處理,因此無需知情同意。
2 結果
2.1 患者一般資料
本研究共納入3945例食管腺癌患者,患者篩選流程見圖1。訓練隊列2761例,驗證隊列1184例。男性患者占比較高(88.1%),確診時TNM分期Ⅲ~Ⅳ期患者占59.1%,淋巴結轉移占60.5%;大多數患者均接受了化療(79.2%)和放療(69.0%)。訓練隊列和驗證隊列患者基線資料差異無統計學意義(P>0.05);見表1。
 圖1
患者篩選流程圖
圖1
患者篩選流程圖
2.2 Cox回歸分析結果
多因素Cox回歸分析顯示,年齡、組織分化程度、T分期、淋巴結分期、遠處轉移、手術、放療和化療是影響食管腺癌患者OS的因素;見表2。
2.3 構建和驗證列線圖預測模型
將食管腺癌患者OS的影響因素納入列線圖預測模型,包括年齡、組織分化程度、T分期、淋巴結分期、遠處轉移、手術、放療和化療,其預測OS的列線圖見圖2。在訓練隊列和驗證隊列中,預測食管腺癌患者OS的C-index分別為0.705和0.713。訓練隊列和驗證隊列的校準圖顯示,在預測1、3、5年OS率方面,列線圖預測生存率與實際生存率之間具有很高的一致性;見圖3。
 圖2
預測食管腺癌患者總生存的列線圖
圖2
預測食管腺癌患者總生存的列線圖
 圖3
1、3、5年OS率預測列線圖校準圖
圖3
1、3、5年OS率預測列線圖校準圖
a:訓練隊列;b:驗證隊列;OS:總生存
2.4 比較列線圖與TNM分期系統預測患者OS效能
本研究繪制了訓練隊列和驗證隊列的列線圖以及TNM分期系統分別預測1、3、5年OS率的ROC曲線,并計算其AUC值。結果表明,本研究建立的列線圖預測1、3、5年OS率的效能均高于TNM分期系統;見圖4。
 圖4
列線圖與TNM分期系統預測食管腺癌患者OS的比較
圖4
列線圖與TNM分期系統預測食管腺癌患者OS的比較
a~c:分別為訓練隊列的列線圖與TNM分期系統預測1、3、5年OS率的ROC曲線;d~f:分別為驗證隊列的列線圖與TNM分期系統預測1、3、5年OS率的ROC曲線;OS:總生存;ROC:受試者工作特征
3 討論
盡管在我國食管腺癌在食管癌中比例不高,但近年來我國食管腺癌發病率呈快速上升趨勢[5, 7]。本研究證實食管腺癌以男性患者為主(88.1%),確診時TNM分期Ⅲ~Ⅳ期患者占59.1%,淋巴結轉移占60.5%,因此患者接受放化療的比例較高。既往文獻[5-7]提示食管腺癌患者的預后相對較差,總體5年生存率<20%。因此,無論著眼未來,還是立足當下,我們都應當重視食管腺癌的臨床研究和篩查工作。
近年來,列線圖被廣泛應用于眾多惡性腫瘤患者預后的預測[6, 10-14]。郭嘉儀等[6]曾報道列線圖在食管鱗癌中的運用;羅鈔等[15]報道了列線圖在食管癌中的運用,其中食管腺癌僅作為一種因素,未將食管腺癌獨立進行分析。列線圖在食管腺癌中的運用罕有研究報道。本研究聚焦食管腺癌,首先通過單因素和多因素Cox回歸分析確定影響食管腺癌患者的風險因素,進一步構建食管腺癌患者的預后預測模型并繪制列線圖。研究結果提示在1、3、5年OS率預測方面,列線圖預測生存率與實際生存率之間具有很高的一致性(C-index均>0.7)。ROC曲線分析證實本研究構建的食管腺癌患者預后預測模型預測患者1、3、5年OS率的效能均高于TNM分期系統。這是因為基于TNM分期系統在預測食管腺癌生存率時忽略了很多重要的風險因素,如年齡、治療方式等。因此本研究中的預測模型進一步考慮了更多危險因素的影響。本研究構建的列線圖預測模型較TNM分期系統具備更好的預測效能,可作為現有食管腺癌TNM分期系統預測患者預后的進一步補充。
本研究仍存在不足之處。第一,本研究為回顧性研究,其潛在的選擇偏倚無法徹底排除。第二,本研究無法評估放化療和手術順序的不同以及術式不同造成的影響。盡管如此,本研究中構建的列線圖模型在預測食管腺癌患者生存率方面與患者實際生存率之間具有很高的一致性,且對食管腺癌患者OS的預測效能高于傳統TNM分期系統。第三,隨著免疫治療在食管癌中的應用越來越廣泛,食管癌患者術后病理完全緩解率高,有可能轉化為生存獲益[16]。但受限于SEER數據庫和歷史數據原因,本研究未將免疫治療納入變量中。最后,受樣本量的限制,本研究構建并驗證的列線圖預測模型只能運用于胸下段和腹部食管腺癌患者生存的預測,其他部位的食管腺癌是否適用仍有待多中心研究進一步驗證。
綜上所述,本研究成功構建并驗證的胸下段和腹部食管腺癌患者預后的列線圖預測模型有較高的預測效能,其預測效能高于TNM分期系統。
利益沖突:無。
作者貢獻:徐正水、劉丹丹、姜建濤負責設計研究方案,收集數據,繪制圖譜,論文初稿撰寫;孔冉冉、李建忠、馬躍峰參與數據整理與分析;馬震川、陳佳、朱敏霞參與繪圖,研究方案可行性調查分析,文獻調研與整理;李少民負責選題,論文設計和審核,結果分析與解讀;所有成員均參與論文審閱與修改。