乳腺癌患者全乳切除術后存在雙側乳房對稱性差、乳房瘢痕大等問題,嚴重影響了患者的幸福感和生活質量[1] 。對女性乳腺癌患者進行假體乳房重建能夠重塑女性的身體曲線,顯著改善其社會心理健康[2-3]。但傳統開放手術假體乳房重建后乳房表面仍留有較大瘢痕,為進一步改善乳房重建的美容學效果,腔鏡手術及機器人手術起到了至關重要的作用[4],能夠極大程度解決創面明顯、瘢痕較大的問題,具有微創、美觀、精準的特點[5]。然而,由于乳腺為實質器官,腔鏡和機器人手術開展困難、手術時間較長、手術費用較高,因此臨床上乳腺腔鏡及機器人手術應用很少。然而我們針對乳腺腔鏡手術的困境提出了“逆序法”的創新術式,具有創傷小、手術時間短、術后恢復快、并發癥少、術后乳房美觀度高的優點[6-8],能彌補傳統術式的不足。
由于腔鏡胸肌前假體重建較胸肌后假體重建操作更為簡單,目前腔鏡手術更多用于胸肌前假體重建。但胸肌前重建需聯合補片,費用較高,加上假體輪廓顯現、波紋征等手術并發癥風險也較高[9] ,因此腔鏡全胸肌后重建針對特定人群,即乳房較小、乳房不下垂或輕度下垂的患者仍有很大的價值[10] 。本研究收集并分析腋窩入路逆序法腔鏡乳腺癌保留乳頭乳暈腺體切除術后全胸肌后假體乳房重建患者的臨床數據,探究腔鏡全胸肌后假體重建的外科學安全性及美容學效果。
1 臨床資料
1.1 一般資料
回顧性連續納入2020年5月—2022年12月于四川大學華西醫院乳腺外科行腔鏡胸肌后重建的乳腺癌患者的臨床資料。通過結合患者的臨床表現、體格檢查、影像學檢查、組織病理學結果進行診斷。本研究收集了患者的人口統計學數據、臨床病理情況、手術及治療特點、住院時間、醫療費用、術后并發癥、腫瘤局部復發和遠處轉移及重建美容學情況等數據。
納入標準:(1)不適合或不愿意行保乳手術的早期乳腺癌,乳腺腫瘤<5 cm,cN0~2;(2)手術前無皮膚及皮下組織累及;(3)預防性乳房切除。
排除標準:(1)腫瘤侵犯胸壁、皮膚;(2)腫瘤遠處轉移;(3)Paget’s病;(4)嚴重合并癥,如控制不良的糖尿病、嚴重心肺功能障礙等;(5)一般情況差,如免疫缺陷等。
1.2 手術方法
1.2.1 體位與切口
患者取自然站立位,根據患側乳房的形態大小測量并評估所需假體的型號與體積,站立體位下標記乳房下皺襞,于腋窩頂部沿皮膚皺褶作3~5 cm的手術切口標記線,同時推擠乳房標記乳房四周邊界。進行全身麻醉,待麻醉滿意后進行常規消毒鋪巾。
1.2.2 前哨淋巴結活檢術
沿手術切口標記線切開皮膚,行直視下前哨淋巴結活檢術:于手術當日注射美蘭染料及核素標記物以示蹤前哨淋巴結,逐一切除美蘭藍染及核素熱點的前哨淋巴結,送冰凍快速病理學檢查,若前哨淋巴結發生宏轉移則行腋窩淋巴結清掃術。
1.2.3 假體囊袋構建及皮下腺體切除
經腋窩切口先后游離胸大肌深面、部分淺面、部分淺筋膜淺層的疏松結締組織,于腋窩切口處套上切口保護套,并用乳膠手套封閉切口保護套。將手套指端剪孔后經孔洞置入腔鏡器械,再充入CO2以構建密閉氣體腔隙。經腔鏡用電刀依次游離胸大肌深面的纖維結締組織以構建假體腔間隙,并于下皺襞處離斷胸大肌,同時繼續向下游離1~2 cm范圍以形成假體囊袋。使用電刀游離胸大肌淺層,連同胸大肌筋膜一同剔除,于距下皺襞1~2 cm處保留胸大肌筋膜以避免胸大肌退縮。游離乳房外上、內上及外下象限的淺筋膜淺層,孤立乳頭,使用電切離斷乳頭后方組織。再于乳暈外上緣作“華西一號孔”,即2 mm小切口,經該切口置入電刀分離剩余皮瓣,直至腺體完整切除。切除的腺體從腋窩切口處經由切口保護套完整取出。取出切口保護套,用S拉鉤從腋窩處將皮瓣拉起,使用手術剪剪除乳頭根部預留的大導管組織,并將該組織送冰凍活檢。
1.2.4 假體植入
使用無菌蒸餾水充分沖洗各腔隙,全體手術成員更換無菌手套。經腋窩切口處置入適宜大小和形態的乳房假體,調整乳房外形至兩側乳房基本對稱。于腋窩切口處安置2根引流管并進行固定,引流管分別置于假體腔及皮下腔隙。清點手術器械及紗布無誤后縫合切口。
1.2.5 術后處理
由于植入假體,故需預防性使用24h抗生素。術后需保持引流管通暢,觀察并記錄每日引流液的顏色、性質及引流量。術后康復治療應循序漸進,術后上肢適度活動,避免過度的伸抬運動,術后2周傷口拆線后可逐步加強上肢鍛煉,恢復患側肢體的運動功能。后續治療方案需結合患者康復情況、病理檢查結果及免疫組織化學檢查結果進一步判斷。
1.3 術后處理及隨訪指標
術后將對患者的并發癥情況、腫瘤學安全性結果、美容學評價指標進行電話及門診隨訪,以了解患者的病情恢復及變化情況、重建乳房的美觀度及患者對重建乳房的滿意度。隨訪數據收集截至2023年10月。
術后并發癥包括外科學并發癥及植入物相關并發癥。外科學并發癥根據Clavien-Dindo分級(Clavien-Dindo Classification,CDC)系統[11] 分為主要及次要并發癥。主要并發癥包含CDC Ⅲ 級及Ⅳ級并發癥,指需要進行外科、內窺鏡或放射治療的并發癥及危及生命的并發癥。次要并發癥包含CDCⅠ級及Ⅱ級并發癥,指無需外科、內窺鏡及放射治療,僅需換藥、口服或靜脈使用抗生素或隨訪觀察的并發癥。植入物相關并發癥包含植入物破裂/滲漏、胸大肌疼痛及痙攣、包膜攣縮等方面,其中包膜攣縮采用Baker分級[12] 進行評估,根據重建乳房的硬度、是否變形以及是否合并相關癥狀分為Ⅰ、Ⅱ、Ⅲ 、Ⅳ等級。
腫瘤學結果包含患者的局部復發、遠處轉移及死亡情況。
美容學評價方面,使用Harris量表[13] 及日本癌癥協會制定的Ueda報告量表[14] (以下簡稱“Ueda量表”)對最后一次隨訪結果進行評估。Harris量表是患者乳房重建術后進行的主觀美容評價,共分為優、良、中、差4個等級。Ueda量表是通過使用患者術前和術后的照片,對疤痕的不可見性、乳房的體積與形狀的對稱性、乳頭-乳房復合體的大小、顏色和位置,以及乳房下皺襞的對稱性進行評估,根據所得的平均總分將患者的視覺評估分為優秀、良好、尚可和差四個等級。
1.4 統計學分析
使用SPSS27.0統計軟件進行數據的分析處理。計數資料以例數和/或百分比(%)描述;正態分布的計量資料用均數±標準差( ±s)描述,否則采用中位數描述。
±s)描述,否則采用中位數描述。
1.5 倫理審查
本研究經由四川大學華西醫院生物醫學倫理審查委員會批準【2022年審(570)號】。回顧性研究免于提交知情同意書,本文中所使用的患者照片已取得患者本人的知情同意。
2 結果
2.1 病例基本特征及手術相關資料
本研究共連續納入62例患者(共74個乳房)。平均年齡(39.0±7.8)歲。大多數患者乳房較小(n=48,77.5%),無乳房下垂或1°下垂(n=59,95.2%)。14個(18.9%)乳房行同側腋窩淋巴結清掃。通過對病理組織進行活檢,均未觀察到手術切緣受累。平均手術時間為(185.2±45.5)min。此外,12例患者(19.4%)于日間手術中心完成手術,其余患者于住院部完成手術。患者的人口統計學特征、臨床特征及圍術期參數見表1~2。
 /例(%)]
/例(%)]
 /例(%)]
/例(%)]
2.2 術后并發癥情況
5例(8.1%)患者出現外科學并發癥。主要并發癥2例(3.2%),其中1例患者因化療所致感染取出植入物,另1例患者因術中皮瓣燙傷導致植入物丟失。無患者出現乳頭乳暈復合體壞死。次要并發癥3例(4.8%),其中2例患者于術后不久出現手術部位感染,采用細針抽吸或引流,同時輔以口服抗生素治療后好轉,1例患者出現出血,使用壓迫止血后出血好轉。
無患者失訪。17例(27.4%)患者出現植入物相關并發癥。其中1例(1.6%)患者出現運動畸形,4例(6.5%)患者出現胸大肌疼痛,2例(3.2%)患者出現胸大肌痙攣。11例(17.7%)患者發生包膜攣縮,其中3例為BakerⅠ級,5例為BakerⅡ級,3例為BakerⅢ級。此外,1例(1.6%)患者出現波狀紋,2例(3.2%)患者出現假體輪廓顯現;見表3。
2.3 美容學評估結果
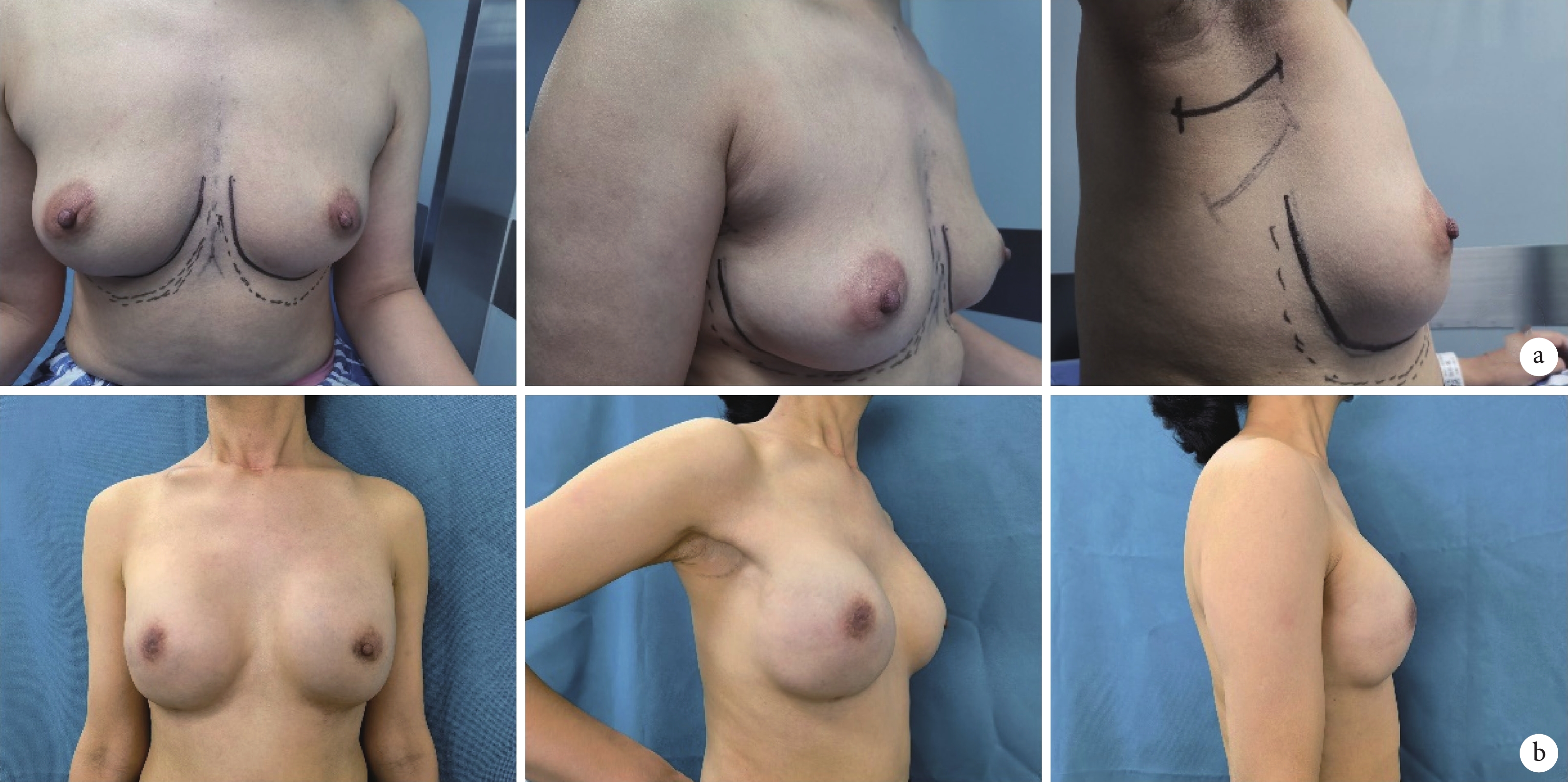
共42例患者完成了Harris量表,并由3例未參與手術的外科醫生使用Ueda量表對該42例患者的術前及術后最后一次隨訪照片進行評價,其余20名患者未提交術后美容學結果問卷。Harris乳房評分為優或良的患者有37例(88.1%),評分為中的4例(9.5%),評分為差的1例(2.4%)。綜合3名外科醫生所評估的Ueda評分,40例(95.2%)患者的術后美容效果為良好或優秀,僅2例(4.8%)患者評估結果為尚可或差。具體美容學評價結果見表4,重建前后的乳房效果見圖1。
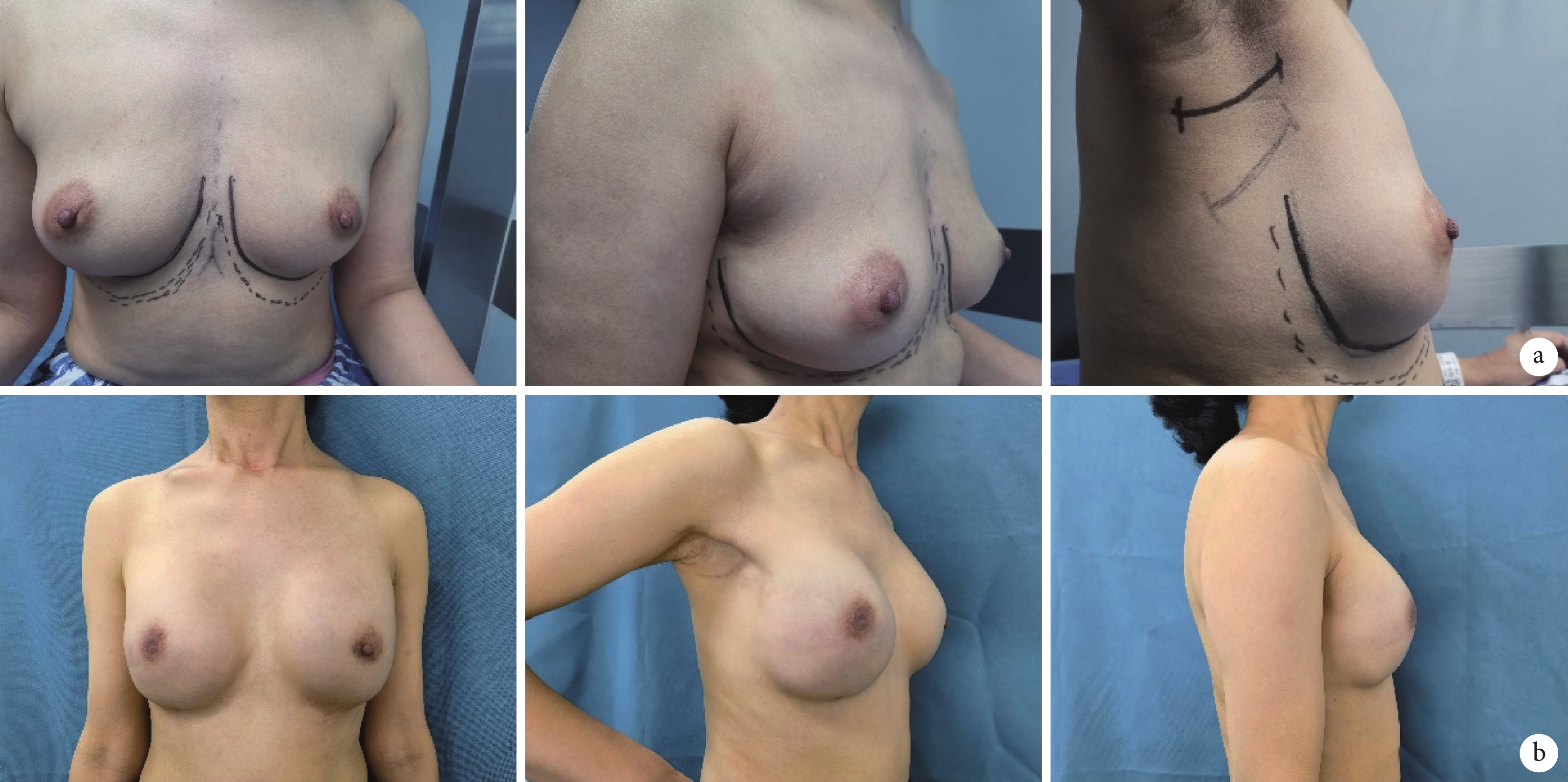 圖1
患者術前、術后效果圖
圖1
患者術前、術后效果圖
患者,女,34歲,右乳浸潤性導管癌,行腔鏡下雙乳保留乳頭乳暈的腺體切除術及右側乳頭切除術后全胸肌后假體重建;a.術前正位、斜位、側位乳房外觀;b.術后30個月正位、斜位、側位乳房外觀
2.4 腫瘤學結果
中位隨訪30(11~42)個月期間,無患者出現局部復發及遠處轉移,亦無患者死亡。
3 討論
本研究報道了62例腋窩入路逆序法腔鏡乳腺癌保留乳頭乳暈腺體切除術后全胸肌后假體乳房重建患者的初步結果。從患者術后臨床結果以及美容學評價結果進行分析,該術式具有手術時間短、并發癥發生率低、中期隨訪腫瘤安全性可靠、美容學結果好的特點,表明腔鏡全胸肌后假體重建針對小或中等大小乳房、乳房不下垂或輕度下垂的患者而言,仍是較為理想可靠的乳房重建方式,可改善患者的社會心理健康。
傳統開放式乳房重建手術術后并發癥發生率很高,Plachinski等[15] 回顧了103例開放式即刻全胸肌后乳房重建術,術后總并發癥發生率為35.0%,主要并發癥發生率為30.1%,感染發生率為24.3%。傳統開放式乳房重建手術的手術切口易離斷乳房上的血管,且術中使用拉鉤暴露的術野不易看清細節,易導致血管損傷,使得皮瓣邊緣缺血,從而導致皮瓣壞死及切口裂開的風險增加;同時小而不垂的乳房在植入假體后皮膚張力較大,也會增加切口裂開的風險,易繼發感染;加上開放手術創口大,增加細菌侵入的可能,因此開放式手術并發癥風險較高。然而本研究的外科學總并發癥發生率僅為8.1%,主要并發癥發生率為3.2%,手術部位感染發生率為6.5%,且未發生乳頭乳暈復合體壞死,手術并發癥情況明顯優于既往研究。我們推測可能原因如下:首先,腔鏡手術采用充氣法暴露術野,術野較大,且腔鏡具有的放大作用能使手術視野更加清晰,不易損傷血管,降低了出血的風險;其次,腔鏡較短的手術時間、不使用雙手直接接觸創面的操作方式、避免細菌定植的流動氣流,均使得感染風險大大降低;此外,腔鏡手術僅在乳房上作了2 mm大小的“華西一號孔”,切口很小,避免了血管的損傷,乳頭乳暈復合體缺血壞死風險也明顯降低。
Wan等[16] 通過納入2 412例患者進行回顧性隊列分析,表明微創乳房手術與傳統乳房手術的腫瘤學預后無顯著差異。本研究中位隨訪時間雖僅為30個月,但未發生任何的局部復發及遠處轉移,證明全胸肌后重建具有較好的腫瘤安全性。首先,本術式雖然為腔鏡操作,但操作平面與傳統開放手術一致,進行了沿皮下淺筋膜淺層的游離,并剔除胸大肌淺層筋膜以避免局部復發。其次,術中還采用“逆序法”的創新方法,從遠離腫瘤處逐步手術至靠近腫瘤的乳房后間隙,再到最接近腫瘤的皮下,降低了腫瘤播散的風險。此外,術中未用手擠壓乳房,降低了潛在遠處轉移的可能性。因此,本術式的腫瘤學安全性理論上是可靠的。
雖然傳統的開放重建手術美容學效果已經較好,患者滿意度較高[17],但由于腔鏡下全胸肌后重建術后乳房上無瘢痕,能進一步改善患乳的美容學結果,同時由于本研究選擇的患者主要為小到中等大小的乳房無或輕度下垂的患者,適合選用全胸肌后重建的術式,乳房規則度較好,因此患者自行評估的Harris評分為優或良的占比為88.1%,可見患者的滿意度很高,有利于患者的社會心理健康。此外,雖然也可采用胸肌前重建的手術方法進行乳房重建,但胸肌前重建需要聯合補片,手術費用明顯增加,因此全胸肌后重建較胸肌前重建具有更好的經濟效益。
日間手術相對于普通住院手術,具有患者等待及住院時間短、床位周轉速度快、醫療費用相對低、醫療衛生資源利用高效等優點。但由于日間手術可能導致診治不充分、并發癥發生率增加等安全性問題,目前全球范圍內未廣泛開展日間手術。而本院所開展的乳房腔鏡手術由于引入了“逆序法”及“華西一號孔”,縮短了手術時間,提高了手術安全性,具備進行日間手術的條件。因此,本院正積極推進日間乳房腔鏡手術的開展。
本研究仍存在一定局限性。首先,本研究為回顧性分析,未與傳統開放式乳房重建手術進行頭對頭比較研究,無法嚴格證實本術式的安全性及美容學優勢,后續可開展隨機對照試驗進行深入探究。其次,本研究所納入的樣本量為62例,后續可繼續加大樣本量進行研究。此外,全胸肌后重建適用范圍較窄,僅適用于乳房較小、乳房下垂程度輕的患者,若患者乳房較大或乳房下垂嚴重,選用全胸肌后重建可能會導致患側與健側的乳房對稱性不佳,若患者經濟狀況較好,胸肌前聯合補片的乳房重建可能是更為適宜的選擇。最后,本研究的中位隨訪時間為30個月,雖中位隨訪時間內無患者出現局部復發、遠處轉移及死亡,但由于隨訪時間相對較短,無法對遠期的腫瘤安全性進行評估,可延長隨訪時間以評估本術式的遠期腫瘤安全性。
綜上所述,腋窩入路逆序法腔鏡乳腺癌保留乳頭乳暈腺體切除術后全胸肌后假體重建在并發癥情況、腫瘤學安全性、美容學上均有優秀的表現,可作為日間手術進一步推廣,后續可加大樣本量、延長隨訪時間以進一步驗證研究結果。
利益沖突:無。
作者貢獻:譚馮丹負責文章撰寫,楊煥佐負責數據收集,曹曉蔓負責論文修改及數據處理,杜正貴負責研究方案制定及設計、指導研究。
乳腺癌患者全乳切除術后存在雙側乳房對稱性差、乳房瘢痕大等問題,嚴重影響了患者的幸福感和生活質量[1] 。對女性乳腺癌患者進行假體乳房重建能夠重塑女性的身體曲線,顯著改善其社會心理健康[2-3]。但傳統開放手術假體乳房重建后乳房表面仍留有較大瘢痕,為進一步改善乳房重建的美容學效果,腔鏡手術及機器人手術起到了至關重要的作用[4],能夠極大程度解決創面明顯、瘢痕較大的問題,具有微創、美觀、精準的特點[5]。然而,由于乳腺為實質器官,腔鏡和機器人手術開展困難、手術時間較長、手術費用較高,因此臨床上乳腺腔鏡及機器人手術應用很少。然而我們針對乳腺腔鏡手術的困境提出了“逆序法”的創新術式,具有創傷小、手術時間短、術后恢復快、并發癥少、術后乳房美觀度高的優點[6-8],能彌補傳統術式的不足。
由于腔鏡胸肌前假體重建較胸肌后假體重建操作更為簡單,目前腔鏡手術更多用于胸肌前假體重建。但胸肌前重建需聯合補片,費用較高,加上假體輪廓顯現、波紋征等手術并發癥風險也較高[9] ,因此腔鏡全胸肌后重建針對特定人群,即乳房較小、乳房不下垂或輕度下垂的患者仍有很大的價值[10] 。本研究收集并分析腋窩入路逆序法腔鏡乳腺癌保留乳頭乳暈腺體切除術后全胸肌后假體乳房重建患者的臨床數據,探究腔鏡全胸肌后假體重建的外科學安全性及美容學效果。
1 臨床資料
1.1 一般資料
回顧性連續納入2020年5月—2022年12月于四川大學華西醫院乳腺外科行腔鏡胸肌后重建的乳腺癌患者的臨床資料。通過結合患者的臨床表現、體格檢查、影像學檢查、組織病理學結果進行診斷。本研究收集了患者的人口統計學數據、臨床病理情況、手術及治療特點、住院時間、醫療費用、術后并發癥、腫瘤局部復發和遠處轉移及重建美容學情況等數據。
納入標準:(1)不適合或不愿意行保乳手術的早期乳腺癌,乳腺腫瘤<5 cm,cN0~2;(2)手術前無皮膚及皮下組織累及;(3)預防性乳房切除。
排除標準:(1)腫瘤侵犯胸壁、皮膚;(2)腫瘤遠處轉移;(3)Paget’s病;(4)嚴重合并癥,如控制不良的糖尿病、嚴重心肺功能障礙等;(5)一般情況差,如免疫缺陷等。
1.2 手術方法
1.2.1 體位與切口
患者取自然站立位,根據患側乳房的形態大小測量并評估所需假體的型號與體積,站立體位下標記乳房下皺襞,于腋窩頂部沿皮膚皺褶作3~5 cm的手術切口標記線,同時推擠乳房標記乳房四周邊界。進行全身麻醉,待麻醉滿意后進行常規消毒鋪巾。
1.2.2 前哨淋巴結活檢術
沿手術切口標記線切開皮膚,行直視下前哨淋巴結活檢術:于手術當日注射美蘭染料及核素標記物以示蹤前哨淋巴結,逐一切除美蘭藍染及核素熱點的前哨淋巴結,送冰凍快速病理學檢查,若前哨淋巴結發生宏轉移則行腋窩淋巴結清掃術。
1.2.3 假體囊袋構建及皮下腺體切除
經腋窩切口先后游離胸大肌深面、部分淺面、部分淺筋膜淺層的疏松結締組織,于腋窩切口處套上切口保護套,并用乳膠手套封閉切口保護套。將手套指端剪孔后經孔洞置入腔鏡器械,再充入CO2以構建密閉氣體腔隙。經腔鏡用電刀依次游離胸大肌深面的纖維結締組織以構建假體腔間隙,并于下皺襞處離斷胸大肌,同時繼續向下游離1~2 cm范圍以形成假體囊袋。使用電刀游離胸大肌淺層,連同胸大肌筋膜一同剔除,于距下皺襞1~2 cm處保留胸大肌筋膜以避免胸大肌退縮。游離乳房外上、內上及外下象限的淺筋膜淺層,孤立乳頭,使用電切離斷乳頭后方組織。再于乳暈外上緣作“華西一號孔”,即2 mm小切口,經該切口置入電刀分離剩余皮瓣,直至腺體完整切除。切除的腺體從腋窩切口處經由切口保護套完整取出。取出切口保護套,用S拉鉤從腋窩處將皮瓣拉起,使用手術剪剪除乳頭根部預留的大導管組織,并將該組織送冰凍活檢。
1.2.4 假體植入
使用無菌蒸餾水充分沖洗各腔隙,全體手術成員更換無菌手套。經腋窩切口處置入適宜大小和形態的乳房假體,調整乳房外形至兩側乳房基本對稱。于腋窩切口處安置2根引流管并進行固定,引流管分別置于假體腔及皮下腔隙。清點手術器械及紗布無誤后縫合切口。
1.2.5 術后處理
由于植入假體,故需預防性使用24h抗生素。術后需保持引流管通暢,觀察并記錄每日引流液的顏色、性質及引流量。術后康復治療應循序漸進,術后上肢適度活動,避免過度的伸抬運動,術后2周傷口拆線后可逐步加強上肢鍛煉,恢復患側肢體的運動功能。后續治療方案需結合患者康復情況、病理檢查結果及免疫組織化學檢查結果進一步判斷。
1.3 術后處理及隨訪指標
術后將對患者的并發癥情況、腫瘤學安全性結果、美容學評價指標進行電話及門診隨訪,以了解患者的病情恢復及變化情況、重建乳房的美觀度及患者對重建乳房的滿意度。隨訪數據收集截至2023年10月。
術后并發癥包括外科學并發癥及植入物相關并發癥。外科學并發癥根據Clavien-Dindo分級(Clavien-Dindo Classification,CDC)系統[11] 分為主要及次要并發癥。主要并發癥包含CDC Ⅲ 級及Ⅳ級并發癥,指需要進行外科、內窺鏡或放射治療的并發癥及危及生命的并發癥。次要并發癥包含CDCⅠ級及Ⅱ級并發癥,指無需外科、內窺鏡及放射治療,僅需換藥、口服或靜脈使用抗生素或隨訪觀察的并發癥。植入物相關并發癥包含植入物破裂/滲漏、胸大肌疼痛及痙攣、包膜攣縮等方面,其中包膜攣縮采用Baker分級[12] 進行評估,根據重建乳房的硬度、是否變形以及是否合并相關癥狀分為Ⅰ、Ⅱ、Ⅲ 、Ⅳ等級。
腫瘤學結果包含患者的局部復發、遠處轉移及死亡情況。
美容學評價方面,使用Harris量表[13] 及日本癌癥協會制定的Ueda報告量表[14] (以下簡稱“Ueda量表”)對最后一次隨訪結果進行評估。Harris量表是患者乳房重建術后進行的主觀美容評價,共分為優、良、中、差4個等級。Ueda量表是通過使用患者術前和術后的照片,對疤痕的不可見性、乳房的體積與形狀的對稱性、乳頭-乳房復合體的大小、顏色和位置,以及乳房下皺襞的對稱性進行評估,根據所得的平均總分將患者的視覺評估分為優秀、良好、尚可和差四個等級。
1.4 統計學分析
使用SPSS27.0統計軟件進行數據的分析處理。計數資料以例數和/或百分比(%)描述;正態分布的計量資料用均數±標準差( ±s)描述,否則采用中位數描述。
±s)描述,否則采用中位數描述。
1.5 倫理審查
本研究經由四川大學華西醫院生物醫學倫理審查委員會批準【2022年審(570)號】。回顧性研究免于提交知情同意書,本文中所使用的患者照片已取得患者本人的知情同意。
2 結果
2.1 病例基本特征及手術相關資料
本研究共連續納入62例患者(共74個乳房)。平均年齡(39.0±7.8)歲。大多數患者乳房較小(n=48,77.5%),無乳房下垂或1°下垂(n=59,95.2%)。14個(18.9%)乳房行同側腋窩淋巴結清掃。通過對病理組織進行活檢,均未觀察到手術切緣受累。平均手術時間為(185.2±45.5)min。此外,12例患者(19.4%)于日間手術中心完成手術,其余患者于住院部完成手術。患者的人口統計學特征、臨床特征及圍術期參數見表1~2。
 /例(%)]
/例(%)]
 /例(%)]
/例(%)]
2.2 術后并發癥情況
5例(8.1%)患者出現外科學并發癥。主要并發癥2例(3.2%),其中1例患者因化療所致感染取出植入物,另1例患者因術中皮瓣燙傷導致植入物丟失。無患者出現乳頭乳暈復合體壞死。次要并發癥3例(4.8%),其中2例患者于術后不久出現手術部位感染,采用細針抽吸或引流,同時輔以口服抗生素治療后好轉,1例患者出現出血,使用壓迫止血后出血好轉。
無患者失訪。17例(27.4%)患者出現植入物相關并發癥。其中1例(1.6%)患者出現運動畸形,4例(6.5%)患者出現胸大肌疼痛,2例(3.2%)患者出現胸大肌痙攣。11例(17.7%)患者發生包膜攣縮,其中3例為BakerⅠ級,5例為BakerⅡ級,3例為BakerⅢ級。此外,1例(1.6%)患者出現波狀紋,2例(3.2%)患者出現假體輪廓顯現;見表3。
2.3 美容學評估結果
共42例患者完成了Harris量表,并由3例未參與手術的外科醫生使用Ueda量表對該42例患者的術前及術后最后一次隨訪照片進行評價,其余20名患者未提交術后美容學結果問卷。Harris乳房評分為優或良的患者有37例(88.1%),評分為中的4例(9.5%),評分為差的1例(2.4%)。綜合3名外科醫生所評估的Ueda評分,40例(95.2%)患者的術后美容效果為良好或優秀,僅2例(4.8%)患者評估結果為尚可或差。具體美容學評價結果見表4,重建前后的乳房效果見圖1。
 圖1
患者術前、術后效果圖
圖1
患者術前、術后效果圖
患者,女,34歲,右乳浸潤性導管癌,行腔鏡下雙乳保留乳頭乳暈的腺體切除術及右側乳頭切除術后全胸肌后假體重建;a.術前正位、斜位、側位乳房外觀;b.術后30個月正位、斜位、側位乳房外觀
2.4 腫瘤學結果
中位隨訪30(11~42)個月期間,無患者出現局部復發及遠處轉移,亦無患者死亡。
3 討論
本研究報道了62例腋窩入路逆序法腔鏡乳腺癌保留乳頭乳暈腺體切除術后全胸肌后假體乳房重建患者的初步結果。從患者術后臨床結果以及美容學評價結果進行分析,該術式具有手術時間短、并發癥發生率低、中期隨訪腫瘤安全性可靠、美容學結果好的特點,表明腔鏡全胸肌后假體重建針對小或中等大小乳房、乳房不下垂或輕度下垂的患者而言,仍是較為理想可靠的乳房重建方式,可改善患者的社會心理健康。
傳統開放式乳房重建手術術后并發癥發生率很高,Plachinski等[15] 回顧了103例開放式即刻全胸肌后乳房重建術,術后總并發癥發生率為35.0%,主要并發癥發生率為30.1%,感染發生率為24.3%。傳統開放式乳房重建手術的手術切口易離斷乳房上的血管,且術中使用拉鉤暴露的術野不易看清細節,易導致血管損傷,使得皮瓣邊緣缺血,從而導致皮瓣壞死及切口裂開的風險增加;同時小而不垂的乳房在植入假體后皮膚張力較大,也會增加切口裂開的風險,易繼發感染;加上開放手術創口大,增加細菌侵入的可能,因此開放式手術并發癥風險較高。然而本研究的外科學總并發癥發生率僅為8.1%,主要并發癥發生率為3.2%,手術部位感染發生率為6.5%,且未發生乳頭乳暈復合體壞死,手術并發癥情況明顯優于既往研究。我們推測可能原因如下:首先,腔鏡手術采用充氣法暴露術野,術野較大,且腔鏡具有的放大作用能使手術視野更加清晰,不易損傷血管,降低了出血的風險;其次,腔鏡較短的手術時間、不使用雙手直接接觸創面的操作方式、避免細菌定植的流動氣流,均使得感染風險大大降低;此外,腔鏡手術僅在乳房上作了2 mm大小的“華西一號孔”,切口很小,避免了血管的損傷,乳頭乳暈復合體缺血壞死風險也明顯降低。
Wan等[16] 通過納入2 412例患者進行回顧性隊列分析,表明微創乳房手術與傳統乳房手術的腫瘤學預后無顯著差異。本研究中位隨訪時間雖僅為30個月,但未發生任何的局部復發及遠處轉移,證明全胸肌后重建具有較好的腫瘤安全性。首先,本術式雖然為腔鏡操作,但操作平面與傳統開放手術一致,進行了沿皮下淺筋膜淺層的游離,并剔除胸大肌淺層筋膜以避免局部復發。其次,術中還采用“逆序法”的創新方法,從遠離腫瘤處逐步手術至靠近腫瘤的乳房后間隙,再到最接近腫瘤的皮下,降低了腫瘤播散的風險。此外,術中未用手擠壓乳房,降低了潛在遠處轉移的可能性。因此,本術式的腫瘤學安全性理論上是可靠的。
雖然傳統的開放重建手術美容學效果已經較好,患者滿意度較高[17],但由于腔鏡下全胸肌后重建術后乳房上無瘢痕,能進一步改善患乳的美容學結果,同時由于本研究選擇的患者主要為小到中等大小的乳房無或輕度下垂的患者,適合選用全胸肌后重建的術式,乳房規則度較好,因此患者自行評估的Harris評分為優或良的占比為88.1%,可見患者的滿意度很高,有利于患者的社會心理健康。此外,雖然也可采用胸肌前重建的手術方法進行乳房重建,但胸肌前重建需要聯合補片,手術費用明顯增加,因此全胸肌后重建較胸肌前重建具有更好的經濟效益。
日間手術相對于普通住院手術,具有患者等待及住院時間短、床位周轉速度快、醫療費用相對低、醫療衛生資源利用高效等優點。但由于日間手術可能導致診治不充分、并發癥發生率增加等安全性問題,目前全球范圍內未廣泛開展日間手術。而本院所開展的乳房腔鏡手術由于引入了“逆序法”及“華西一號孔”,縮短了手術時間,提高了手術安全性,具備進行日間手術的條件。因此,本院正積極推進日間乳房腔鏡手術的開展。
本研究仍存在一定局限性。首先,本研究為回顧性分析,未與傳統開放式乳房重建手術進行頭對頭比較研究,無法嚴格證實本術式的安全性及美容學優勢,后續可開展隨機對照試驗進行深入探究。其次,本研究所納入的樣本量為62例,后續可繼續加大樣本量進行研究。此外,全胸肌后重建適用范圍較窄,僅適用于乳房較小、乳房下垂程度輕的患者,若患者乳房較大或乳房下垂嚴重,選用全胸肌后重建可能會導致患側與健側的乳房對稱性不佳,若患者經濟狀況較好,胸肌前聯合補片的乳房重建可能是更為適宜的選擇。最后,本研究的中位隨訪時間為30個月,雖中位隨訪時間內無患者出現局部復發、遠處轉移及死亡,但由于隨訪時間相對較短,無法對遠期的腫瘤安全性進行評估,可延長隨訪時間以評估本術式的遠期腫瘤安全性。
綜上所述,腋窩入路逆序法腔鏡乳腺癌保留乳頭乳暈腺體切除術后全胸肌后假體重建在并發癥情況、腫瘤學安全性、美容學上均有優秀的表現,可作為日間手術進一步推廣,后續可加大樣本量、延長隨訪時間以進一步驗證研究結果。
利益沖突:無。
作者貢獻:譚馮丹負責文章撰寫,楊煥佐負責數據收集,曹曉蔓負責論文修改及數據處理,杜正貴負責研究方案制定及設計、指導研究。