2022年全球癌癥統計數據[1]顯示,肺癌發病率及死亡率均排第1位。目前,低劑量計算機斷層掃描(low-dose computed tomography,LDCT)是篩查早期肺癌最常見的方法[2]。隨著LDCT的廣泛應用,肺小結節的檢出率越來越高,針對具有惡性征象或持續增大的肺小結節,需要手術切除治療。目前電視輔助胸腔鏡手術(video-assisted thoracoscopic surgery,VATS)是比較理想的治療方式[3],能最大限度保存肺部功能。針對VAST術中難以準確定位的肺結節,術前行CT引導下肺結節定位,可快速、精確地切除肺小結節。本研究回顧性收集肺外1/3組與肺內2/3組肺結節,比較兩組肺結節的影像學特征和手術方式。
1 資料與方法
1.1 臨床資料和分組
收集2020年9月—2022年4月在廈門大學附屬第一醫院放射科行VATS前CT引導下定位的肺結節患者。根據《肺小結節術前輔助定位技術專家共識(2019版)》[4]進行術前肺結節定位。滿足以下1個或多個標準,可進行術前CT引導下定位術:(1)單發或多發磨玻璃結節(直徑<1.5 cm,或距離胸膜>1.0 cm);(2)影像學形態表現為磨玻璃結節或亞實性結節;(3)術中觸診結節困難。排除標準:(1)結節直徑較大,無法行肺局部切除;(2)結節位置較深,靠近肺門處;(3)嚴重凝血功能障礙,或近期服用抗凝藥物;(4)嚴重心肺功能不全(如嚴重肺動脈高壓)。
1.2 CT引導下肺結節定位方法
CT引導下肺結節定位由有10年以上工作經驗的放射介入科醫師完成。根據CT圖像上顯示的肺結節的肺葉分布,采用利多卡因進行局部麻醉,選擇安全、可靠的路徑,避開大血管、心臟等重要結構。隨機使用20G乳房定位針(愛瑯醫療器械公司,美國)及四鉤型肺結節定位針(勝杰康生物科技有限公司,中國)進行定位,記錄定位的總時間及定位術中出現的并發癥。
1.3 數據收集
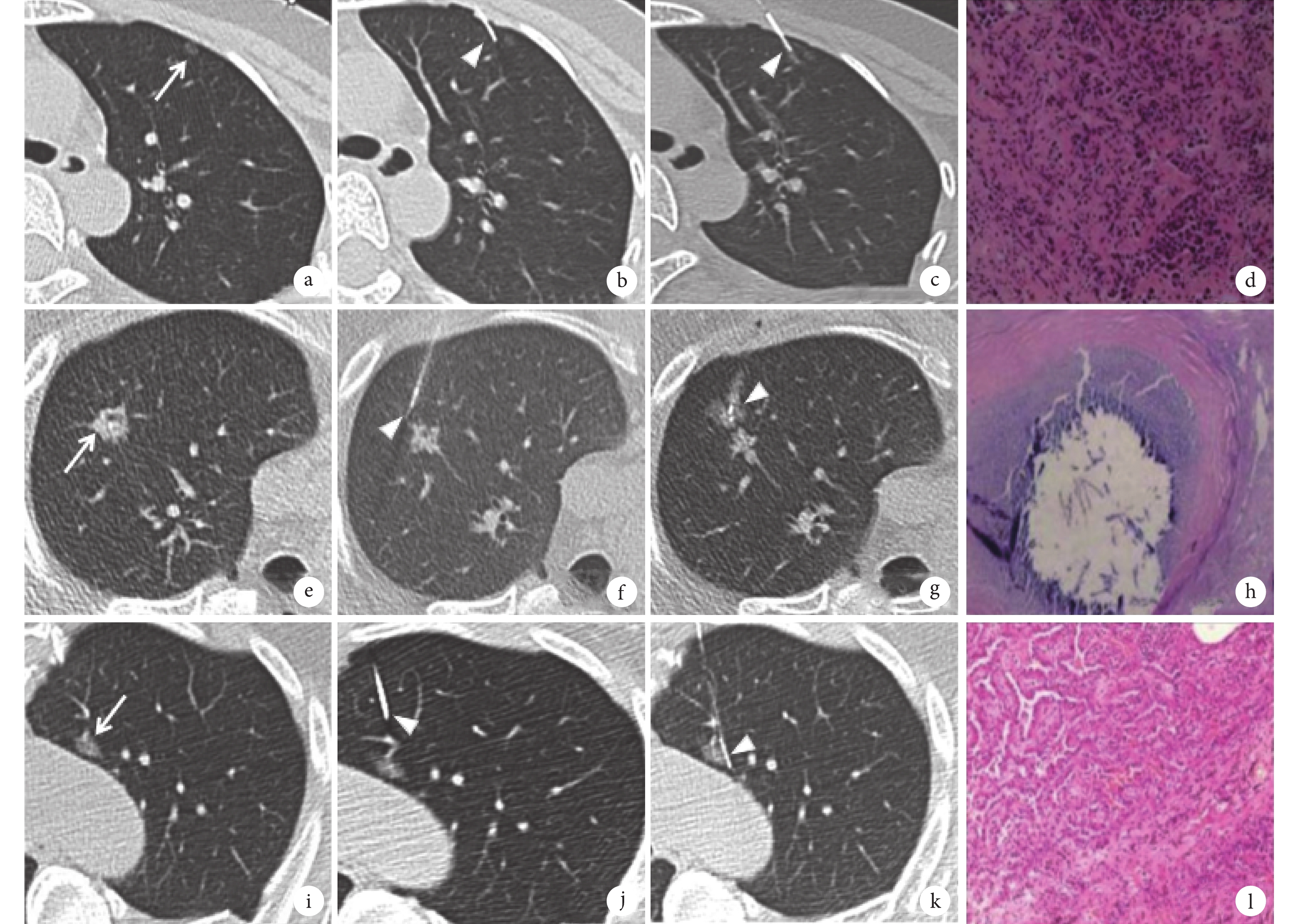
從病例系統中收集患者的年齡、性別、吸煙史、肺氣腫情況、肺結節直徑、影像學形態、肺結節的肺葉分布、肺結節與胸膜的距離、外科手術方式。影像學形態包括純磨玻璃結節、部分實性結節、實性結節。肺結節的肺葉分布包括右肺上葉、中葉、下葉,左肺上葉、下葉。外科手術方式包括肺楔形切除、肺段切除及肺葉切除。根據肺結節在影像圖像上的位置,由2名5年以上經驗的放射科醫師將每側肺野縱行3等分,分為外1/3帶、中1/3帶、內1/3帶,將中1/3帶及內1/3帶統稱為肺內2/3組,外1/3帶為肺外1/3組;見圖1。
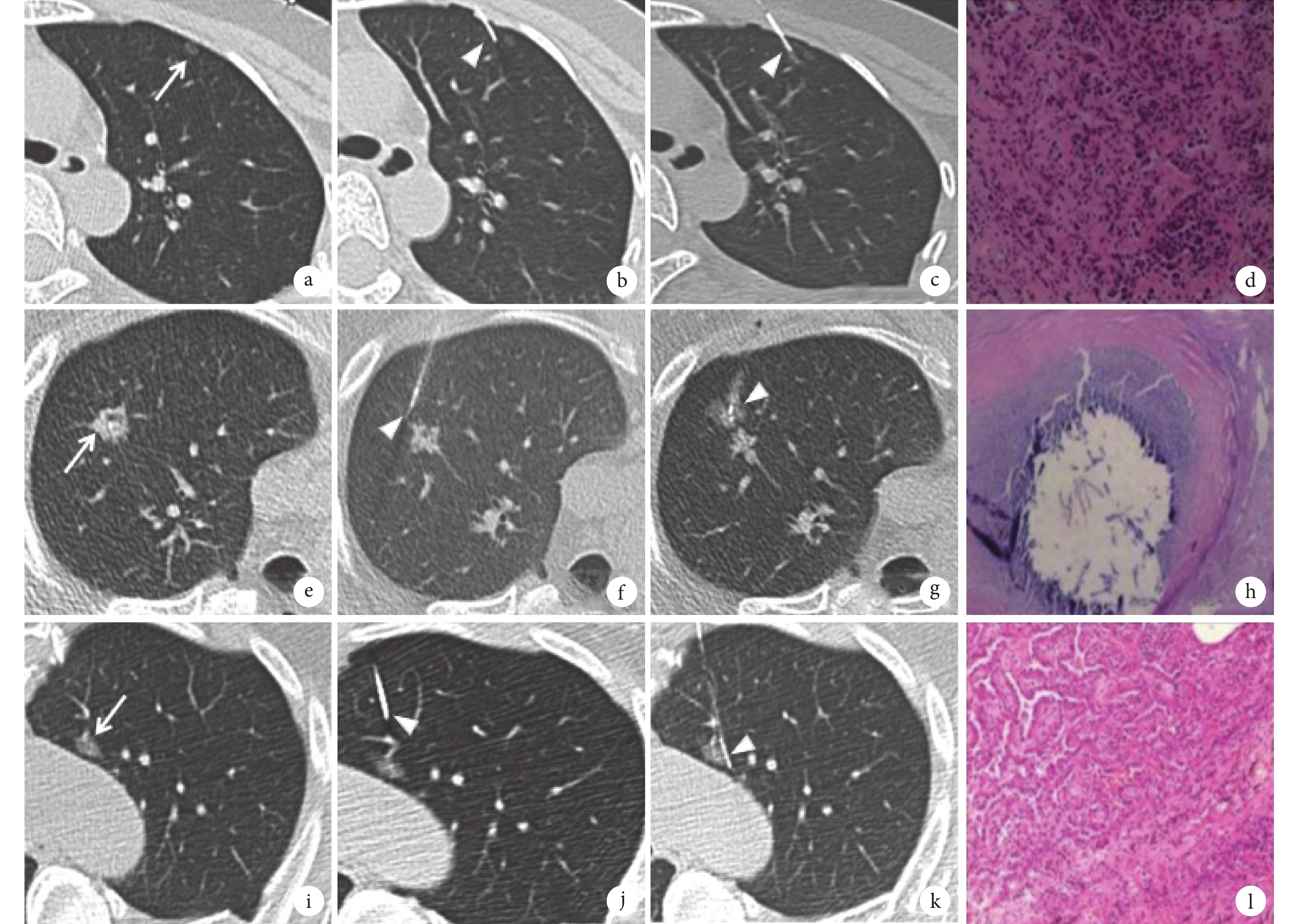 圖1
CT引導下定位及術后病理
圖1
CT引導下定位及術后病理
a~d:女,31歲,左上肺外1/3帶小結節術前CT引導下定位,術后病理為微浸潤性腺癌;e~h:男,34歲,右上肺中1/3帶小結節術前CT引導下定位,術后病理為肺錯構瘤,伴灶性壞死及鈣化;i~l:女,50歲,左上肺內1/3帶小結節術前CT引導下定位,術后病理為浸潤性腺癌(貼壁型及腺泡型);圖中長箭頭所示為病灶位置,三角形所示為定位針位置
1.4 統計學分析
采用SPSS 28.0軟件進行統計學分析。對計量資料進行正態性檢驗,服從正態分布的計量資料用均數±標準差(x±s)描述,兩組間比較采用獨立樣本t檢驗。非正態分布的計量資料用中位數(范圍)描述,兩組間差異比較采用Mann-Whitney U檢驗。計數資料用例(%)描述,組間比較采用四格表χ2檢驗。檢驗水準α=0.05。
1.5 倫理審查
本研究經廈門大學附屬第一醫院倫理委員會批準,批準號:2023028。所有患者均簽署知情同意書。
2 結果
2.1 患者的一般臨床資料
共216例肺結節患者行VATS術前CT引導下定位,其中1例患者定位過程中出現氣胸,肺結節顯示不清,終止定位手術。最終納入215例患者,共247個肺結節,其中男70例、女145例,中位年齡48.0歲。22例男性有吸煙史,女性均無吸煙史,肺氣腫史5例。肺外1/3組170例患者(190個肺結節),其中男54例、女116例,中位年齡48(24~80)歲。肺內2/3組55例患者(57個肺結節),其中男20例、女35例,中位年齡52(26~75)歲(部分患者存在≥2個肺結節,且肺內2/3帶和肺外1/3帶均有分布,因此同1例患者可能會同時納入兩組分別進行分析)。兩組患者年齡(P=0.529)、性別差異無統計學意義(P>0.05)。兩組患者臨床資料見表1。
2.2 肺結節影像學特征
肺結節直徑范圍為0.2~2.0 cm,其中55.9%的肺結節直徑范圍為0.5~1.0 cm。肺外1/3組190個肺結節,肺內2/3組共57個肺結節,兩組肺結節的性質均以純磨玻璃結節為主。兩組在肺結節與胸膜的距離及肺結節直徑方面差異有統計學意義(P<0.001),而兩組患者肺結節的肺葉分布、肺結節性質差異均無統計學意義(P>0.05);見表1。
2.3 肺結節定位術資料及胸腔鏡手術方式比較
兩組肺結節中位定位時間均為13.0 min。定位相關并發癥方面,肺外1/3組肺結節肺泡出血104例、氣胸53例,肺內2/3組肺泡出血39例、氣胸18例。兩組在定位時間(P=0.564)、并發癥(P=0.920,P=0.618)方面差異無統計學意義。肺外1/3組中92.1%的肺結節采用胸腔鏡下肺楔形切除手術,較少采用其他術式;肺內2/3組中77.1%的肺結節采用胸腔鏡下肺楔形切除,19.3%采用肺段切除,兩組手術方式差異有統計學意義(P=0.002);見表2。
3 討論
2022版美國國立綜合癌癥網絡(NCCN)指南[5]指出,對于大多數Ⅰ期非小細胞肺癌,手術是唯一的治療方法。在外科手術中,VAST手術具有創傷小、并發癥輕、恢復快等特點,但部分肺結節在VAST術中難以觸診,如果術中未能準確定位,會擴大手術切除范圍或轉為開胸手術。故術前定位肺結節對VAST術中難以觸診的結節具有重要作用[4]。VATS術前肺結節定位有多種方法,包括術前CT引導下定位、術中超聲引導下定位、術前近紅外成像技術、支氣管鏡引導下定位。臨床上常用CT引導下定位技術,其具有操作簡單、定位準確的優點[6]。CT引導下定位包括線圈或液體材料定位,目前臨床實際工作中最常用的是CT引導下線圈定位。
本研究中,肺外1/3組及肺內2/3組肺結節的外科手術切除方式存在差異。《肺結節多學科微創診療專家共識》[7]指出,肺外1/3組直徑<2.0 cm的純磨玻璃結節及實性成分<0.5 cm的部分實性結節首選楔形切除。本研究結果提示,肺外1/3組肺結節占比高,且大多選擇肺楔形切除術。JCOGO802/WJOG4607臨床試驗[8]指出,對于直徑<2.0 cm,實性成分占比>0.5的ⅠA期外周型非小細胞肺癌,肺段切除和肺葉切除的總生存率和術后無病生存率相似,而且肺段切除能更大程度保留肺組織及功能。對于肺內2/3組,直徑<3.0 cm的純磨玻璃結節或實性成分<0.5 cm的部分實性結節,首選肺段切除[7];如果切緣不足或淋巴結轉移,行肺葉切除。但在本研究中,有77.1%的肺內2/3組肺結節行楔形切除術。在臨床實際工作中,針對<1.0 cm的肺小結節,我們通常先行肺楔形切除,再根據術中冰凍切片的病理結果決定是否擴大切除。其他研究[9]也證明,在Ⅰ期非小細胞肺癌中行VATS肺楔形手術和肺段切除術預后效果一致,而肺楔形切除術能更大程度保留肺組織,并具有創傷小、手術時間短、恢復快、術后并發癥輕等特點。針對早期肺癌患者,盡可能優先選擇VATS肺楔形切除術或肺段切除術[10]。
本研究結果顯示,肺外1/3組的肺結節直徑比肺內2/3組小,并且肺外1/3組肺結節占比更高。這可能與肺部解剖結構相關,肺部的外周區域有更多的腺泡和支氣管結構,更容易生長肺小結節,而且由于兩肺上葉血供較差,肺小結節容易出現在兩肺上葉。另外在臨床實際工作中,肺外1/3組的肺結節體積較大時容易在術中觸及到,術前不需要定位。如果肺外1/3組肺結節體積較大但密度過低,在VATS術中不容易觸及,則需術前定位。肺內2/3組肺結節體積較大且密度較高,但由于距離問題及肺外1/3帶阻隔,在VATS術中不容易探查到,更需要術前CT定位。
我們發現定位肺結節的患者中不吸煙女性占大多數。既往研究[11]結果顯示,不吸煙女性占肺腺癌患者的70.3%。不吸煙女性肺癌患者比例為74%,其中93%的病理類型為肺腺癌[12]。不吸煙女性患病率較高的發病機制尚不明確,除長時間吸入過量烹飪油煙,具有家族肺癌史也是患病的風險因素,還有身體的驅動基因改變,如在非吸煙女性肺腺癌患者中常見的表皮生長因子受體(EGFR)突變、人表皮生長因子受體2(HER-2)的外顯子20突變,雌激素也參與肺癌發生[13-15]。
綜上所述,VATS術前CT引導下定位肺外1/3組肺結節直徑較肺內2/3組小,肺外1/3組肺結節的主要手術方式是肺楔形切除,而肺內2/3組肺結節的主要手術方式是肺楔形切除以及肺段切除。采用肺楔形切除還是肺段切除主要取決于肺結節大小、密度以及位置,一般肺外1/3帶的純磨玻璃結節、較小混合磨玻璃結節可采取肺楔形切除;肺外1/3帶的較大混合磨玻璃結節及較小實性結節,肺內2/3帶的純磨玻璃結節、混合磨玻璃結節、較小實性結節,可采取肺段切除。若結節為實性且較大(術中冰凍切片良性病變外),不管位于肺內何處,均需行肺葉切除。胸外科醫生可根據肺結節位置、大小及密度,制定更精確的手術計劃。
利益沖突:無。
作者貢獻:劉德浩負責統計學分析,研究設計,論文初稿撰寫;陳麗春負責論文總體設計、審閱與修改;廖良忠、李璞宸、劉越負責數據收集、整理,文獻檢索。
2022年全球癌癥統計數據[1]顯示,肺癌發病率及死亡率均排第1位。目前,低劑量計算機斷層掃描(low-dose computed tomography,LDCT)是篩查早期肺癌最常見的方法[2]。隨著LDCT的廣泛應用,肺小結節的檢出率越來越高,針對具有惡性征象或持續增大的肺小結節,需要手術切除治療。目前電視輔助胸腔鏡手術(video-assisted thoracoscopic surgery,VATS)是比較理想的治療方式[3],能最大限度保存肺部功能。針對VAST術中難以準確定位的肺結節,術前行CT引導下肺結節定位,可快速、精確地切除肺小結節。本研究回顧性收集肺外1/3組與肺內2/3組肺結節,比較兩組肺結節的影像學特征和手術方式。
1 資料與方法
1.1 臨床資料和分組
收集2020年9月—2022年4月在廈門大學附屬第一醫院放射科行VATS前CT引導下定位的肺結節患者。根據《肺小結節術前輔助定位技術專家共識(2019版)》[4]進行術前肺結節定位。滿足以下1個或多個標準,可進行術前CT引導下定位術:(1)單發或多發磨玻璃結節(直徑<1.5 cm,或距離胸膜>1.0 cm);(2)影像學形態表現為磨玻璃結節或亞實性結節;(3)術中觸診結節困難。排除標準:(1)結節直徑較大,無法行肺局部切除;(2)結節位置較深,靠近肺門處;(3)嚴重凝血功能障礙,或近期服用抗凝藥物;(4)嚴重心肺功能不全(如嚴重肺動脈高壓)。
1.2 CT引導下肺結節定位方法
CT引導下肺結節定位由有10年以上工作經驗的放射介入科醫師完成。根據CT圖像上顯示的肺結節的肺葉分布,采用利多卡因進行局部麻醉,選擇安全、可靠的路徑,避開大血管、心臟等重要結構。隨機使用20G乳房定位針(愛瑯醫療器械公司,美國)及四鉤型肺結節定位針(勝杰康生物科技有限公司,中國)進行定位,記錄定位的總時間及定位術中出現的并發癥。
1.3 數據收集
從病例系統中收集患者的年齡、性別、吸煙史、肺氣腫情況、肺結節直徑、影像學形態、肺結節的肺葉分布、肺結節與胸膜的距離、外科手術方式。影像學形態包括純磨玻璃結節、部分實性結節、實性結節。肺結節的肺葉分布包括右肺上葉、中葉、下葉,左肺上葉、下葉。外科手術方式包括肺楔形切除、肺段切除及肺葉切除。根據肺結節在影像圖像上的位置,由2名5年以上經驗的放射科醫師將每側肺野縱行3等分,分為外1/3帶、中1/3帶、內1/3帶,將中1/3帶及內1/3帶統稱為肺內2/3組,外1/3帶為肺外1/3組;見圖1。
 圖1
CT引導下定位及術后病理
圖1
CT引導下定位及術后病理
a~d:女,31歲,左上肺外1/3帶小結節術前CT引導下定位,術后病理為微浸潤性腺癌;e~h:男,34歲,右上肺中1/3帶小結節術前CT引導下定位,術后病理為肺錯構瘤,伴灶性壞死及鈣化;i~l:女,50歲,左上肺內1/3帶小結節術前CT引導下定位,術后病理為浸潤性腺癌(貼壁型及腺泡型);圖中長箭頭所示為病灶位置,三角形所示為定位針位置
1.4 統計學分析
采用SPSS 28.0軟件進行統計學分析。對計量資料進行正態性檢驗,服從正態分布的計量資料用均數±標準差(x±s)描述,兩組間比較采用獨立樣本t檢驗。非正態分布的計量資料用中位數(范圍)描述,兩組間差異比較采用Mann-Whitney U檢驗。計數資料用例(%)描述,組間比較采用四格表χ2檢驗。檢驗水準α=0.05。
1.5 倫理審查
本研究經廈門大學附屬第一醫院倫理委員會批準,批準號:2023028。所有患者均簽署知情同意書。
2 結果
2.1 患者的一般臨床資料
共216例肺結節患者行VATS術前CT引導下定位,其中1例患者定位過程中出現氣胸,肺結節顯示不清,終止定位手術。最終納入215例患者,共247個肺結節,其中男70例、女145例,中位年齡48.0歲。22例男性有吸煙史,女性均無吸煙史,肺氣腫史5例。肺外1/3組170例患者(190個肺結節),其中男54例、女116例,中位年齡48(24~80)歲。肺內2/3組55例患者(57個肺結節),其中男20例、女35例,中位年齡52(26~75)歲(部分患者存在≥2個肺結節,且肺內2/3帶和肺外1/3帶均有分布,因此同1例患者可能會同時納入兩組分別進行分析)。兩組患者年齡(P=0.529)、性別差異無統計學意義(P>0.05)。兩組患者臨床資料見表1。
2.2 肺結節影像學特征
肺結節直徑范圍為0.2~2.0 cm,其中55.9%的肺結節直徑范圍為0.5~1.0 cm。肺外1/3組190個肺結節,肺內2/3組共57個肺結節,兩組肺結節的性質均以純磨玻璃結節為主。兩組在肺結節與胸膜的距離及肺結節直徑方面差異有統計學意義(P<0.001),而兩組患者肺結節的肺葉分布、肺結節性質差異均無統計學意義(P>0.05);見表1。
2.3 肺結節定位術資料及胸腔鏡手術方式比較
兩組肺結節中位定位時間均為13.0 min。定位相關并發癥方面,肺外1/3組肺結節肺泡出血104例、氣胸53例,肺內2/3組肺泡出血39例、氣胸18例。兩組在定位時間(P=0.564)、并發癥(P=0.920,P=0.618)方面差異無統計學意義。肺外1/3組中92.1%的肺結節采用胸腔鏡下肺楔形切除手術,較少采用其他術式;肺內2/3組中77.1%的肺結節采用胸腔鏡下肺楔形切除,19.3%采用肺段切除,兩組手術方式差異有統計學意義(P=0.002);見表2。
3 討論
2022版美國國立綜合癌癥網絡(NCCN)指南[5]指出,對于大多數Ⅰ期非小細胞肺癌,手術是唯一的治療方法。在外科手術中,VAST手術具有創傷小、并發癥輕、恢復快等特點,但部分肺結節在VAST術中難以觸診,如果術中未能準確定位,會擴大手術切除范圍或轉為開胸手術。故術前定位肺結節對VAST術中難以觸診的結節具有重要作用[4]。VATS術前肺結節定位有多種方法,包括術前CT引導下定位、術中超聲引導下定位、術前近紅外成像技術、支氣管鏡引導下定位。臨床上常用CT引導下定位技術,其具有操作簡單、定位準確的優點[6]。CT引導下定位包括線圈或液體材料定位,目前臨床實際工作中最常用的是CT引導下線圈定位。
本研究中,肺外1/3組及肺內2/3組肺結節的外科手術切除方式存在差異。《肺結節多學科微創診療專家共識》[7]指出,肺外1/3組直徑<2.0 cm的純磨玻璃結節及實性成分<0.5 cm的部分實性結節首選楔形切除。本研究結果提示,肺外1/3組肺結節占比高,且大多選擇肺楔形切除術。JCOGO802/WJOG4607臨床試驗[8]指出,對于直徑<2.0 cm,實性成分占比>0.5的ⅠA期外周型非小細胞肺癌,肺段切除和肺葉切除的總生存率和術后無病生存率相似,而且肺段切除能更大程度保留肺組織及功能。對于肺內2/3組,直徑<3.0 cm的純磨玻璃結節或實性成分<0.5 cm的部分實性結節,首選肺段切除[7];如果切緣不足或淋巴結轉移,行肺葉切除。但在本研究中,有77.1%的肺內2/3組肺結節行楔形切除術。在臨床實際工作中,針對<1.0 cm的肺小結節,我們通常先行肺楔形切除,再根據術中冰凍切片的病理結果決定是否擴大切除。其他研究[9]也證明,在Ⅰ期非小細胞肺癌中行VATS肺楔形手術和肺段切除術預后效果一致,而肺楔形切除術能更大程度保留肺組織,并具有創傷小、手術時間短、恢復快、術后并發癥輕等特點。針對早期肺癌患者,盡可能優先選擇VATS肺楔形切除術或肺段切除術[10]。
本研究結果顯示,肺外1/3組的肺結節直徑比肺內2/3組小,并且肺外1/3組肺結節占比更高。這可能與肺部解剖結構相關,肺部的外周區域有更多的腺泡和支氣管結構,更容易生長肺小結節,而且由于兩肺上葉血供較差,肺小結節容易出現在兩肺上葉。另外在臨床實際工作中,肺外1/3組的肺結節體積較大時容易在術中觸及到,術前不需要定位。如果肺外1/3組肺結節體積較大但密度過低,在VATS術中不容易觸及,則需術前定位。肺內2/3組肺結節體積較大且密度較高,但由于距離問題及肺外1/3帶阻隔,在VATS術中不容易探查到,更需要術前CT定位。
我們發現定位肺結節的患者中不吸煙女性占大多數。既往研究[11]結果顯示,不吸煙女性占肺腺癌患者的70.3%。不吸煙女性肺癌患者比例為74%,其中93%的病理類型為肺腺癌[12]。不吸煙女性患病率較高的發病機制尚不明確,除長時間吸入過量烹飪油煙,具有家族肺癌史也是患病的風險因素,還有身體的驅動基因改變,如在非吸煙女性肺腺癌患者中常見的表皮生長因子受體(EGFR)突變、人表皮生長因子受體2(HER-2)的外顯子20突變,雌激素也參與肺癌發生[13-15]。
綜上所述,VATS術前CT引導下定位肺外1/3組肺結節直徑較肺內2/3組小,肺外1/3組肺結節的主要手術方式是肺楔形切除,而肺內2/3組肺結節的主要手術方式是肺楔形切除以及肺段切除。采用肺楔形切除還是肺段切除主要取決于肺結節大小、密度以及位置,一般肺外1/3帶的純磨玻璃結節、較小混合磨玻璃結節可采取肺楔形切除;肺外1/3帶的較大混合磨玻璃結節及較小實性結節,肺內2/3帶的純磨玻璃結節、混合磨玻璃結節、較小實性結節,可采取肺段切除。若結節為實性且較大(術中冰凍切片良性病變外),不管位于肺內何處,均需行肺葉切除。胸外科醫生可根據肺結節位置、大小及密度,制定更精確的手術計劃。
利益沖突:無。
作者貢獻:劉德浩負責統計學分析,研究設計,論文初稿撰寫;陳麗春負責論文總體設計、審閱與修改;廖良忠、李璞宸、劉越負責數據收集、整理,文獻檢索。