主動脈壁間血腫(aortic intramural hematoma,IMH)是急性主動脈綜合征的一種特殊類型,占急性主動脈綜合征的10%~25%。按照Stanford分型,IMH可分為A型和B型,其中A型占30%~40%[1]。
無論是A型或B型的IMH,優先處理血腫近端破口、減少假腔血流、促進血腫吸收是目前治療IMH的基本方式。對于破口位于升主動脈的Stanford A型壁間血腫患者,近端可以采用開放手術的方式,徹底置換病變血管,術中放置象鼻支架更大范圍地覆蓋血腫區域。而對于Stanford B型血腫的患者,胸主動脈腔內修復術(thoracic endovascular aortic repair,TEVAR)是B型壁間血腫的首選手術方案[2]。
一期手術后,部分血腫患者遠端破口未愈,將顯著影響假腔重塑甚至進展為夾層樣改變[3]。假腔重塑不良將導致患者出現假腔瘤樣擴張,再破裂等風險[4]。目前美國心臟病協會指南[5]提出對于IMH遠端破口持續存在且進展為夾層樣改變的患者,若條件允許,可支架進行手術干預,早期處理可有效降低假腔未來進一步擴張等帶來的風險。我科于2020年7月—2022年12月采用支架分期修復IMH遠端殘留病變,有效的改善了主動脈遠端重塑,短-中期效果滿意,現報道如下。
1 資料與方法
1.1 臨床資料和分組
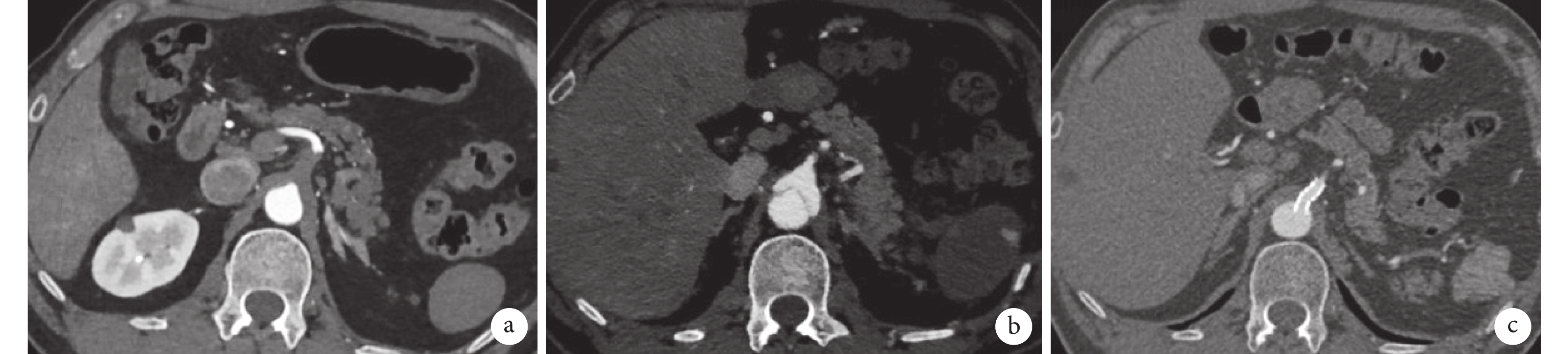
回顧性分析2020年7月—2022年12月我院心血管外科收治IMH患者的臨床資料。納入術后6個月復查主動脈CT血管造影(CT angiography,CTA)發現遠端病變發現明確破口,主動脈遠端局部或全程夾層樣改變,可同時存在局部造影劑強化(focal contrast enhancement,FCE)的患者。FCE包括局灶性內膜破裂及壁內血池的形成。前者為與主動脈真腔溝通且破口>3 mm的內膜下對比劑增強灶,后者為內膜完整或破口≤3 mm的內膜下對比劑增強灶[6](圖1)。
 圖1
壁間血腫及FCE示意圖
圖1
壁間血腫及FCE示意圖
a:壁間血腫;b:局灶性內膜破裂(破口>3 mm);c:壁內血池形成(破口≤3 mm)
IMH遠端殘留病變定義為:一期手術前,主動脈病變全程表現為壁間血腫改變,一期手術后6個月,復查主動脈CTA提示一期支架以遠,支架未覆蓋區域存在破口,血腫未能吸收,主動脈局部或全程夾層樣改變,可同時合并有FCE樣改變患者。對IMH一期手術后遠端新發夾層樣改變患者進行二期支架置入。
納入標準:(1)IMH,一期已經手術處理主動脈近端破口;(2)復查主動脈CTA證實IMH遠端存在破口,血腫未能完全吸收;(3)復查主動脈CTA提示主動脈遠端血腫進展為局部或全程夾層樣改變,或同時合并有FCE樣改變患者。以上納入標準需要同時滿足方可納入。排除標準:(1)一期手術前影像學表現為主動脈夾層或潰瘍的患者;(2)復查主動脈CTA主動脈遠端血腫完全吸收的患者;(3)患者拒絕腔內再次手術干預。排除標準符合其中一項即排除。
1.2 技術方案
1.2.1 分區支架置入
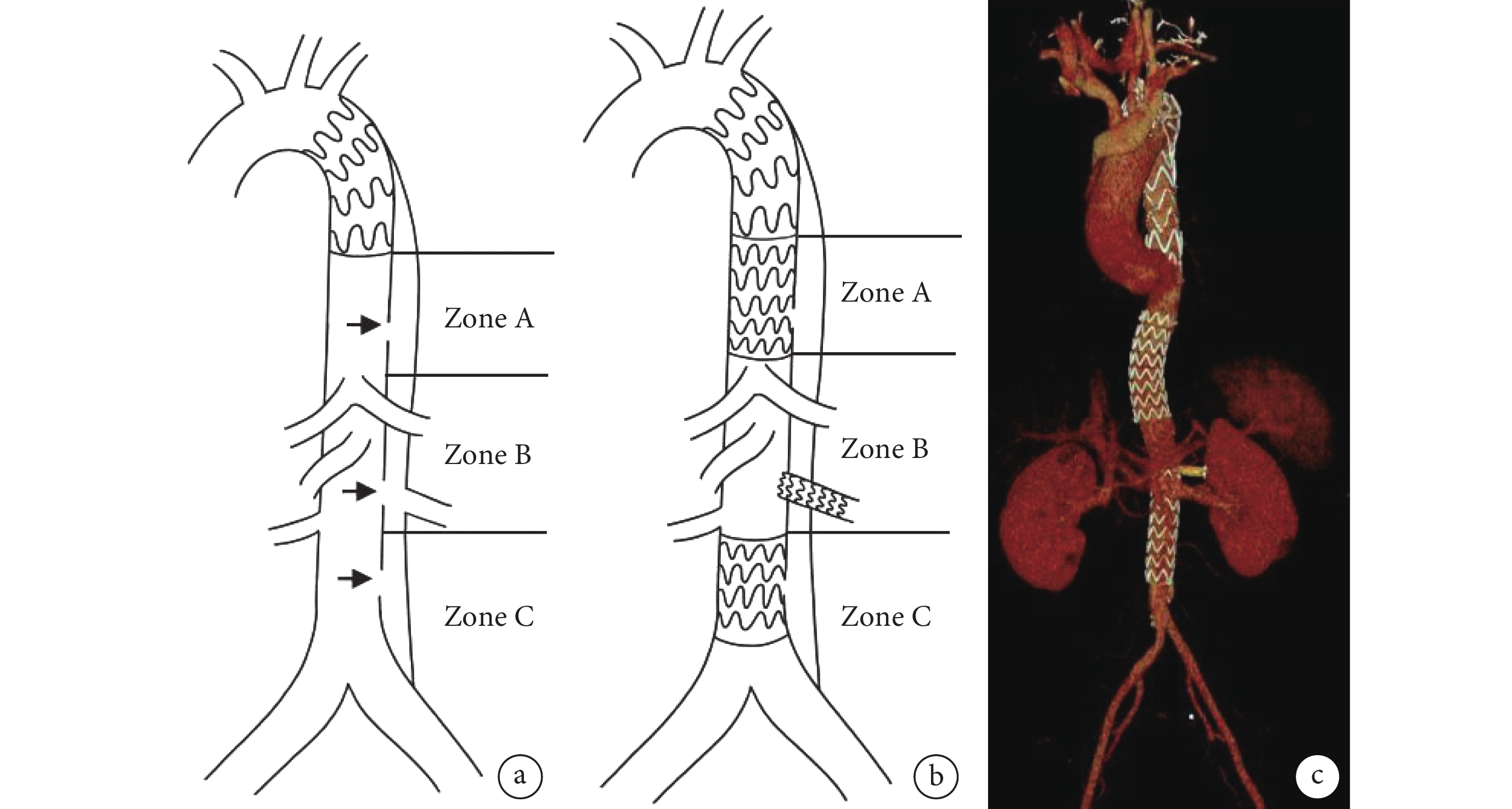
我們按納入標準對患者進行二期支架干預。將主動脈遠端未覆蓋支架部分分為3個區域,根據不同患者病變累及區域差異,分區域進行支架置入,封堵破口,促進假腔血栓化。(1)Zone A區:一期支架遠端至腹腔干以上區域。此區域存在明確破口的患者,置入Hercules直管型覆膜支架(微創公司,上海)封堵破口。(2)Zone B區:即腹腔臟器血管區域,此區域為腹腔干至雙腎動脈開口區域,此區域重要分支血管開口附近存在明確破口或分支開口于假腔的患者,通過真腔放置Viabahn覆膜支架(Gore公司,美國)于分支動脈,支架一端在真腔內,一端在分支血管內,保證分支血管血流通暢的同時,封堵分支血管附近較大破口;對于此區域由于假腔壓迫真腔狹窄,或存在非分支血管附近破口,無法單純應用分支支架封堵破口,可在此區域置入Sinus-XL裸支架(OptiMed 德國),結合球囊擴張技術促進夾層內外膜貼合,從而促進假腔血栓化。(3)Zone C區:雙腎動脈開口以下區域,此區域存在明顯破口的患者選用覆膜支架封堵破口(圖2)。
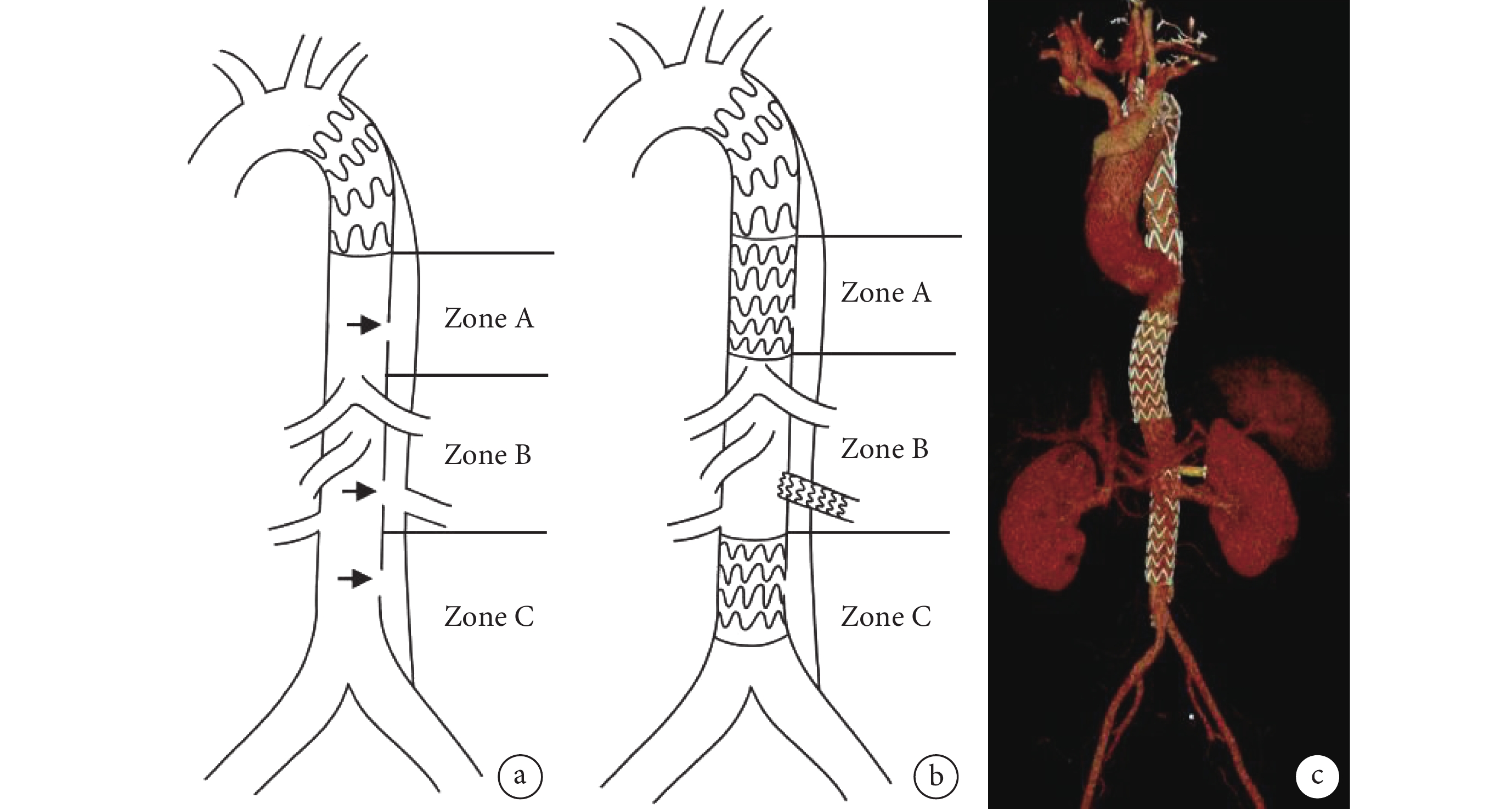 圖2
主動脈壁間血腫遠端殘留病變處理示意圖及術后三維重建圖
圖2
主動脈壁間血腫遠端殘留病變處理示意圖及術后三維重建圖
a:一期手術后主動脈遠端血腫進展為夾層樣改變示意圖,根據主動脈遠端解剖結構分為3個區域,不同區域破口(黑色箭頭所示)限制了假腔吸收重塑;b:二期支架干預后封堵夾層破口;c:主動脈覆膜支架置入術后三維重建圖
1.2.2 分期
一期手術:對于A型IMH患者,升主動脈存在破口,進行竇部成形+升主動脈置換+全弓置換手術,術中象鼻支架置入降主動脈。部分逆撕A型血腫患者行TEVAR手術。對于B型IMH患者,近端存在明確潰瘍或破口患者行胸主動脈支架置入術,根據破口位置及血腫范圍選擇支架開窗或Castor單分支支架置入。
二期手術:IMH一期手術后6個月,患者再次復查主動脈CTA,部分患者主動脈遠端假腔持續存在,存在明確破口,假腔持續血流灌注,局部或全程形成夾層樣改變。此時根據主動脈遠端破口位置,進行個體化分區域支架置入,封堵破口,促進血腫吸收及假腔重塑。
1.3 手術方法
二期手術:所有患者選用局部麻醉+監護麻醉。結合術前主動脈CTA及術中造影結果制定手術方案。改良Seldinger技術穿刺股動脈(優選股動脈在真腔側)并植入5F動脈鞘,交換并植入14~20F股動脈鞘(根據主動脈支架直徑);導絲引導豬尾導管分別行腹腔動脈、降主動脈及升主動脈數字減影血管造影,明確主動脈遠端破口位置及大小、破口與腹腔動脈分支關系;依據造影結果結合術前CTA選取主動脈支架型號,根據患者主動脈破口位置,分區域對主動脈遠端破口進行支架置入。對于腹腔臟器區真腔狹窄患者,優先置入裸支架擴寬真腔,再對腹主動脈臟器區分支血管置入覆膜支架,通過覆膜支架封堵分支血管附近破口,其一端放置在真腔,另一端在分支血管內。
腹腔動脈分支造影時,應加行內膜片切線位造影和受累動脈超選造影,可調彎鞘配合導絲進入腹腔臟器區分支動脈,結合路徑圖進行
覆膜支架植入術。腹腔動脈分支采用Viabahn覆膜支架(Gore公司,美國)(圖3)。所有腹主動脈臟器區分支血管放置支架的患者,若無禁忌,常規應用雙聯抗血小板治療[阿司匹林100 mg 每日一次(qd)+氯吡格雷75 mg qd],腹主動脈臟器區分支血管未放置支架患者常規使用單獨抗血小板治療方案(阿司匹林100 mg qd或氯吡格雷75 mg qd),常規加用泮托拉唑抑酸治療。技術成功定義為術中造影提示假腔血流消失,無“Ⅰ型”內漏,無轉為開放手術或圍術期死亡。
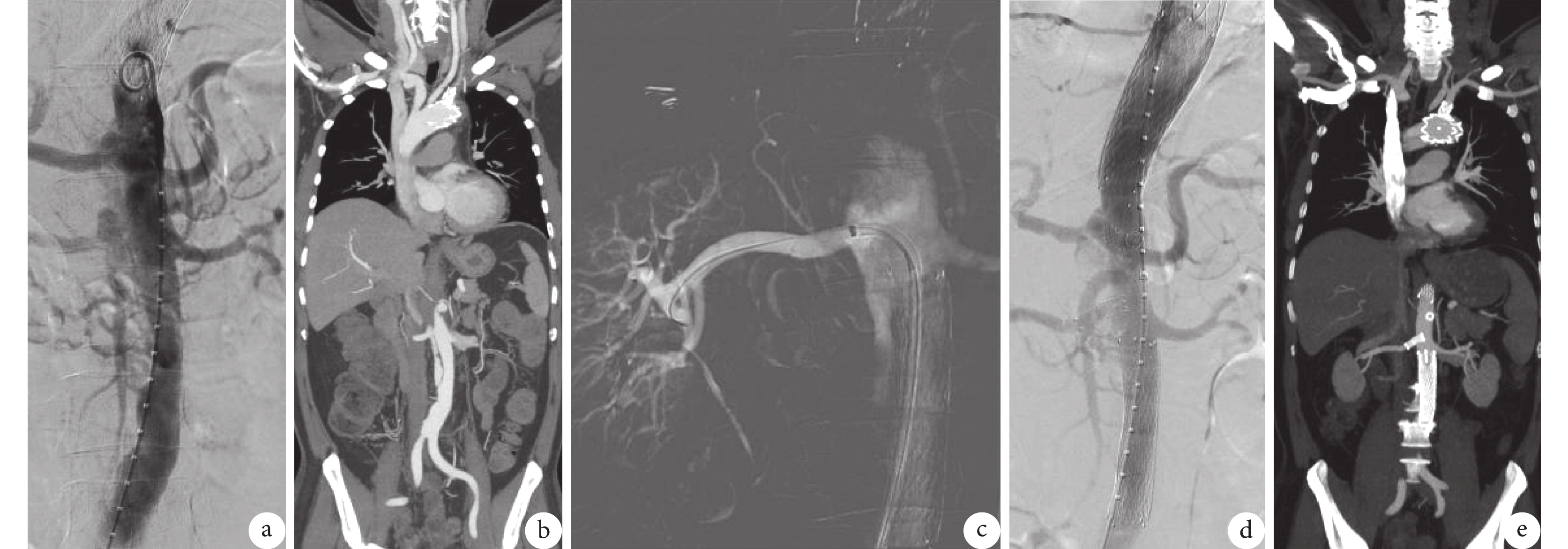
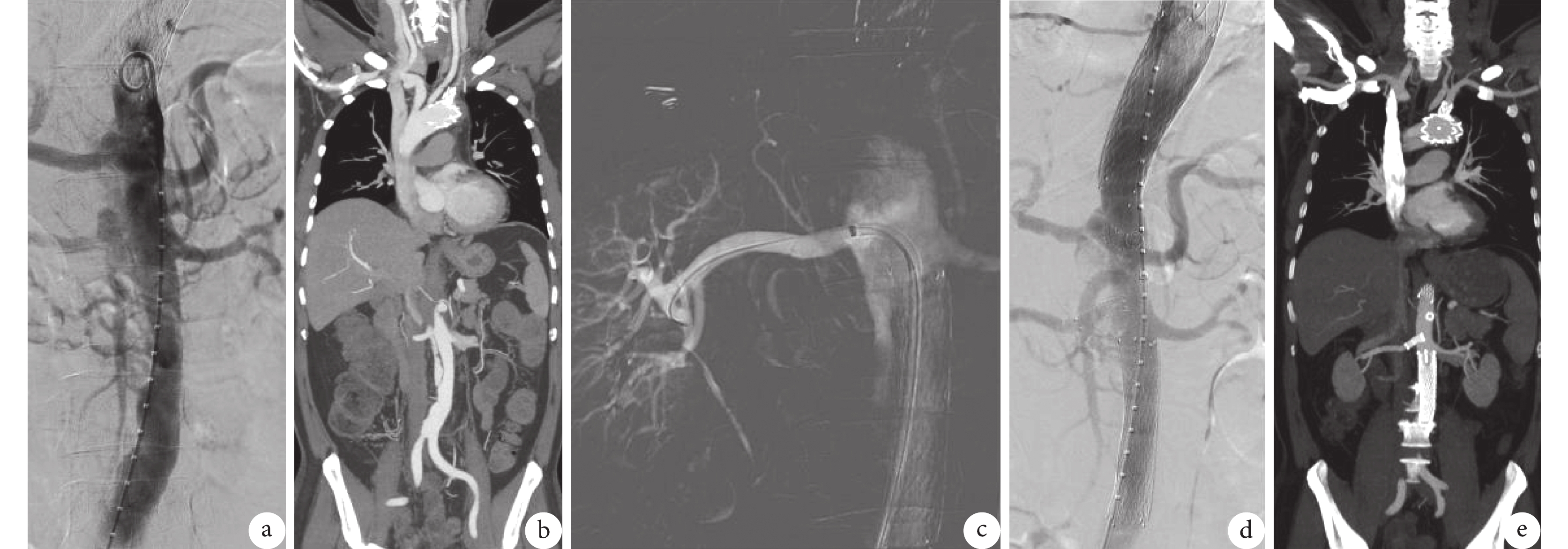 圖3
術中造影及支架置入
圖3
術中造影及支架置入
a~c:二期手術,術前數字減影血管造影及CTA顯示腹主動脈遠端血腫進展為夾層樣改變,假腔破口主要來自右腎動脈開口,配合路徑圖置入右腎動脈覆膜支架;d:支架置入術后造影提示右腎動脈附近破口基本覆蓋,返血消失;e:6個月后復查CTA夾層假腔完全消失,雙腎灌注良好
1.4 統計學分析
采用SPSS 17.0進行統計分析和圖表制作。計量資料采用均值±標準差(x±s)描述,組間比較采用t檢驗,多組比較采用方差分析;計數變量采用頻數及百分比表示,兩組間比較采用χ2 檢驗。以 P≤0.05為差異有統計學意義。使用Graphpad Prism 9.5進行Kaplan-Meier生存曲線分析。
1.5 倫理審查
本研究已獲得香港大學深圳醫院倫理委員會批準,批準號:hkuszh2023080。
2 結果
2.1 患者基線情況
47例患者中術后6個月復查主動脈CTA遠端血腫完全吸收29例,18例患者遠端病變發現明確破口。其中男15例、女3例,年齡39~76(53.5±10.6)歲。患者既往多合并高血壓病史,部分患者有吸煙和飲酒史。患者一般資料見表1。
2.2 患者圍術期情況
患者當中A型壁間血腫入選10例,B型壁間血腫入選8例。其中Zone A區放入支架9枚,Zone B區置入裸支架4枚,臟器分支血管置入支架10枚,Zone C區置入支架6枚。所有患者均手術成功(100%),術中無中轉開胸,術后無死亡、截癱、內臟缺血或需二次手術干預。患者17因假腔壓迫存在腸系膜上動脈狹窄,腹腔臟器區未見明確破口,裸支架擴寬真腔后腸系膜上動脈血流好轉。患者18入院時存在腎動脈血栓,急診腎動脈取栓后置入支架擴寬真腔,術后腎動脈血流情況改善。患者14術后出現腹脹,予以潤腸、通便后腹脹情況好轉出院。患者15術后出現泌尿系感染,予以抗生素治療,遂住院時間較長,后泌尿系感染好轉后出院(表2~3)。3例患者腹腔臟器區分支血管附近存在較大破口的同時合并有FCE樣改變,即存在其他小破口,對于這些小破口,有患者7和15在大破口封閉后能夠自行血栓化。對于小破口未能血栓化患者18,我們應用裸支架結合球囊擴張技術促進夾層內外膜貼合,進一步促進小破口假腔血栓化,療效良好。
2.3 隨訪情況及分析
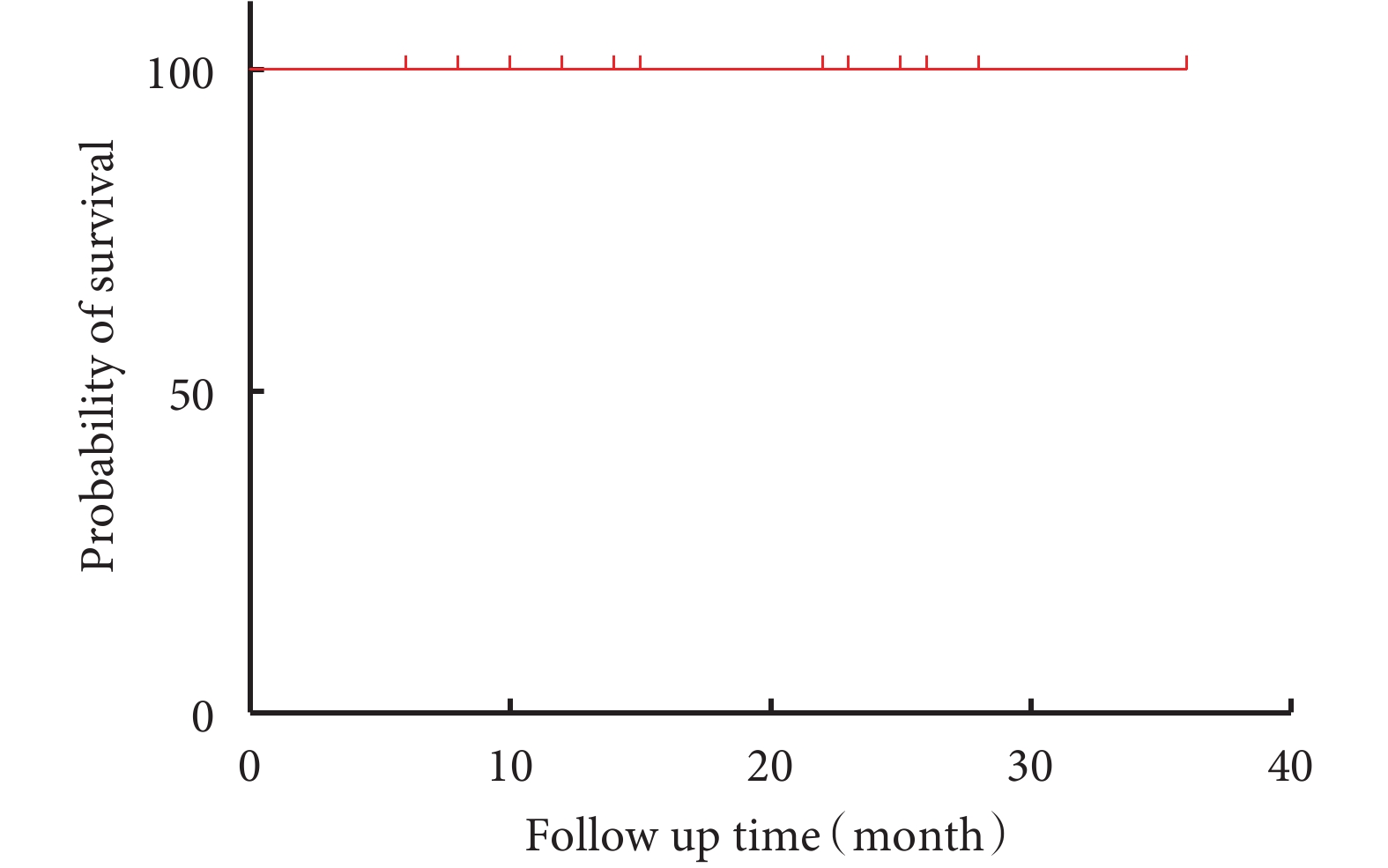
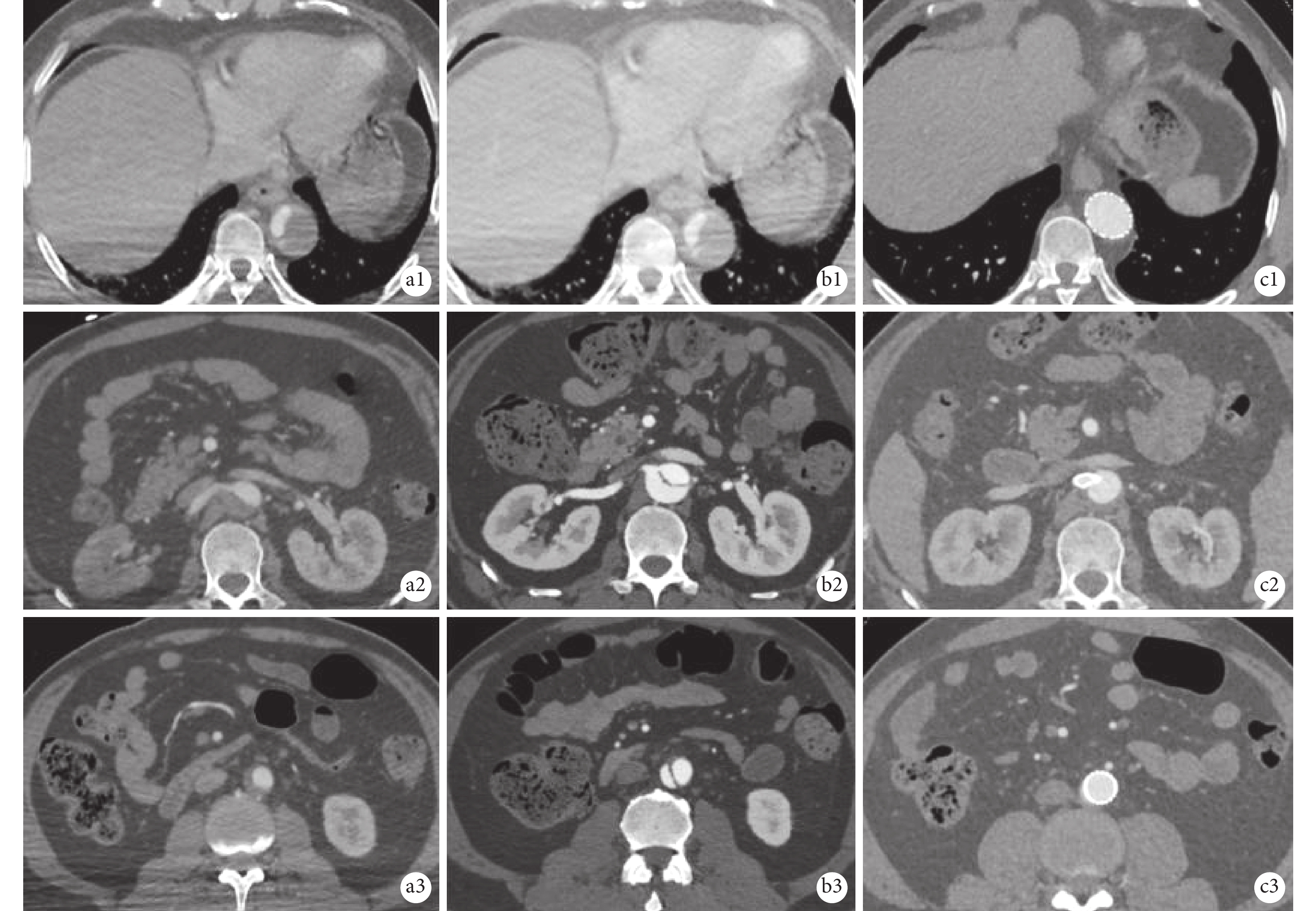
所有患者均完成隨訪,隨訪6~36(15.7±8.8)個月,隨訪期間無四肢乏力、臟器缺血、頑固性疼痛(圖4)。術后復查主動脈CTA:18例患者主動脈遠端破口隔絕良好,無支架內漏、無新發夾層,重建分支血流通暢,無支架狹窄或閉塞。8例患者腹腔臟器血管區存在破口(Zone B區),其中7例患者一側腎動脈開口于真假腔,局部存在明確破口,分支支架置入腎動脈后封堵破口,術后隨訪所有患者假腔完全血栓化或消失(圖5)。患者10一期發現腹腔干近端血栓形成,未出現臟器缺血表現。近端支架置入隔絕血腫近端破口,6個月后復查發現腹腔干完全開口假腔,破口正對腹腔干,隨后于腹腔干血管置入支架,隨訪患者假腔完全消失(圖6)。
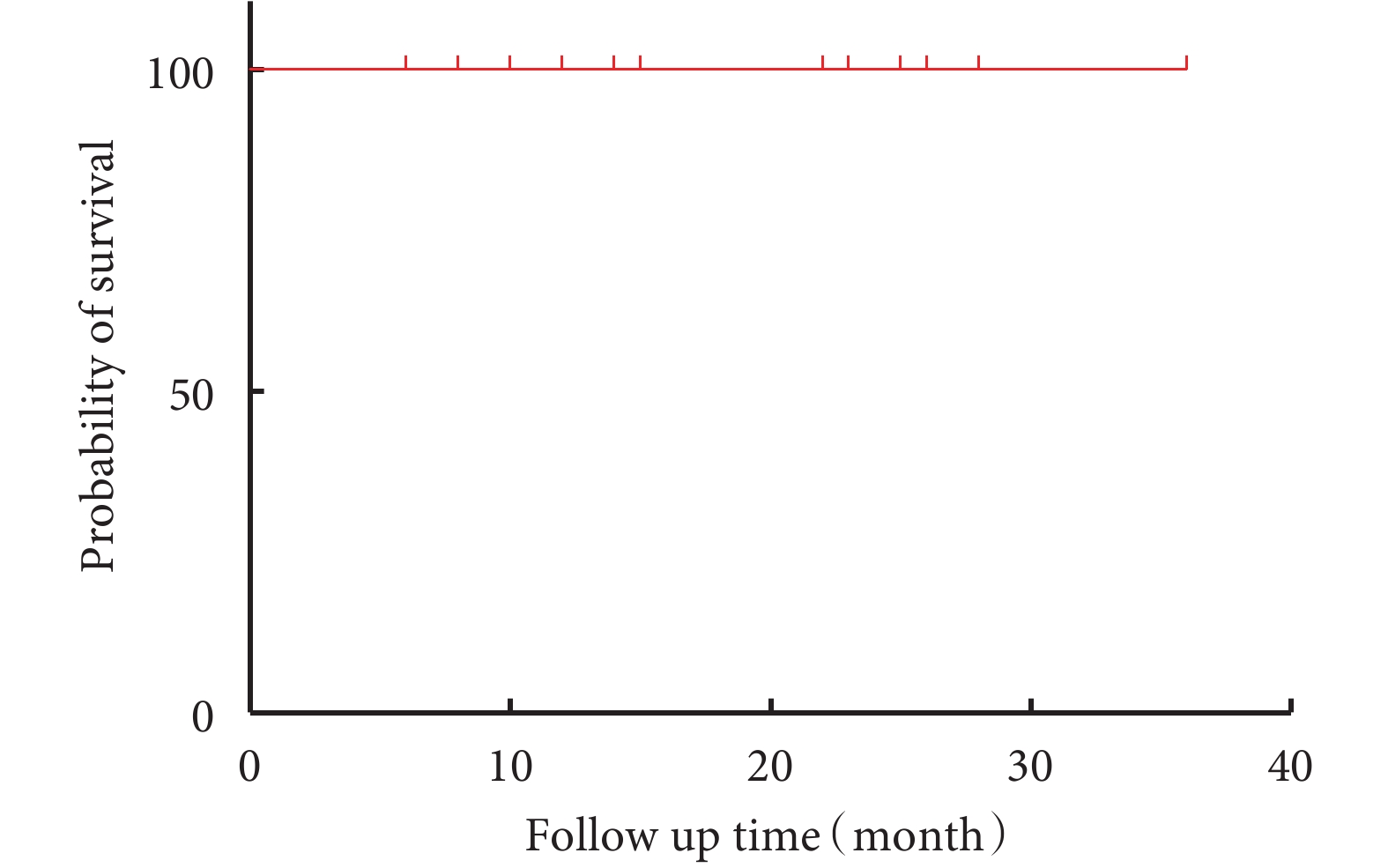 圖4
生存曲線
圖4
生存曲線
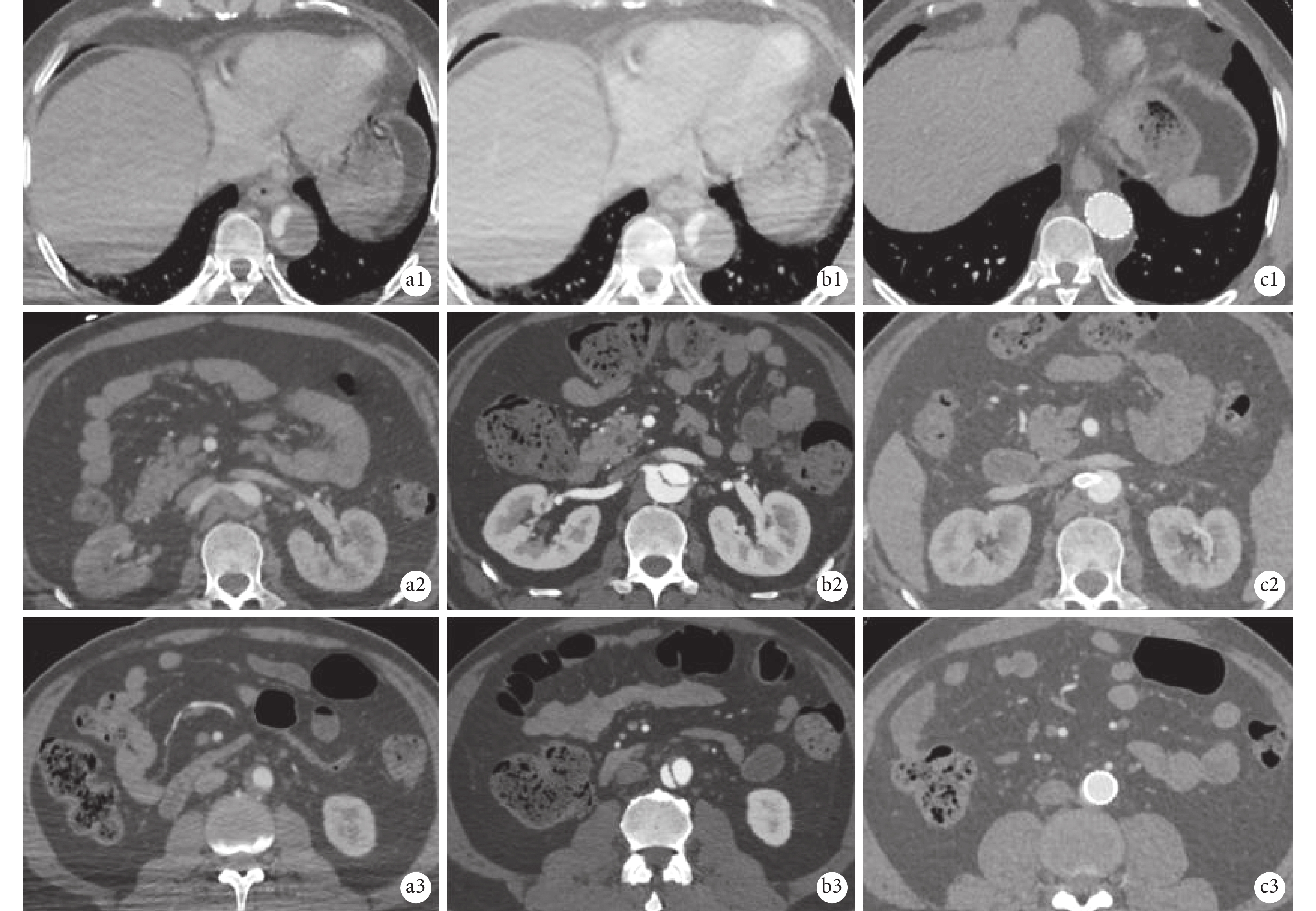 圖5
破口在分支血管附近分期支架置入
圖5
破口在分支血管附近分期支架置入
a1~a3:主動脈壁間血腫一期手術前不同平面血腫病變情況;“1”代表一期手術象鼻支架或胸主動脈支架遠端,支架未覆蓋區域主動脈平面,“2”代表腎動脈平面,“3”代表腎動脈以下平面;b1~b3主動脈壁間血腫一期手術處理近端病變6個月后復查主動脈CTA,提示主動脈遠端不同平面殘留血腫未能完全吸收,血腫進展為主動脈夾層樣改變;c1~c3:二期進行支架干預后復查,夾層真腔擴張,假腔完全消失
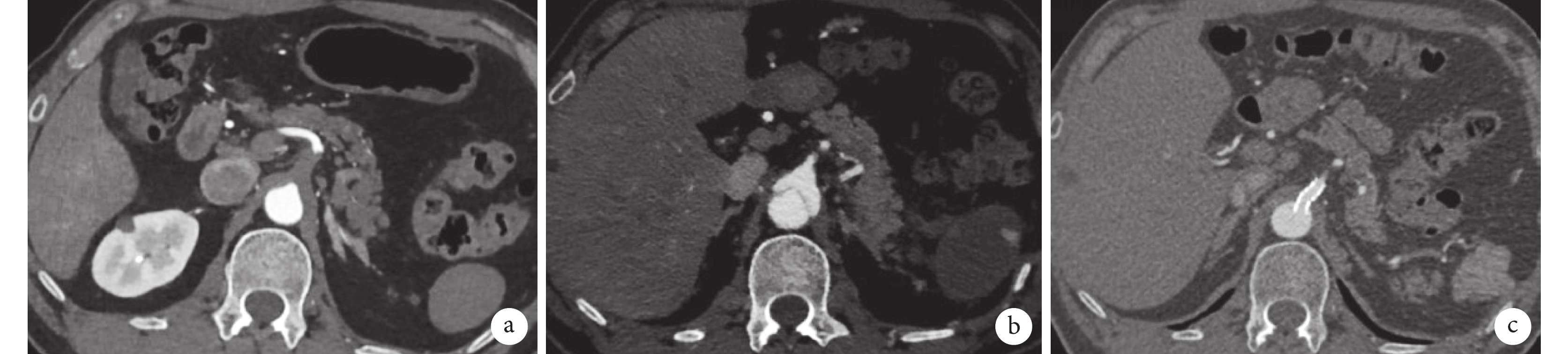 圖6
分支開口假腔支架置入
圖6
分支開口假腔支架置入
a:主動脈壁間血腫一期手術前腹腔干近端血栓形成;b:主動脈壁間血腫一期手術處理近端病變6個月后復查主動脈CTA,提示腹腔干開口假腔,遠端進展為夾層樣改變;c:二期進行支架干預后復查,假腔完全消失
3 討論
IMH目前認為與主動脈壁內的滋養血管自發破裂出血形成血腫并在壁層擴張有關[7]。但近年來隨著影像學技術的發展,在70%~80%的IMH病例中可以發現原發的微小內膜撕裂口,因此很多IMH實際上可能是由微小的內膜撕裂導致[8]。另有學者[9]認為,動脈粥樣硬化斑塊持續侵蝕內膜使其破壞而形成潰瘍,動脈粥樣斑塊碎裂和穿透潰瘍破潰出血侵入內彈力層,并在中膜內蔓延而形成IMH。目前對于大多數急性IMH的手術常規僅在近端主動脈進行,而不考慮血腫遠端可能存在的內膜破口,因此部分患者可能因為破口的持續存在而造成遠端血腫繼續增厚甚至進展為夾層樣改變,因此觀察IMH遠端重塑在術后隨訪期間仍然非常重要。
目前對于IMH遠端病變是否需要積極處理仍存在爭議,Estrera等[10]報道了急性A型血腫患者的早期和晚期手術結果。其在近端主動脈手術修復后,39%(25/64)的患者在遠端主動脈出現了典型的夾層樣改變。與我們報道的38%比例(18/47)相近。2022年ACC/AHA指南[5]提出對于IMH(無論A型或B型)進展為夾層內膜樣改變的患者,其表現具有高風險影像學特征,此類患者作為Ⅱb類推薦可進行合理的介入支架干預。我國學者符偉國等[6]對574例壁間血腫患者隨訪研究發現:與無局灶性造影增強的患者相比,出現FCE的患者未來有更高的主動脈不良事件發生率以及更高的再次手術干預率。中國2022年專家共識[11]也指出對于壁間血腫患者,如果主動脈管壁持續增厚,管徑擴大,或出現穿透性潰瘍,或進展形成典型的夾層改變患者,則需積極地行腔內治療。本研究納入的患者均為遠端血腫局部或全程進展為夾層樣改變,可同時合并有FCE的患者。考慮為未來重塑不良的危險因素,遂予以支架再次干預,取得了良好的臨床效果。
常見隔絕主動脈遠端破口方式可通過開放手術,分支支架技術,開窗技術等封堵破口的同時進行分支血管的重建[12-13]。開窗技術通過在覆膜支架上進行開窗,達到避免封堵腹主動脈分支血管的目的,然而開窗存在對位不準確風險。稍微不慎可能造成分支血管的堵塞。分支支架技術可以有效保留部分重要分支動脈的血供,但此技術主要應用于主動脈瘤患者,對于真腔狹窄患者往往難以實施[14-15]。以上這些手術方式復雜,術后并發癥及死亡率高[16-17],需要由成熟的血管外科中心及手術經驗非常豐富的醫師才能完成,因此難以推廣。近年來,PETTICOAT技術在覆膜支架遠端植入裸支架支撐真腔,通過擴大真腔、固定內膜片、減小假腔并促進假腔血栓形成。但單存應用此技術,難以完全封堵夾層破口,因此此技術對于腹腔血管區假腔重塑效果欠佳[18-19]。我中心采取的分期分區域手術方式能夠根據患者破口位置情況進行個體化支架干預,手術方式相對簡單。
壁間血腫遠端破口往往難以發現,一般在一期手術近端破口完全封堵后,部分患者遠端血腫會逐漸吸收,而此時破口將會顯現,使得主動脈遠端病變表現為局部或全程假腔造影劑填充,此時針對破口存在的位置,分區域進行支架封堵破口,能夠做到有的放矢。一期術后定期隨訪觀察,可以發現當時未發現的小破口,同時給予腹主動脈分支血管供應脊髓充分的側支循環建立時間,能夠減少覆膜支架覆蓋導致術后截癱風險。我中心采用的分區支架置入方式,能夠對患者進行個體化的支架置入,避免了“一刀切”的局面。相比于其他方法處理分支區主動脈遠破口,此方法簡便、手術費用相對較低,大部分患者在局麻下便可完成手術,且手術時長較短、創傷較小。患者無一例出現截癱,提示該方案安全可控。
本研究選取一期診斷為壁間血腫而不是一期即診斷為夾層的患者,考慮到血腫患者破口較夾層患者更少或更小。且血腫患者腹腔臟器區分支多開口真腔,真腔較大,遠端處理更容易。所有納入患者,對于腹腔臟器血管區存在破口患者,發現破口多存在于腹腔分支血管附近,分支開口于真假腔。分支血管完全開口假腔患者僅1例,支架置入后患者近中期效果良好。但對于一期即診斷為夾層的患者,其腹腔臟器區分支一般至少有一支血管開口于假腔,且夾層撕裂范圍更廣,破口更多、更大、真腔更狹窄等特點使得病變更復雜,效果如何,需要未來需要進一步的研究證實。同時由于疾病的特殊性,本研究的樣本量較少,雖然在18例壁間血腫殘留破口的患者中全部取得了顯著的療效,但仍需更大的樣本量及更長的隨訪時間,進一步驗證此方式的安全性及有效性;并不斷優化手術方案,以期望更加擴寬此技術的適應癥。
綜上,二期分區支架置入治療IMH殘留病變,手術方法相對簡便、更容易推廣,根據破口不同區域累及情況制定個體化支架置入策略。近期療效滿意,遠期療效有待進一步隨訪證實。
利益沖突:無。
作者貢獻:陳白浪負責數據收集、整理與分析,論文撰寫;王贊鑫負責論文修改;莊賢勉提供影像學資料、圖片資料;劉海兵負責統計分析及數據核對;魏民新負責論文審閱、選題設計。
主動脈壁間血腫(aortic intramural hematoma,IMH)是急性主動脈綜合征的一種特殊類型,占急性主動脈綜合征的10%~25%。按照Stanford分型,IMH可分為A型和B型,其中A型占30%~40%[1]。
無論是A型或B型的IMH,優先處理血腫近端破口、減少假腔血流、促進血腫吸收是目前治療IMH的基本方式。對于破口位于升主動脈的Stanford A型壁間血腫患者,近端可以采用開放手術的方式,徹底置換病變血管,術中放置象鼻支架更大范圍地覆蓋血腫區域。而對于Stanford B型血腫的患者,胸主動脈腔內修復術(thoracic endovascular aortic repair,TEVAR)是B型壁間血腫的首選手術方案[2]。
一期手術后,部分血腫患者遠端破口未愈,將顯著影響假腔重塑甚至進展為夾層樣改變[3]。假腔重塑不良將導致患者出現假腔瘤樣擴張,再破裂等風險[4]。目前美國心臟病協會指南[5]提出對于IMH遠端破口持續存在且進展為夾層樣改變的患者,若條件允許,可支架進行手術干預,早期處理可有效降低假腔未來進一步擴張等帶來的風險。我科于2020年7月—2022年12月采用支架分期修復IMH遠端殘留病變,有效的改善了主動脈遠端重塑,短-中期效果滿意,現報道如下。
1 資料與方法
1.1 臨床資料和分組
回顧性分析2020年7月—2022年12月我院心血管外科收治IMH患者的臨床資料。納入術后6個月復查主動脈CT血管造影(CT angiography,CTA)發現遠端病變發現明確破口,主動脈遠端局部或全程夾層樣改變,可同時存在局部造影劑強化(focal contrast enhancement,FCE)的患者。FCE包括局灶性內膜破裂及壁內血池的形成。前者為與主動脈真腔溝通且破口>3 mm的內膜下對比劑增強灶,后者為內膜完整或破口≤3 mm的內膜下對比劑增強灶[6](圖1)。
 圖1
壁間血腫及FCE示意圖
圖1
壁間血腫及FCE示意圖
a:壁間血腫;b:局灶性內膜破裂(破口>3 mm);c:壁內血池形成(破口≤3 mm)
IMH遠端殘留病變定義為:一期手術前,主動脈病變全程表現為壁間血腫改變,一期手術后6個月,復查主動脈CTA提示一期支架以遠,支架未覆蓋區域存在破口,血腫未能吸收,主動脈局部或全程夾層樣改變,可同時合并有FCE樣改變患者。對IMH一期手術后遠端新發夾層樣改變患者進行二期支架置入。
納入標準:(1)IMH,一期已經手術處理主動脈近端破口;(2)復查主動脈CTA證實IMH遠端存在破口,血腫未能完全吸收;(3)復查主動脈CTA提示主動脈遠端血腫進展為局部或全程夾層樣改變,或同時合并有FCE樣改變患者。以上納入標準需要同時滿足方可納入。排除標準:(1)一期手術前影像學表現為主動脈夾層或潰瘍的患者;(2)復查主動脈CTA主動脈遠端血腫完全吸收的患者;(3)患者拒絕腔內再次手術干預。排除標準符合其中一項即排除。
1.2 技術方案
1.2.1 分區支架置入
我們按納入標準對患者進行二期支架干預。將主動脈遠端未覆蓋支架部分分為3個區域,根據不同患者病變累及區域差異,分區域進行支架置入,封堵破口,促進假腔血栓化。(1)Zone A區:一期支架遠端至腹腔干以上區域。此區域存在明確破口的患者,置入Hercules直管型覆膜支架(微創公司,上海)封堵破口。(2)Zone B區:即腹腔臟器血管區域,此區域為腹腔干至雙腎動脈開口區域,此區域重要分支血管開口附近存在明確破口或分支開口于假腔的患者,通過真腔放置Viabahn覆膜支架(Gore公司,美國)于分支動脈,支架一端在真腔內,一端在分支血管內,保證分支血管血流通暢的同時,封堵分支血管附近較大破口;對于此區域由于假腔壓迫真腔狹窄,或存在非分支血管附近破口,無法單純應用分支支架封堵破口,可在此區域置入Sinus-XL裸支架(OptiMed 德國),結合球囊擴張技術促進夾層內外膜貼合,從而促進假腔血栓化。(3)Zone C區:雙腎動脈開口以下區域,此區域存在明顯破口的患者選用覆膜支架封堵破口(圖2)。
 圖2
主動脈壁間血腫遠端殘留病變處理示意圖及術后三維重建圖
圖2
主動脈壁間血腫遠端殘留病變處理示意圖及術后三維重建圖
a:一期手術后主動脈遠端血腫進展為夾層樣改變示意圖,根據主動脈遠端解剖結構分為3個區域,不同區域破口(黑色箭頭所示)限制了假腔吸收重塑;b:二期支架干預后封堵夾層破口;c:主動脈覆膜支架置入術后三維重建圖
1.2.2 分期
一期手術:對于A型IMH患者,升主動脈存在破口,進行竇部成形+升主動脈置換+全弓置換手術,術中象鼻支架置入降主動脈。部分逆撕A型血腫患者行TEVAR手術。對于B型IMH患者,近端存在明確潰瘍或破口患者行胸主動脈支架置入術,根據破口位置及血腫范圍選擇支架開窗或Castor單分支支架置入。
二期手術:IMH一期手術后6個月,患者再次復查主動脈CTA,部分患者主動脈遠端假腔持續存在,存在明確破口,假腔持續血流灌注,局部或全程形成夾層樣改變。此時根據主動脈遠端破口位置,進行個體化分區域支架置入,封堵破口,促進血腫吸收及假腔重塑。
1.3 手術方法
二期手術:所有患者選用局部麻醉+監護麻醉。結合術前主動脈CTA及術中造影結果制定手術方案。改良Seldinger技術穿刺股動脈(優選股動脈在真腔側)并植入5F動脈鞘,交換并植入14~20F股動脈鞘(根據主動脈支架直徑);導絲引導豬尾導管分別行腹腔動脈、降主動脈及升主動脈數字減影血管造影,明確主動脈遠端破口位置及大小、破口與腹腔動脈分支關系;依據造影結果結合術前CTA選取主動脈支架型號,根據患者主動脈破口位置,分區域對主動脈遠端破口進行支架置入。對于腹腔臟器區真腔狹窄患者,優先置入裸支架擴寬真腔,再對腹主動脈臟器區分支血管置入覆膜支架,通過覆膜支架封堵分支血管附近破口,其一端放置在真腔,另一端在分支血管內。
腹腔動脈分支造影時,應加行內膜片切線位造影和受累動脈超選造影,可調彎鞘配合導絲進入腹腔臟器區分支動脈,結合路徑圖進行
覆膜支架植入術。腹腔動脈分支采用Viabahn覆膜支架(Gore公司,美國)(圖3)。所有腹主動脈臟器區分支血管放置支架的患者,若無禁忌,常規應用雙聯抗血小板治療[阿司匹林100 mg 每日一次(qd)+氯吡格雷75 mg qd],腹主動脈臟器區分支血管未放置支架患者常規使用單獨抗血小板治療方案(阿司匹林100 mg qd或氯吡格雷75 mg qd),常規加用泮托拉唑抑酸治療。技術成功定義為術中造影提示假腔血流消失,無“Ⅰ型”內漏,無轉為開放手術或圍術期死亡。
 圖3
術中造影及支架置入
圖3
術中造影及支架置入
a~c:二期手術,術前數字減影血管造影及CTA顯示腹主動脈遠端血腫進展為夾層樣改變,假腔破口主要來自右腎動脈開口,配合路徑圖置入右腎動脈覆膜支架;d:支架置入術后造影提示右腎動脈附近破口基本覆蓋,返血消失;e:6個月后復查CTA夾層假腔完全消失,雙腎灌注良好
1.4 統計學分析
采用SPSS 17.0進行統計分析和圖表制作。計量資料采用均值±標準差(x±s)描述,組間比較采用t檢驗,多組比較采用方差分析;計數變量采用頻數及百分比表示,兩組間比較采用χ2 檢驗。以 P≤0.05為差異有統計學意義。使用Graphpad Prism 9.5進行Kaplan-Meier生存曲線分析。
1.5 倫理審查
本研究已獲得香港大學深圳醫院倫理委員會批準,批準號:hkuszh2023080。
2 結果
2.1 患者基線情況
47例患者中術后6個月復查主動脈CTA遠端血腫完全吸收29例,18例患者遠端病變發現明確破口。其中男15例、女3例,年齡39~76(53.5±10.6)歲。患者既往多合并高血壓病史,部分患者有吸煙和飲酒史。患者一般資料見表1。
2.2 患者圍術期情況
患者當中A型壁間血腫入選10例,B型壁間血腫入選8例。其中Zone A區放入支架9枚,Zone B區置入裸支架4枚,臟器分支血管置入支架10枚,Zone C區置入支架6枚。所有患者均手術成功(100%),術中無中轉開胸,術后無死亡、截癱、內臟缺血或需二次手術干預。患者17因假腔壓迫存在腸系膜上動脈狹窄,腹腔臟器區未見明確破口,裸支架擴寬真腔后腸系膜上動脈血流好轉。患者18入院時存在腎動脈血栓,急診腎動脈取栓后置入支架擴寬真腔,術后腎動脈血流情況改善。患者14術后出現腹脹,予以潤腸、通便后腹脹情況好轉出院。患者15術后出現泌尿系感染,予以抗生素治療,遂住院時間較長,后泌尿系感染好轉后出院(表2~3)。3例患者腹腔臟器區分支血管附近存在較大破口的同時合并有FCE樣改變,即存在其他小破口,對于這些小破口,有患者7和15在大破口封閉后能夠自行血栓化。對于小破口未能血栓化患者18,我們應用裸支架結合球囊擴張技術促進夾層內外膜貼合,進一步促進小破口假腔血栓化,療效良好。
2.3 隨訪情況及分析
所有患者均完成隨訪,隨訪6~36(15.7±8.8)個月,隨訪期間無四肢乏力、臟器缺血、頑固性疼痛(圖4)。術后復查主動脈CTA:18例患者主動脈遠端破口隔絕良好,無支架內漏、無新發夾層,重建分支血流通暢,無支架狹窄或閉塞。8例患者腹腔臟器血管區存在破口(Zone B區),其中7例患者一側腎動脈開口于真假腔,局部存在明確破口,分支支架置入腎動脈后封堵破口,術后隨訪所有患者假腔完全血栓化或消失(圖5)。患者10一期發現腹腔干近端血栓形成,未出現臟器缺血表現。近端支架置入隔絕血腫近端破口,6個月后復查發現腹腔干完全開口假腔,破口正對腹腔干,隨后于腹腔干血管置入支架,隨訪患者假腔完全消失(圖6)。
 圖4
生存曲線
圖4
生存曲線
 圖5
破口在分支血管附近分期支架置入
圖5
破口在分支血管附近分期支架置入
a1~a3:主動脈壁間血腫一期手術前不同平面血腫病變情況;“1”代表一期手術象鼻支架或胸主動脈支架遠端,支架未覆蓋區域主動脈平面,“2”代表腎動脈平面,“3”代表腎動脈以下平面;b1~b3主動脈壁間血腫一期手術處理近端病變6個月后復查主動脈CTA,提示主動脈遠端不同平面殘留血腫未能完全吸收,血腫進展為主動脈夾層樣改變;c1~c3:二期進行支架干預后復查,夾層真腔擴張,假腔完全消失
 圖6
分支開口假腔支架置入
圖6
分支開口假腔支架置入
a:主動脈壁間血腫一期手術前腹腔干近端血栓形成;b:主動脈壁間血腫一期手術處理近端病變6個月后復查主動脈CTA,提示腹腔干開口假腔,遠端進展為夾層樣改變;c:二期進行支架干預后復查,假腔完全消失
3 討論
IMH目前認為與主動脈壁內的滋養血管自發破裂出血形成血腫并在壁層擴張有關[7]。但近年來隨著影像學技術的發展,在70%~80%的IMH病例中可以發現原發的微小內膜撕裂口,因此很多IMH實際上可能是由微小的內膜撕裂導致[8]。另有學者[9]認為,動脈粥樣硬化斑塊持續侵蝕內膜使其破壞而形成潰瘍,動脈粥樣斑塊碎裂和穿透潰瘍破潰出血侵入內彈力層,并在中膜內蔓延而形成IMH。目前對于大多數急性IMH的手術常規僅在近端主動脈進行,而不考慮血腫遠端可能存在的內膜破口,因此部分患者可能因為破口的持續存在而造成遠端血腫繼續增厚甚至進展為夾層樣改變,因此觀察IMH遠端重塑在術后隨訪期間仍然非常重要。
目前對于IMH遠端病變是否需要積極處理仍存在爭議,Estrera等[10]報道了急性A型血腫患者的早期和晚期手術結果。其在近端主動脈手術修復后,39%(25/64)的患者在遠端主動脈出現了典型的夾層樣改變。與我們報道的38%比例(18/47)相近。2022年ACC/AHA指南[5]提出對于IMH(無論A型或B型)進展為夾層內膜樣改變的患者,其表現具有高風險影像學特征,此類患者作為Ⅱb類推薦可進行合理的介入支架干預。我國學者符偉國等[6]對574例壁間血腫患者隨訪研究發現:與無局灶性造影增強的患者相比,出現FCE的患者未來有更高的主動脈不良事件發生率以及更高的再次手術干預率。中國2022年專家共識[11]也指出對于壁間血腫患者,如果主動脈管壁持續增厚,管徑擴大,或出現穿透性潰瘍,或進展形成典型的夾層改變患者,則需積極地行腔內治療。本研究納入的患者均為遠端血腫局部或全程進展為夾層樣改變,可同時合并有FCE的患者。考慮為未來重塑不良的危險因素,遂予以支架再次干預,取得了良好的臨床效果。
常見隔絕主動脈遠端破口方式可通過開放手術,分支支架技術,開窗技術等封堵破口的同時進行分支血管的重建[12-13]。開窗技術通過在覆膜支架上進行開窗,達到避免封堵腹主動脈分支血管的目的,然而開窗存在對位不準確風險。稍微不慎可能造成分支血管的堵塞。分支支架技術可以有效保留部分重要分支動脈的血供,但此技術主要應用于主動脈瘤患者,對于真腔狹窄患者往往難以實施[14-15]。以上這些手術方式復雜,術后并發癥及死亡率高[16-17],需要由成熟的血管外科中心及手術經驗非常豐富的醫師才能完成,因此難以推廣。近年來,PETTICOAT技術在覆膜支架遠端植入裸支架支撐真腔,通過擴大真腔、固定內膜片、減小假腔并促進假腔血栓形成。但單存應用此技術,難以完全封堵夾層破口,因此此技術對于腹腔血管區假腔重塑效果欠佳[18-19]。我中心采取的分期分區域手術方式能夠根據患者破口位置情況進行個體化支架干預,手術方式相對簡單。
壁間血腫遠端破口往往難以發現,一般在一期手術近端破口完全封堵后,部分患者遠端血腫會逐漸吸收,而此時破口將會顯現,使得主動脈遠端病變表現為局部或全程假腔造影劑填充,此時針對破口存在的位置,分區域進行支架封堵破口,能夠做到有的放矢。一期術后定期隨訪觀察,可以發現當時未發現的小破口,同時給予腹主動脈分支血管供應脊髓充分的側支循環建立時間,能夠減少覆膜支架覆蓋導致術后截癱風險。我中心采用的分區支架置入方式,能夠對患者進行個體化的支架置入,避免了“一刀切”的局面。相比于其他方法處理分支區主動脈遠破口,此方法簡便、手術費用相對較低,大部分患者在局麻下便可完成手術,且手術時長較短、創傷較小。患者無一例出現截癱,提示該方案安全可控。
本研究選取一期診斷為壁間血腫而不是一期即診斷為夾層的患者,考慮到血腫患者破口較夾層患者更少或更小。且血腫患者腹腔臟器區分支多開口真腔,真腔較大,遠端處理更容易。所有納入患者,對于腹腔臟器血管區存在破口患者,發現破口多存在于腹腔分支血管附近,分支開口于真假腔。分支血管完全開口假腔患者僅1例,支架置入后患者近中期效果良好。但對于一期即診斷為夾層的患者,其腹腔臟器區分支一般至少有一支血管開口于假腔,且夾層撕裂范圍更廣,破口更多、更大、真腔更狹窄等特點使得病變更復雜,效果如何,需要未來需要進一步的研究證實。同時由于疾病的特殊性,本研究的樣本量較少,雖然在18例壁間血腫殘留破口的患者中全部取得了顯著的療效,但仍需更大的樣本量及更長的隨訪時間,進一步驗證此方式的安全性及有效性;并不斷優化手術方案,以期望更加擴寬此技術的適應癥。
綜上,二期分區支架置入治療IMH殘留病變,手術方法相對簡便、更容易推廣,根據破口不同區域累及情況制定個體化支架置入策略。近期療效滿意,遠期療效有待進一步隨訪證實。
利益沖突:無。
作者貢獻:陳白浪負責數據收集、整理與分析,論文撰寫;王贊鑫負責論文修改;莊賢勉提供影像學資料、圖片資料;劉海兵負責統計分析及數據核對;魏民新負責論文審閱、選題設計。