食管癌是全球癌癥死亡的第六大常見原因,每年新發病例約400 000例[1],其中,中國食管癌病例占全球食管癌病例的50%以上[2]。手術是治療食管癌的根治性方法[3]。隨著手術和麻醉技術的進步,微創食管癌根治術(minimally invasive esophagectomy,MIE)后的死亡率已大幅下降至2.4%或更低,使得降低并發癥發生率和提高術后恢復質量(quality of recovery,QoR)逐漸成為圍手術期關注的重點[4]。由于手術創傷導致的嚴重炎癥、應激反應[5]、疼痛[6]和術后并發癥[7]等,食管癌患者術后QoR較差,恢復周期長,醫療負擔重,生活質量低。
隨著加速康復外科的發展,患者和醫護人員對術后快速且高質量地回歸正常生活和工作抱有更大的期望。然而,由于一些與患者和手術相關的特征[3],MIE術后恢復過程漫長且不舒適。因此,需要更深入地探討人口統計學、心理、社會和圍手術期相關因素對QoR的影響。此外,術后4~6周是術后恢復軌跡的關鍵點,也被定義為后期恢復階段[8],該階段受疼痛、情緒和不良反應的影響,與術后長期恢復相關。因此,確定術后30 d QoR不佳的預測因素可能有助于制定針對MIE更優的圍手術期方案,改善患者長期預后。由于缺乏與食管癌術后QoR相關的數據,因此我們通過對一項已發表的前瞻性隨機對照試驗[9]的數據進行二次分析,評估行MIE患者在術后第30天QoR不佳的發生率及其影響因素。
1 資料與方法
1.1 臨床資料和分組
本研究是基于一項比較吸入麻醉與靜脈麻醉對MIE術后肺部并發癥影響的單中心隨機對照試驗[9]進行的二次分析,探討MIE患者在術后第30天的QoR情況及恢復不佳的影響因素。該研究于2019年5月—2021年12月在四川大學華西醫院開展。試驗采用R軟件產生隨機數字序列并按1∶1∶1的比例將患者分為七氟烷組、地氟烷組和丙泊酚組,分配結果使用連續編號不透明信封隱藏,患者、手術團隊、護理人員和評估結局的研究人員不清楚分組信息。
1.2 納入和排除標準
納入標準:① 術前胃鏡病理活檢診斷為食管腫瘤,擬擇期行MIE;② 美國麻醉醫師協會(American Society of Anesthesiologists,ASA)分級Ⅰ~Ⅲ級;③ 簽署知情同意書。排除標準:① 疑似或已知對丙泊酚或吸入麻醉藥過敏,以及惡性高熱;② 最近3個月內發生急性肺損傷或急性呼吸窘迫綜合征;③ 嚴重疾病,包括嚴重心力衰竭[紐約心臟協會(New York Heart Association,NYHA)心功能分級Ⅲ級或Ⅳ級]、嚴重腎功能損害(腎小球濾過率<30 mL/min)和嚴重肝功能障礙(如肝功能衰竭);④ 妊娠或哺乳期女性;⑤ 再次手術;⑥ 參加其他臨床試驗。
1.3 麻醉管理
所有患者均接受圍手術期標準監測:心電圖、血氧飽和度、有創動脈壓、體溫、腦電雙頻指數(bispectral index,BIS)、神經肌肉監測(train of four stimulation,TOF)、呼氣末二氧化碳分壓(end-tidal partial pressure of carbon dioxide,PETCO2)和吸入麻醉藥呼氣末氣體濃度等。麻醉誘導使用0.03~0.05 mg/kg咪達唑侖、0.3~0.5 μg/kg舒芬太尼、1.5~2.5 mg/kg丙泊酚和肌肉松弛劑(0.2~0.4 mg/kg順式阿曲庫銨或0.6~1.0 mg/kg羅庫溴銨)。根據外科醫師的需求,使用單腔或雙腔氣管導管進行插管。使用吸入麻醉藥(七氟烷或地氟烷)或丙泊酚維持麻醉,維持BIS值在40~60之間,瑞芬太尼[0.1~0.2 μg/(kg·min)]用于術中鎮痛。手術結束,當TOF計數≥3時,使用新斯的明(0.02~0.04 mg/kg)拮抗肌肉松弛劑。術中機械通氣方案遵循臨床推薦的肺保護通氣指南[10],圍手術期液體管理方案按照常規臨床實踐,術后鎮痛采用患者自控靜脈鎮痛。
1.4 結局指標
主要結局指標是術后第30天的QoR。考慮到食管癌手術創傷性大,恢復期長,術后第30天的QoR可能更能代表患者的恢復情況。QoR-15量表是一種基于患者報告的術后生活質量測量工具[11],其有效性及可靠性已在圍手術期得到驗證[11-12],并經過了廣泛的心理測量學驗證和系統性審查[13]。該問卷涵蓋了生理舒適度、情緒狀態、身體機能獨立性、心理支持、疼痛5個領域共15項主觀參數,每項參數分值為0~15分,總分0~150分,分數越高表示QoR越好。根據QoR-15得分,術后QoR可分為優、良、中、差[14]。將QoR-15評分≤121分的患者歸為中-差QoR組,QoR-15評分>121分歸為優-良QoR組。
次要結局指標包括住院時間、手術并發癥發生率和嚴重程度,以及中-差QoR的影響因素。
1.5 統計學分析
由于這項二次分析的研究目的不是預先設定的,而是根據已完成的隨機對照研究結果進行,因此,本項二次分析沒有進行具體的樣本量計算。
根據 Shapiroe-Wilk法對數據進行正態性檢驗。正態分布的連續變量以均數±標準差(x±s)表示,組間比較采用獨立樣本t檢驗,非正態分布的連續變量以中位數(上下四分位數)[M(P25,P75)]表示,組間比較采用Mann-Whitney U檢驗。分類變量以頻數和百分比(%)表示,組間比較采用χ2檢驗或Fisher確切概率法;等級資料的組間比較采用秩和檢驗。對中-差QoR的預測變量進行單因素logistic回歸分析,P<0.1的變量納入多因素logistic回歸分析。各因素的相對危險度采用比值比(odds ratio,OR)和95%置信區間(confidence interval,CI)表示。Logistic模型的擬合優度(goodness of fit,GOF)通過Hosmer-Lemeshow檢驗進行評估,預測質量通過Nagelkerke R2檢驗進行評估,并繪制受試者工作特征(receiver operating characteristic,ROC)曲線分析影響MIE術后QoR的最佳截斷值和曲線下面積(area under the curve,AUC)。雙側檢驗水準α=0.05。所有分析均使用IBM SPSS 24.0軟件,圖表繪制使用Prism GraphPad 7.0軟件。
1.6 倫理審查
本研究是基于一項單中心隨機對照試驗[9]進行的二次分析,該研究經四川大學華西醫院倫理委員會批準[批準號:2019(359)],并在2019年5月23日于中國臨床試驗注冊中心注冊(注冊號:ChiCTR1900023336),臨床試驗結果已發表于Anesthesia and analgesia。基于二次分析研究性質,本機構倫理委員會免除倫理審查和患者知情同意。結果報告符合STROBE指南[15]。
2 結果
2.1 患者一般資料
研究對647例患者進行資格篩選,排除89例:拒絕參加(42例)、參加其他研究(23例)、合并急性肺損傷(18例)、慢性腎功能衰竭(6例)。采集基線數據后,5例患者違背方案,11例患者因非手術相關原因死亡,最終541例患者完成隨訪。所有納入患者的基線和圍手術期特征見表1。
2.2 圍手術期資料
MIE術后第30天,101例(18.7%)患者的QoR評為優,273例(50.5%)評為良,147例(27.2%)評為中,20例(3.7%)評為差。
與優-良QoR組相比,中-差QoR組住院時間更長(P=0.004),非計劃入ICU的患者更多(P=0.017),手術并發癥發生率更高(P=0.009)、更嚴重(Clavien-Dindo分級:P=0.029);見表2。
2.3 術后QoR的影響因素分析
單因素logistic回歸分析發現,營養風險篩查-2002(nutrition risk screening,NRS 2002)評分≥3(P=0.001)、術前存在疼痛(P=0.030)、氣管插管類型(P=0.031)、合并手術并發癥(P=0.009)、術中阿片類藥物用量>278 mg靜脈嗎啡當量(P=0.046)和非計劃入住ICU(P=0.022)是MIE術后第30天中-差QoR的影響因素;見表3。
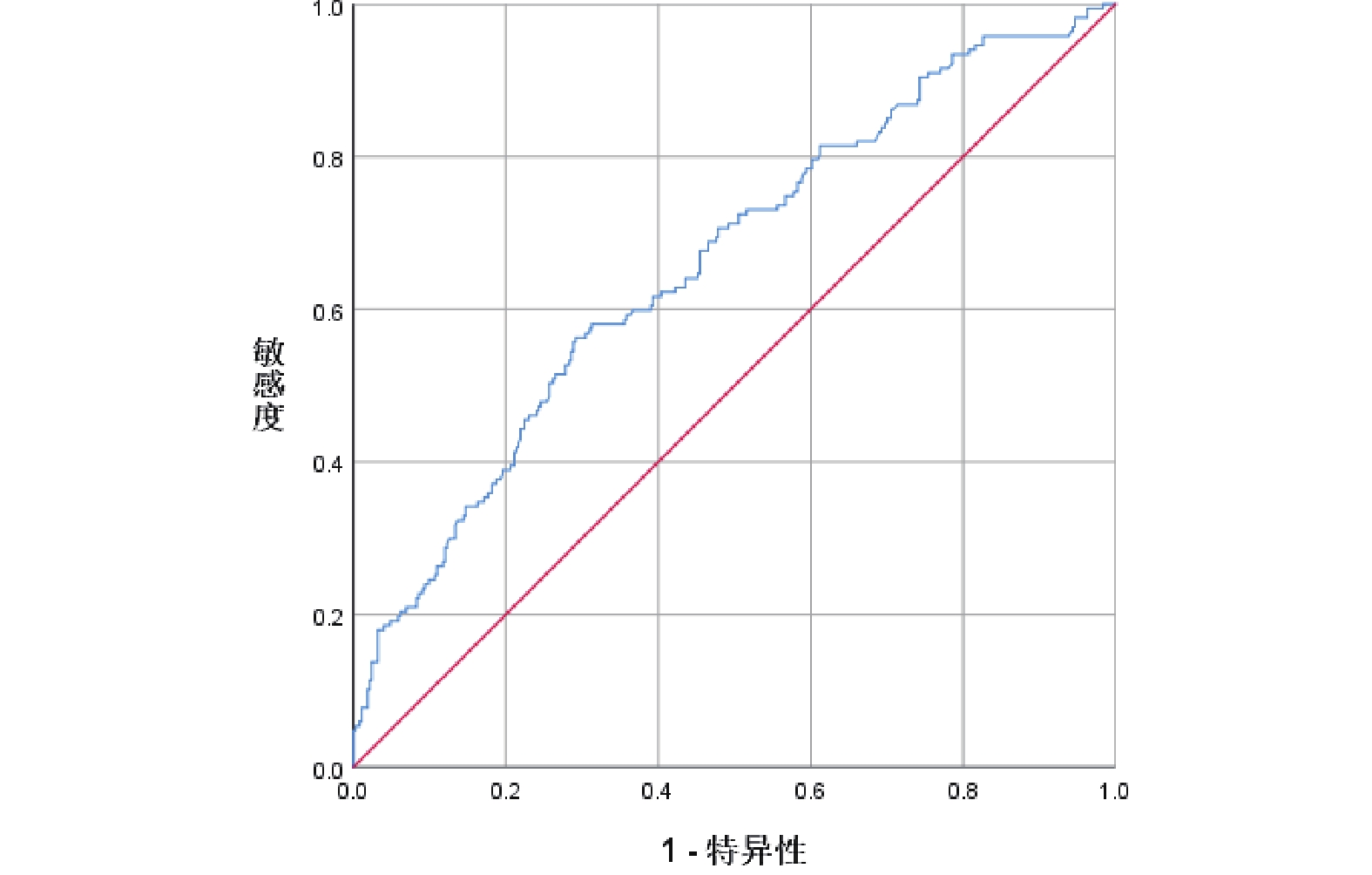
多因素logistic回歸分析顯示,術前疼痛[OR=1.527,95%CI(1.032,2.258),P=0.034]和營養風險篩查-2002評分≥3[OR=1.617,95%CI(1.069,2.447),P=0.023]是術后第30天中-差QoR的獨立危險因素;見表3。模型擬合度較好(P=0.622),R2=0.078,AUC為0.66,logistic回歸模型準確性較低,截斷值0.271,對應靈敏度為0.563,特異度為0.709;見圖1。
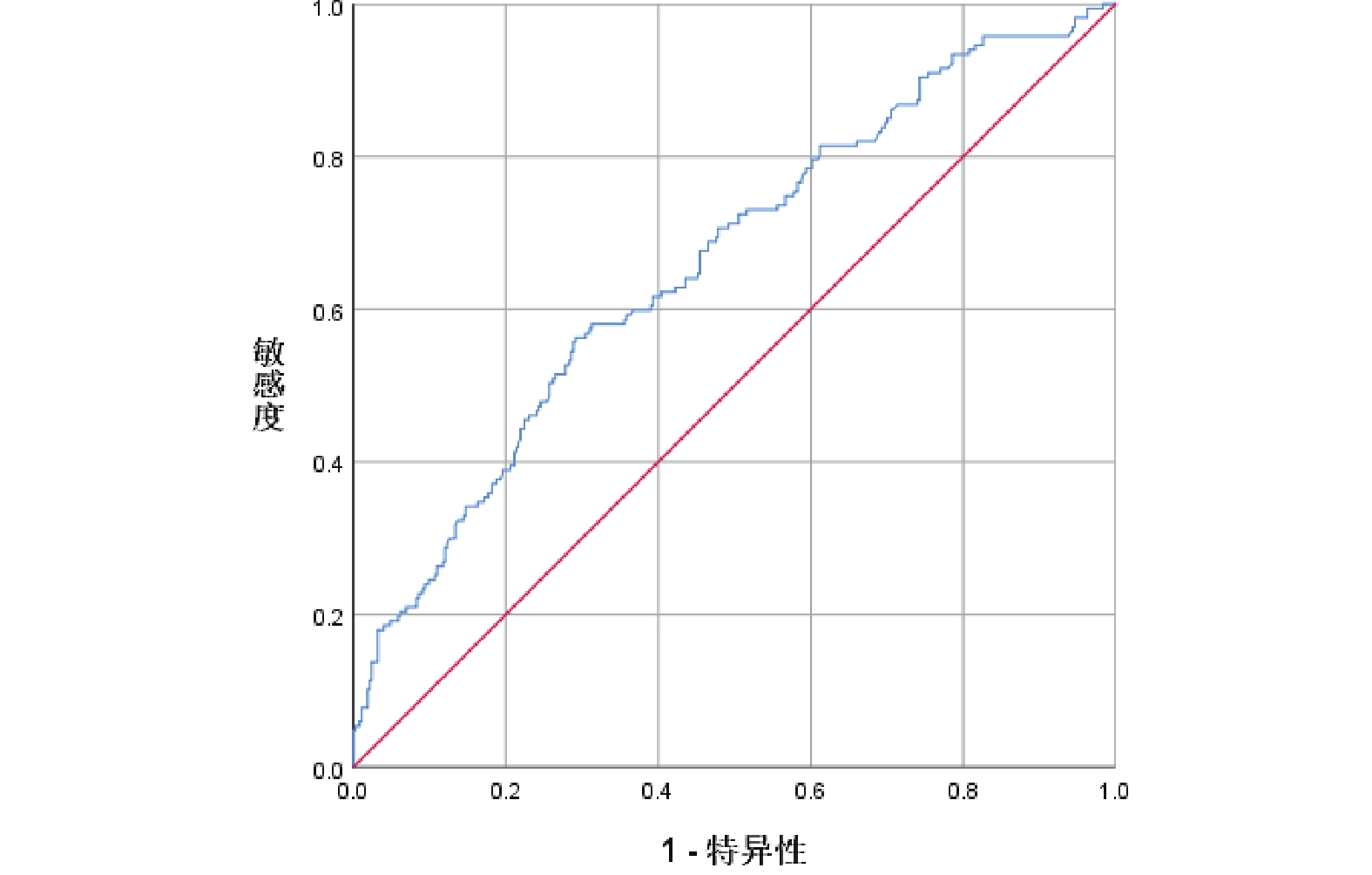 圖1
受試者工作特征曲線圖
圖1
受試者工作特征曲線圖
3 討論
在這項前瞻性隨機對照試驗的二次分析中,我們基于QoR-15量表探索了MIE術后QoR,發現30.9%患者在術后第30天的QoR仍然不佳,術前疼痛和NRS 2002評分≥3是可能的危險因素。據我們所知,這是迄今為止第1項基于患者報告結局量化MIE術后QoR及其預測因素的研究。
本研究結果表明,僅有20.5%的患者在MIE術后第7天獲得滿意的QoR(即QoR-15評分>121),在術后第30天時該比例上升至69.1%。盡管相較于開放食管癌根治術,MIE圍手術期失血量更少、住院時間相對較短、肺部感染較少、術后1年生活質量更好[16],但其仍然是創傷最大的外科手術類型之一,且患者仍伴有明顯的術后疼痛[17]和較高的手術并發癥發生率[18],從而影響術后QoR。既往研究[12]已指出,手術患者恢復過程可能需要數周甚至數月,而且每種手術都有其獨特的恢復軌跡。因此,有必要在更多的評估節點對食管切除術后進行隨訪,以便將來能更好地記錄和改善QoR。
術前疼痛可能會導致廣泛的神經可塑性改變和中樞敏化,患者術后可能會出現更嚴重的急性和持續性疼痛[19]。疼痛不僅會影響患者的睡眠、活動和術后呼吸功能恢復,還會誘發焦慮、抑郁等不良情緒,從而影響患者術后身體功能和情緒體驗恢復。該研究結果顯示,術前疼痛是術后QoR的影響因素,與文獻[20]報道結果相似。因此,術前更早地發現和控制疼痛可能有助于提高術后QoR。由于研究設計上的缺陷,最初的隨機對照研究沒有收集有關術后疼痛的相關數據。
大多數食管癌患者因為進行性吞咽困難而出現體重減輕,其中高達80%的患者可能會出現營養不良[21]。既往研究[22]已證明,營養狀況是胃切除術后恢復不良的預測因素,這可能是因為營養不良意味著患者對手術等應激的承受能力較弱,從而延緩術后恢復過程并降低術后QoR。NRS 2002評分是針對住院患者營養風險篩查的專用量表,其有效性已經在歐洲得到驗證,且適用于中國住院患者[23]。研究[24]發現,NRS 2002評分與不良結果發生率增加相關。因此,術前可使用NRS 2002評分篩查營養風險或營養不良人群,并制定營養支持計劃,從而改善患者術后QoR。
接受雙腔管插管的患者在經胸手術操作期間常會經歷單肺通氣。既往研究[25]發現,在單肺通氣手術期間,腦氧飽和度去飽和事件發生率高達51.3%,這與恢復延遲、住院期間譫妄風險增加和住院時間延長有關。然而,多因素logistic回歸分析結果并未發現雙腔管插管和單肺通氣是術后中-差QoR的獨立危險因素,這可能是因為本研究中只有21.26%患者接受了雙腔管插管,且單肺通氣時間很短,從而導致雙腔管插管對中-差QoR的影響被掩蓋。單因素回歸分析結果提示,術中阿片類藥物用量及術后并發癥與術后中-差QoR相關,與既往研究[26-27]結果相似。阿片類藥物往往伴隨著許多不良反應的發生,如惡心嘔吐、呼吸抑制、瘙癢等[28-29],從而影響患者術后恢復。但本研究只記錄了術中阿片類藥物用量,單因素logistic回歸結果的證據強度有限。
臨床普遍認可的評估QoR的量表有QoR-15、QoR-40、QoR-9。盡管QoR-9在臨床環境評估中具有一定的可靠性,但該量表包含61項問題,評估時間較久;QoR-40和QoR-15具有相似的心理測量驗證和可靠性,但QoR-15完成更快,評估時間約2~3 min。但目前針對評估食管切除術后QoR的最佳工具沒有統一的共識,對QoR程度分級也并沒有普遍接受的定義和標準。從本研究結果可看出,QoR評估的量表選擇及對不同程度QoR的定義對中-差和優-良QoR的占比和相關危險因素分析有很大影響,因此,我們建議國際小組就食管切除術后QoR的評估制定一份共識聲明,就評估時間點、QoR評估工具以及界定不同程度QoR的標準進行討論界定。
本研究存在一些局限:首先,由于研究設計的缺陷,研究沒有評估術后疼痛、術后病理結果、術后輔助放化療與術后QoR之間的相關性。原始隨機對照試驗采用多模式鎮痛管理,目標是將患者術后疼痛控制在疼痛評分<4分(數字評定量表),但患者間疼痛評分可能存在個體差異,從而影響術后恢復[30]。目前基于食管癌新輔助治療后病理分期系統的病理結可在一定程度上預測食管癌患者術后生存情況和預后[31],盡管術后輔助治療對食管癌術后無復發生存期有所改善[32],但對術后QoR的影響暫不明確,未來研究需要進一步重視食管癌患者的術后輔助治療情況。其次,由于本研究是基于一項單中心隨機對照研究的二次分析,研究結果的外推性可能有限。
綜上,仍有許多食管癌患者在術后第30天時的恢復情況較差或僅處于中等水平,改善術前疼痛和營養狀態可能有助于改善術后QoR。
利益沖突:無。
作者貢獻:尹鳳負責研究設計,數據整理與統計分析,論文初稿撰寫;余海負責研究設計,論文審閱與修改。
食管癌是全球癌癥死亡的第六大常見原因,每年新發病例約400 000例[1],其中,中國食管癌病例占全球食管癌病例的50%以上[2]。手術是治療食管癌的根治性方法[3]。隨著手術和麻醉技術的進步,微創食管癌根治術(minimally invasive esophagectomy,MIE)后的死亡率已大幅下降至2.4%或更低,使得降低并發癥發生率和提高術后恢復質量(quality of recovery,QoR)逐漸成為圍手術期關注的重點[4]。由于手術創傷導致的嚴重炎癥、應激反應[5]、疼痛[6]和術后并發癥[7]等,食管癌患者術后QoR較差,恢復周期長,醫療負擔重,生活質量低。
隨著加速康復外科的發展,患者和醫護人員對術后快速且高質量地回歸正常生活和工作抱有更大的期望。然而,由于一些與患者和手術相關的特征[3],MIE術后恢復過程漫長且不舒適。因此,需要更深入地探討人口統計學、心理、社會和圍手術期相關因素對QoR的影響。此外,術后4~6周是術后恢復軌跡的關鍵點,也被定義為后期恢復階段[8],該階段受疼痛、情緒和不良反應的影響,與術后長期恢復相關。因此,確定術后30 d QoR不佳的預測因素可能有助于制定針對MIE更優的圍手術期方案,改善患者長期預后。由于缺乏與食管癌術后QoR相關的數據,因此我們通過對一項已發表的前瞻性隨機對照試驗[9]的數據進行二次分析,評估行MIE患者在術后第30天QoR不佳的發生率及其影響因素。
1 資料與方法
1.1 臨床資料和分組
本研究是基于一項比較吸入麻醉與靜脈麻醉對MIE術后肺部并發癥影響的單中心隨機對照試驗[9]進行的二次分析,探討MIE患者在術后第30天的QoR情況及恢復不佳的影響因素。該研究于2019年5月—2021年12月在四川大學華西醫院開展。試驗采用R軟件產生隨機數字序列并按1∶1∶1的比例將患者分為七氟烷組、地氟烷組和丙泊酚組,分配結果使用連續編號不透明信封隱藏,患者、手術團隊、護理人員和評估結局的研究人員不清楚分組信息。
1.2 納入和排除標準
納入標準:① 術前胃鏡病理活檢診斷為食管腫瘤,擬擇期行MIE;② 美國麻醉醫師協會(American Society of Anesthesiologists,ASA)分級Ⅰ~Ⅲ級;③ 簽署知情同意書。排除標準:① 疑似或已知對丙泊酚或吸入麻醉藥過敏,以及惡性高熱;② 最近3個月內發生急性肺損傷或急性呼吸窘迫綜合征;③ 嚴重疾病,包括嚴重心力衰竭[紐約心臟協會(New York Heart Association,NYHA)心功能分級Ⅲ級或Ⅳ級]、嚴重腎功能損害(腎小球濾過率<30 mL/min)和嚴重肝功能障礙(如肝功能衰竭);④ 妊娠或哺乳期女性;⑤ 再次手術;⑥ 參加其他臨床試驗。
1.3 麻醉管理
所有患者均接受圍手術期標準監測:心電圖、血氧飽和度、有創動脈壓、體溫、腦電雙頻指數(bispectral index,BIS)、神經肌肉監測(train of four stimulation,TOF)、呼氣末二氧化碳分壓(end-tidal partial pressure of carbon dioxide,PETCO2)和吸入麻醉藥呼氣末氣體濃度等。麻醉誘導使用0.03~0.05 mg/kg咪達唑侖、0.3~0.5 μg/kg舒芬太尼、1.5~2.5 mg/kg丙泊酚和肌肉松弛劑(0.2~0.4 mg/kg順式阿曲庫銨或0.6~1.0 mg/kg羅庫溴銨)。根據外科醫師的需求,使用單腔或雙腔氣管導管進行插管。使用吸入麻醉藥(七氟烷或地氟烷)或丙泊酚維持麻醉,維持BIS值在40~60之間,瑞芬太尼[0.1~0.2 μg/(kg·min)]用于術中鎮痛。手術結束,當TOF計數≥3時,使用新斯的明(0.02~0.04 mg/kg)拮抗肌肉松弛劑。術中機械通氣方案遵循臨床推薦的肺保護通氣指南[10],圍手術期液體管理方案按照常規臨床實踐,術后鎮痛采用患者自控靜脈鎮痛。
1.4 結局指標
主要結局指標是術后第30天的QoR。考慮到食管癌手術創傷性大,恢復期長,術后第30天的QoR可能更能代表患者的恢復情況。QoR-15量表是一種基于患者報告的術后生活質量測量工具[11],其有效性及可靠性已在圍手術期得到驗證[11-12],并經過了廣泛的心理測量學驗證和系統性審查[13]。該問卷涵蓋了生理舒適度、情緒狀態、身體機能獨立性、心理支持、疼痛5個領域共15項主觀參數,每項參數分值為0~15分,總分0~150分,分數越高表示QoR越好。根據QoR-15得分,術后QoR可分為優、良、中、差[14]。將QoR-15評分≤121分的患者歸為中-差QoR組,QoR-15評分>121分歸為優-良QoR組。
次要結局指標包括住院時間、手術并發癥發生率和嚴重程度,以及中-差QoR的影響因素。
1.5 統計學分析
由于這項二次分析的研究目的不是預先設定的,而是根據已完成的隨機對照研究結果進行,因此,本項二次分析沒有進行具體的樣本量計算。
根據 Shapiroe-Wilk法對數據進行正態性檢驗。正態分布的連續變量以均數±標準差(x±s)表示,組間比較采用獨立樣本t檢驗,非正態分布的連續變量以中位數(上下四分位數)[M(P25,P75)]表示,組間比較采用Mann-Whitney U檢驗。分類變量以頻數和百分比(%)表示,組間比較采用χ2檢驗或Fisher確切概率法;等級資料的組間比較采用秩和檢驗。對中-差QoR的預測變量進行單因素logistic回歸分析,P<0.1的變量納入多因素logistic回歸分析。各因素的相對危險度采用比值比(odds ratio,OR)和95%置信區間(confidence interval,CI)表示。Logistic模型的擬合優度(goodness of fit,GOF)通過Hosmer-Lemeshow檢驗進行評估,預測質量通過Nagelkerke R2檢驗進行評估,并繪制受試者工作特征(receiver operating characteristic,ROC)曲線分析影響MIE術后QoR的最佳截斷值和曲線下面積(area under the curve,AUC)。雙側檢驗水準α=0.05。所有分析均使用IBM SPSS 24.0軟件,圖表繪制使用Prism GraphPad 7.0軟件。
1.6 倫理審查
本研究是基于一項單中心隨機對照試驗[9]進行的二次分析,該研究經四川大學華西醫院倫理委員會批準[批準號:2019(359)],并在2019年5月23日于中國臨床試驗注冊中心注冊(注冊號:ChiCTR1900023336),臨床試驗結果已發表于Anesthesia and analgesia。基于二次分析研究性質,本機構倫理委員會免除倫理審查和患者知情同意。結果報告符合STROBE指南[15]。
2 結果
2.1 患者一般資料
研究對647例患者進行資格篩選,排除89例:拒絕參加(42例)、參加其他研究(23例)、合并急性肺損傷(18例)、慢性腎功能衰竭(6例)。采集基線數據后,5例患者違背方案,11例患者因非手術相關原因死亡,最終541例患者完成隨訪。所有納入患者的基線和圍手術期特征見表1。
2.2 圍手術期資料
MIE術后第30天,101例(18.7%)患者的QoR評為優,273例(50.5%)評為良,147例(27.2%)評為中,20例(3.7%)評為差。
與優-良QoR組相比,中-差QoR組住院時間更長(P=0.004),非計劃入ICU的患者更多(P=0.017),手術并發癥發生率更高(P=0.009)、更嚴重(Clavien-Dindo分級:P=0.029);見表2。
2.3 術后QoR的影響因素分析
單因素logistic回歸分析發現,營養風險篩查-2002(nutrition risk screening,NRS 2002)評分≥3(P=0.001)、術前存在疼痛(P=0.030)、氣管插管類型(P=0.031)、合并手術并發癥(P=0.009)、術中阿片類藥物用量>278 mg靜脈嗎啡當量(P=0.046)和非計劃入住ICU(P=0.022)是MIE術后第30天中-差QoR的影響因素;見表3。
多因素logistic回歸分析顯示,術前疼痛[OR=1.527,95%CI(1.032,2.258),P=0.034]和營養風險篩查-2002評分≥3[OR=1.617,95%CI(1.069,2.447),P=0.023]是術后第30天中-差QoR的獨立危險因素;見表3。模型擬合度較好(P=0.622),R2=0.078,AUC為0.66,logistic回歸模型準確性較低,截斷值0.271,對應靈敏度為0.563,特異度為0.709;見圖1。
 圖1
受試者工作特征曲線圖
圖1
受試者工作特征曲線圖
3 討論
在這項前瞻性隨機對照試驗的二次分析中,我們基于QoR-15量表探索了MIE術后QoR,發現30.9%患者在術后第30天的QoR仍然不佳,術前疼痛和NRS 2002評分≥3是可能的危險因素。據我們所知,這是迄今為止第1項基于患者報告結局量化MIE術后QoR及其預測因素的研究。
本研究結果表明,僅有20.5%的患者在MIE術后第7天獲得滿意的QoR(即QoR-15評分>121),在術后第30天時該比例上升至69.1%。盡管相較于開放食管癌根治術,MIE圍手術期失血量更少、住院時間相對較短、肺部感染較少、術后1年生活質量更好[16],但其仍然是創傷最大的外科手術類型之一,且患者仍伴有明顯的術后疼痛[17]和較高的手術并發癥發生率[18],從而影響術后QoR。既往研究[12]已指出,手術患者恢復過程可能需要數周甚至數月,而且每種手術都有其獨特的恢復軌跡。因此,有必要在更多的評估節點對食管切除術后進行隨訪,以便將來能更好地記錄和改善QoR。
術前疼痛可能會導致廣泛的神經可塑性改變和中樞敏化,患者術后可能會出現更嚴重的急性和持續性疼痛[19]。疼痛不僅會影響患者的睡眠、活動和術后呼吸功能恢復,還會誘發焦慮、抑郁等不良情緒,從而影響患者術后身體功能和情緒體驗恢復。該研究結果顯示,術前疼痛是術后QoR的影響因素,與文獻[20]報道結果相似。因此,術前更早地發現和控制疼痛可能有助于提高術后QoR。由于研究設計上的缺陷,最初的隨機對照研究沒有收集有關術后疼痛的相關數據。
大多數食管癌患者因為進行性吞咽困難而出現體重減輕,其中高達80%的患者可能會出現營養不良[21]。既往研究[22]已證明,營養狀況是胃切除術后恢復不良的預測因素,這可能是因為營養不良意味著患者對手術等應激的承受能力較弱,從而延緩術后恢復過程并降低術后QoR。NRS 2002評分是針對住院患者營養風險篩查的專用量表,其有效性已經在歐洲得到驗證,且適用于中國住院患者[23]。研究[24]發現,NRS 2002評分與不良結果發生率增加相關。因此,術前可使用NRS 2002評分篩查營養風險或營養不良人群,并制定營養支持計劃,從而改善患者術后QoR。
接受雙腔管插管的患者在經胸手術操作期間常會經歷單肺通氣。既往研究[25]發現,在單肺通氣手術期間,腦氧飽和度去飽和事件發生率高達51.3%,這與恢復延遲、住院期間譫妄風險增加和住院時間延長有關。然而,多因素logistic回歸分析結果并未發現雙腔管插管和單肺通氣是術后中-差QoR的獨立危險因素,這可能是因為本研究中只有21.26%患者接受了雙腔管插管,且單肺通氣時間很短,從而導致雙腔管插管對中-差QoR的影響被掩蓋。單因素回歸分析結果提示,術中阿片類藥物用量及術后并發癥與術后中-差QoR相關,與既往研究[26-27]結果相似。阿片類藥物往往伴隨著許多不良反應的發生,如惡心嘔吐、呼吸抑制、瘙癢等[28-29],從而影響患者術后恢復。但本研究只記錄了術中阿片類藥物用量,單因素logistic回歸結果的證據強度有限。
臨床普遍認可的評估QoR的量表有QoR-15、QoR-40、QoR-9。盡管QoR-9在臨床環境評估中具有一定的可靠性,但該量表包含61項問題,評估時間較久;QoR-40和QoR-15具有相似的心理測量驗證和可靠性,但QoR-15完成更快,評估時間約2~3 min。但目前針對評估食管切除術后QoR的最佳工具沒有統一的共識,對QoR程度分級也并沒有普遍接受的定義和標準。從本研究結果可看出,QoR評估的量表選擇及對不同程度QoR的定義對中-差和優-良QoR的占比和相關危險因素分析有很大影響,因此,我們建議國際小組就食管切除術后QoR的評估制定一份共識聲明,就評估時間點、QoR評估工具以及界定不同程度QoR的標準進行討論界定。
本研究存在一些局限:首先,由于研究設計的缺陷,研究沒有評估術后疼痛、術后病理結果、術后輔助放化療與術后QoR之間的相關性。原始隨機對照試驗采用多模式鎮痛管理,目標是將患者術后疼痛控制在疼痛評分<4分(數字評定量表),但患者間疼痛評分可能存在個體差異,從而影響術后恢復[30]。目前基于食管癌新輔助治療后病理分期系統的病理結可在一定程度上預測食管癌患者術后生存情況和預后[31],盡管術后輔助治療對食管癌術后無復發生存期有所改善[32],但對術后QoR的影響暫不明確,未來研究需要進一步重視食管癌患者的術后輔助治療情況。其次,由于本研究是基于一項單中心隨機對照研究的二次分析,研究結果的外推性可能有限。
綜上,仍有許多食管癌患者在術后第30天時的恢復情況較差或僅處于中等水平,改善術前疼痛和營養狀態可能有助于改善術后QoR。
利益沖突:無。
作者貢獻:尹鳳負責研究設計,數據整理與統計分析,論文初稿撰寫;余海負責研究設計,論文審閱與修改。