引用本文: 彭雪峰, 楊華, 李慧, 宋應寒, 張雨晨, 雷文章. 三維可視化技術在復雜腹壁切口疝中的應用:48例患者的臨床經驗總結. 中國普外基礎與臨床雜志, 2024, 31(8): 928-932. doi: 10.7507/1007-9424.202402054 復制
版權信息: ?四川大學華西醫院華西期刊社《中國普外基礎與臨床雜志》版權所有,未經授權不得轉載、改編
計算機影像技術及人工智能引領的數字醫學即將成為醫學發展的重要方向,它通過機器學習大規模的CT、MRI影像數據,自動分析并實現腹壁三維空間特征提取和模型建立,協助醫生做出準確的診斷及輔助治療[1-3]。在當今疝外科領域,復雜腹壁切口疝目前尚無統一專家共識。國內外專家通常認為,應當充分根據腹壁缺損大小及特殊部位、病灶感染狀態包括切口及補片感染、手術風險因素、患者的個體化狀況等對復雜腹壁切口疝進行分類和分級,以突出其治療難易程度和潛在并發癥發生風險[4-6]。三維可視化(three- dimensional visualization,3DV)作為一種新型的計算機輔助成像技術,通過強大的后處理功能,可顯示出準確和清晰的三維圖像,更加直觀地顯示缺損位置并預估補片大小,測量疝囊/腹腔容積比,幫助疝外科醫生評估手術風險和設計手術方案,進一步可模擬手術和術中導航,使疝外科醫生術前更直觀地熟悉手術,并為患者制定個體化的治療方案[7-8]。目前關于3DV在復雜腹壁切口疝治療中的應用報道較少。本組資料總結了2021年9月至2022年9月期間四川大學華西醫院(簡稱“我院”)胃腸外科應用3DV技術重建的48例復雜腹壁切口疝患者的臨床資料,發現此技術在復雜腹壁切口疝測量缺損、輔助疝外科醫師選擇合適的手術方式和降低術后并發癥發生率方面效果較好,現報道如下。
1 資料與方法
1.1 一般資料
回顧性收集2021年9月至2022年9月期間我院胃腸外科收治的復雜腹壁切口疝患者的臨床資料。適應證:① 患者診斷時考慮為復雜腹壁切口疝,病程超過6個月,難復但無絞窄伴梗阻表現者;② 患者年齡>18歲,心肺功能可,基礎伴隨疾病可控制,可耐受全身麻醉下手術治療;③ 臨床資料完整,患者及家屬能配合完成相關檢查及隨訪,同時簽署知情同意書并愿意留置尿管并配合膀胱測壓者。禁忌證:① 惡性腫瘤復發轉移或肝硬化嚴重且腹水難以控制者;② 長期便秘及前列腺增生可能影響腹腔內壓力測量值者;③ 尿路感染者或妊娠者。
1.2 3DV技術測量方法
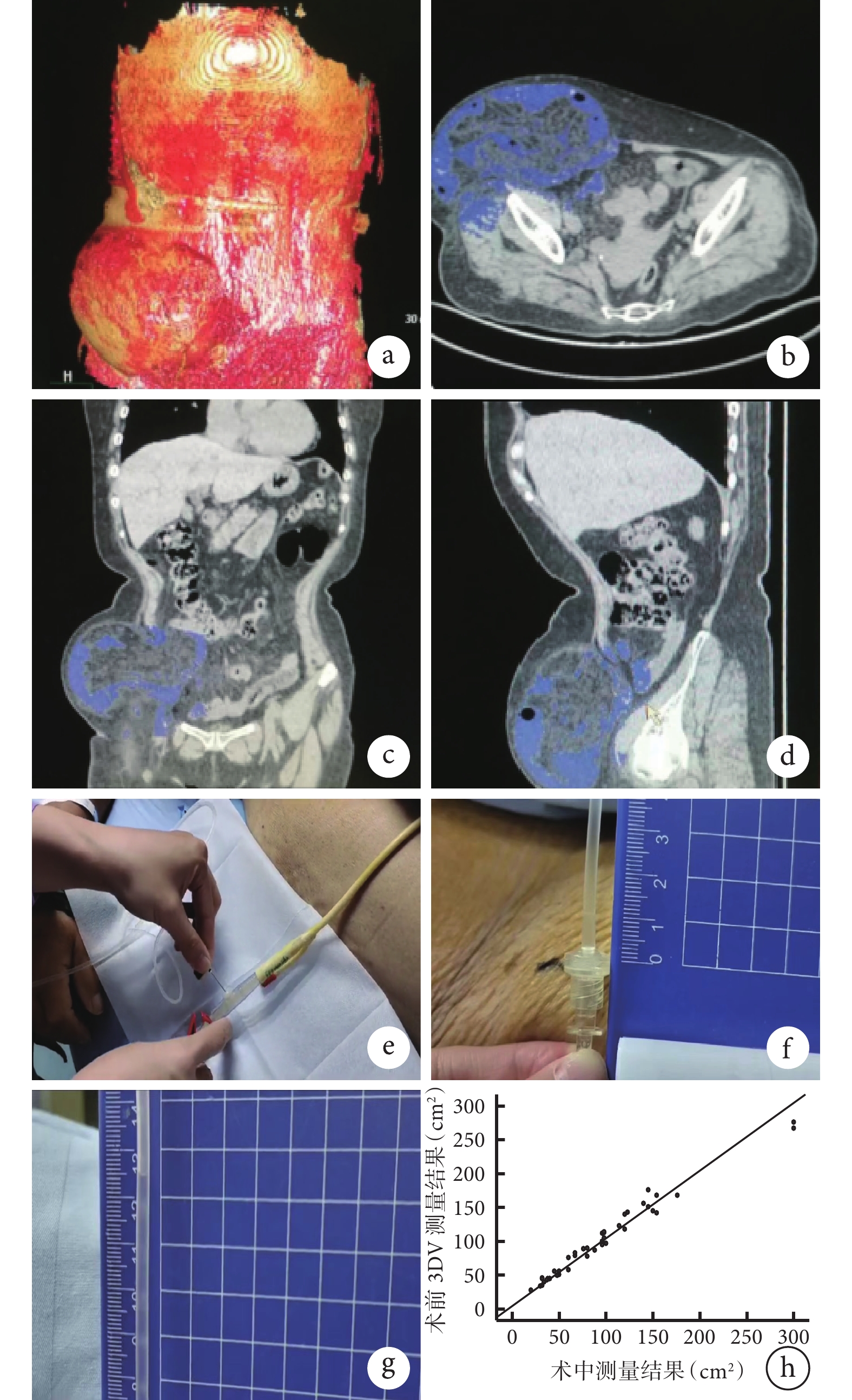
所有患者入院后行多排螺旋CT掃描(2 mm),然后將圖像信息導入Medraw軟件進行三維重建,放射科醫生與臨床醫生共同構建包含骨骼、肌肉、血管、泌尿系統和胃腸道的三維模型(圖1a),測算腹腔與疝囊體積。采用旋轉多角度觀察,顯示腹壁缺損并通過重建計算機測量與評估和周圍重要器官的解剖關系(圖1b~1d),為制定個體化手術方案提供理論支持,計算疝囊/腹腔容積比[9]。根據測量的疝環口結果估計補片大小,對疝囊/腹腔容積比>20%即《腹壁切口疝診斷和治療指南(2018年版)》中定義的巨大疝[7],評估能否關閉環口,擬定固定補片位置及方式。
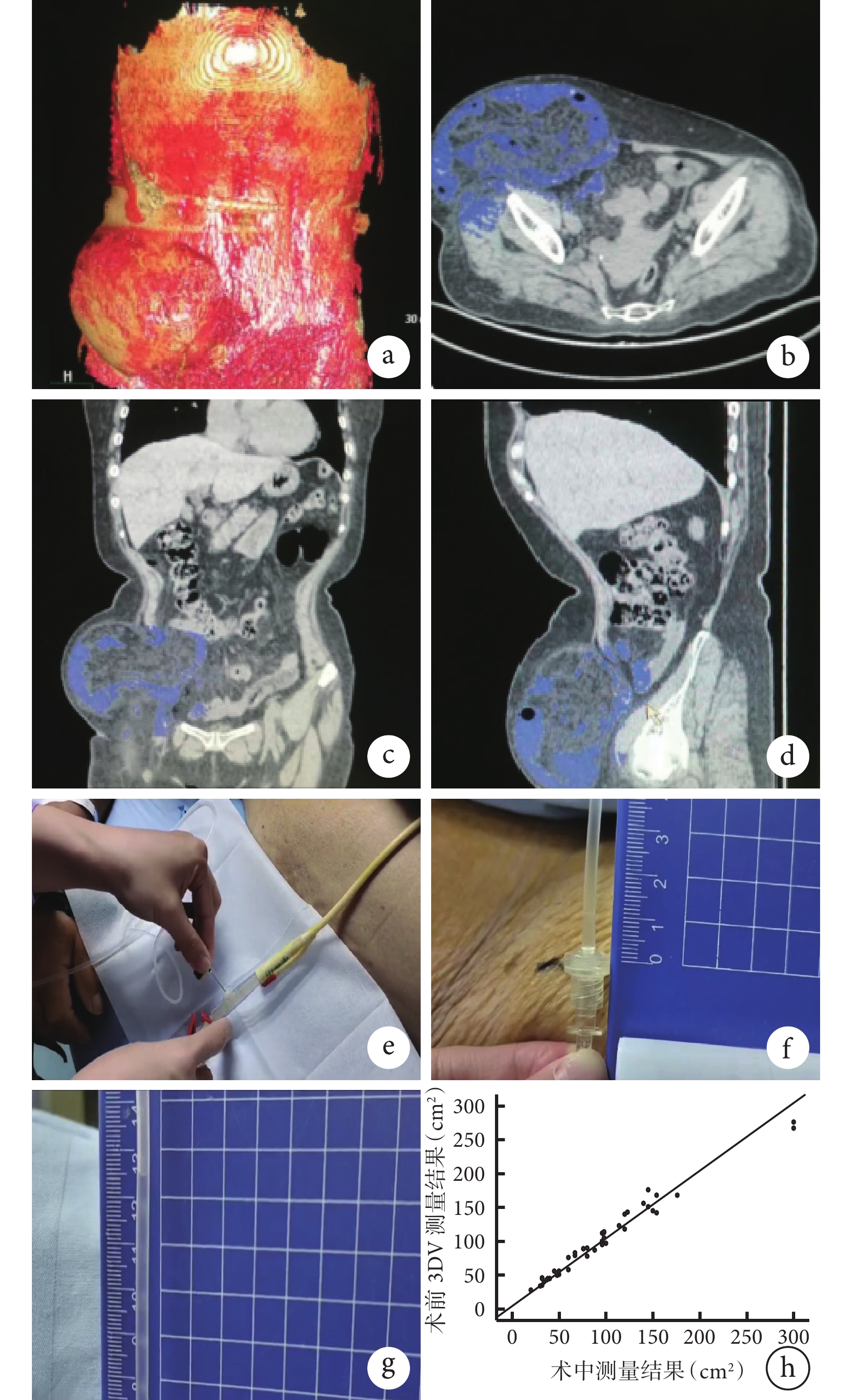 圖1
示患者術前3DV重建復雜腹壁、膀胱壓力測量及術前3DV測量疝環面積與術中實測疝環面積相關性分析結果
圖1
示患者術前3DV重建復雜腹壁、膀胱壓力測量及術前3DV測量疝環面積與術中實測疝環面積相關性分析結果
a:3DV重建復雜腹壁;b:測量前后距離及顯示臟器情況;c:測量寬度距離及顯示臟器情況;d:測量高度距離及顯示臟器情況;e:尿管側方插入輸液管針頭,同時推入50 mL生理鹽水;f:髂前上棘平面作為零點;g:患者安靜時讀取數據;h:術前3DV測量疝環面積與術中實測疝環面積相關性分析圖
1.3 手術方法
① 術前準備:控制基礎疾病,肝硬化患者控制腹水,穩定心肺功能。② 手術步驟:常規消毒鋪巾,切開疝囊,分離腹腔及腸管粘連,分離范圍超過疝環邊緣5 cm,完整剝離疝囊。術中使用消毒軟尺測量疝環大小(按橢圓形測量長半徑和寬半徑,根據“橢圓面積=π×長半徑×寬半徑”計算缺損面積),核對術前通過3DV技術預估的補片大小,選擇防粘連補片的尺寸(超過缺損范圍5 cm),將補片平鋪于腹腔內(腹腔內補片修補術),以2-0不可吸收線懸吊于腹壁。若經評估可完整關閉疝環,則使用美國強生公司的PDS環線連續關閉疝環口;若難以關閉疝環口則使用組織結構分離技術或橋接法完成修補,必要時切除部分大網膜[10],橋接使用雙圈固定法[11-13]。皮下留置創腔引流管,術后引流管引出液體少于30 mL時則拔除引流管。目前膀胱測壓被認為是測量腹腔內壓力的最優方法[14],本次研究以膀胱測壓法監測腹腔內壓力。全身麻醉后,插入標準的18號Foley導管,術前排空膀胱,接頭連接尿管,側方插入輸液管針頭,同時推入50 mL生理鹽水(圖1e),將髂前上棘平面作為零點(圖1f),待患者平穩后取呼氣末時的水柱高度作為壓力值,此后再將單位換算成 mmHg(1 mmHg=0.133 kPa,1 kPa=10.2 cmH2O)。術后當患者清醒時測量腹腔內壓力,需要保持鎮痛,待情緒安靜時測量(圖1g),包括術前腹腔內壓力、術后麻醉清醒時腹腔內壓力、術后第 24 h時腹腔內壓力及術后第 48 h時腹腔內壓力,記錄肛門排氣時間、術后并發癥、療效及隨訪復發情況。
1.4 統計學方法
統計學分析使用SPSS 22.0軟件進行,符合正態分布的計量數據以均數±標準差( ±s)描述,若不符合正態分布者采用中位數和上下四分位數描述。相關性分析使用Pearson相關性分析。檢驗水準α=0.05。
±s)描述,若不符合正態分布者采用中位數和上下四分位數描述。相關性分析使用Pearson相關性分析。檢驗水準α=0.05。
2 結果
本研究共收集到48例復雜腹壁切口疝患者,其中男11例、女37例;年齡29~85歲,中位年齡65歲。身體質量指數(24.58±3.47)kg/m2。正中線腹部切口疝30例(上腹部正中12例,下腹部正中18例),其他部位18例。依照《腹壁切口疝診斷和治療指南(2018年版)》分型[7],其中包含中型疝13例(其中復發5例,肝硬化3例),大型疝 19例(其中4例為難復性),巨大疝16例(其中5例為難復性)。
48例患者通過3DV技術測量的腹壁缺損面積為(92.11±60.25)cm2,術中測量的實際腹壁缺損面積為(89.20±57.38)cm2,經Pearson相關性分析結果(圖1h)顯示,術前3DV技術測量值和術中測量值呈正相關(r=0.959,P<0.001)。疝囊/腹腔容積比為(7.7±5.2)%,手術時間為(73.5±8.2)min,術后肛門排氣時間為(31.66±15.32)h,術后24 h時腹腔內壓力為(13.50±2.12)mmHg,術后48 h時腹腔內壓力為(11.39±1.42)mmHg。患者總住院時間為(7.12±1.21)d。雙圈固定橋接法修補5例,這5例為術前3DV技術評估為難復性巨大疝的患者。
48例患者中術后共有7例(14.6%)患者發生并發癥,其中慢性疼痛3例,視覺模擬評分活動時分別為2、3、3分,不需使用鎮痛藥物處理;創腔血腫1例,血腫面積較小,保守治療后自行吸收;腹腔內高壓并出現癥狀2例,經過心電監護、胃腸減壓、限制補液和對癥支持治療后好轉;切口感染1例,為皮下感染,經持續換藥后痊愈。無非計劃再次手術患者。
術后以電話及門診隨訪,所有患者均獲得隨訪,隨訪時間18~32個月、中位時間為26個月,均未見遠期疝復發。
3 討論
切口疝是疝與腹壁外科常見的疾病,發病率較高[14]。若臨床經驗欠缺則容易導致復發或產生相關并發癥,其中最嚴重的并發癥是腹腔室隔綜合征[15]。特別是復雜的腹壁切口疝更需要經治醫師的經驗及良好的手術技術。陳杰團隊[4]結合多年臨床及手術經驗總結并定義了臨床上巨大腹壁疝和伴有相關并發癥的腹壁疝,應考慮診斷為復雜腹壁疝。復雜腹壁疝通常有以下特征(滿足其中1條及以上):巨大和多處腹壁疝;嵌頓性或出現絞窄性腹壁疝;(多次)復發腹壁疝;缺損伴有感染的腹壁疝;腹壁疝合并腸瘺;腹壁疝伴腹水;腹壁疝伴復雜粘連;腹壁疝伴器官外露脫出;腹壁疝特殊位置;腹壁疝伴惡性腫瘤。
修補復雜大型或巨大的腹壁切口疝并閉合疝環缺損可影響腹腔內壓力[15]。如果修補手術不當會導致腹腔內壓力大幅增高[16],并伴有隨之而來的呼吸、循環和內臟功能障礙的并發癥,甚至導致腹腔室隔綜合征發生[17]。復雜的腹壁切口疝治療在技術上具有挑戰性,而且耗時,需要密切關注修補補片的大小、固定方法、游離范圍及回納內容物時出現的副損傷。倘若外科醫生的經驗不足可能會難以抉擇。
傳統測量疝囊容積方法是術前通過CT掃描三維重建模擬立體圖形,通過橢圓形體積公式計算疝囊/腹腔容積比。在本研究中使用3DV技術對患者腹壁切口疝進行分類,提前進行準確評估,聯合大型切口疝術后腹腔內壓力監測,防止腹腔高壓。既往評估腹腔內壓力主要依靠術前腹壁CT聯合MRI檢查,通過影像資料比對,完全依靠醫生的空間想象并結合手術經驗,若是較小的腹壁切口疝可以達到較好的修補效果,但對于復雜腹壁切口疝,同質性難以保證,一旦錯誤選擇手術方法則會導致修補失敗或發生復發或腸管侵蝕等并發癥。其次,對于巨大切口疝,術后腹腔內壓力往往有升高,倘若出現腹腔內高壓持續狀態且評估不到位時會影響呼吸循環系統,預后極其兇險。在本組資料中的巨大切口疝通過術前測量預警,盡管有2例巨大切口疝患者也出現術后心率快、尿量減少及腹脹伴肛門排氣停止即腹腔室隔綜合征早期表現,但通過及時的胃腸減壓及限制補液治療后均得以緩解。
3DV技術可以精確直觀地展示腹壁缺損,進而指導主刀醫生制定手術方案。在本組資料中的所有病例術前通過3DV技術重建分析,全面立體地構建圖像以顯示缺損位置,通過構建立體形狀來修正術前規劃,制定個體化的手術方案。有16例巨大切口疝患者,術前使用漸進性氣腹并指導患者使用腹帶控制回納部分疝囊內容物[18];有5例難復性疝術中運用主動減容及橋接技術[19]。由于精確分類和分區,計算機模擬手術分離修補范圍,避免了重要臟器副損傷。
Pearson相關性分析表明,通過3DV技術計算的疝環口面積與實際測量的疝環口面積間的一致性較好(r=0.959,P<0.001),提示該技術具有較好的臨床應用價值。通過術前計算的疝環口面積準備合適的補片,避免對補片裁剪或盲目使用過大補片,也具有衛生經濟學意義[20]。對本組資料中的難復性疝術前漸進性氣腹準備,聯合主動減容,使手術順利進行,也減少了并發癥的發生。針對巨大切口疝預警,術后隨時了解腹腔內壓力變化并及時糾正腹腔內高壓所致的相關病理生理變化。術后復查階段又可以再次通過3DV技術評估補片的鋪放平整度及進行復發預測[21]。
總之,復雜腹壁切口疝修補通常是困難的,對于經驗欠缺的醫師使用傳統腹壁CT不夠直觀,不能精確反映患者信息,更難以模擬手術過程。通過3DV技術智能重建,投射出立體影像,多維度展示復雜腹壁切口疝,并可旋轉觀察測量疝囊與腹腔臟器在三維平面內的距離關系,實現術前準確評估,輔助指導手術方案的制定,避免術中重要器官的損傷及預警腹腔室隔綜合征的發生。3DV技術是新的臨床疾病診斷和治療模式的結合,持續性學習、改進測量精度展示以及參與手術決策,為復雜腹壁疝修補手術醫生及患者提供了更可靠的保障。但是3DV技術仍然有不足,譬如需要更多人工智能及大數據學習,也需要更多有經驗的外科團隊、影像團隊、工程師團隊共同構建和攜手人工智能模型。總體而言,復雜腹壁切口疝修補仍然是具有挑戰的,應用3DV技術評估復雜腹壁切口疝可以輔助疝外科醫師作出正確抉擇。
重要聲明
利益沖突聲明:本文全體作者閱讀并理解了《中國普外基礎與臨床雜志》的政策聲明,我們沒有相互競爭的利益。
作者貢獻聲明:彭雪峰進行臨床資料收集、數據分析并撰寫稿件;楊華、李慧和張雨晨協助數據收集及數據分析;宋應寒負責研究方案設計、研究過程管理和稿件的修改;雷文章提供研究思路和修改稿件。
倫理聲明:本研究已通過四川大學華西天府醫院醫學倫理審查委員會批準[批文編號:2024 年審(028)號]。
計算機影像技術及人工智能引領的數字醫學即將成為醫學發展的重要方向,它通過機器學習大規模的CT、MRI影像數據,自動分析并實現腹壁三維空間特征提取和模型建立,協助醫生做出準確的診斷及輔助治療[1-3]。在當今疝外科領域,復雜腹壁切口疝目前尚無統一專家共識。國內外專家通常認為,應當充分根據腹壁缺損大小及特殊部位、病灶感染狀態包括切口及補片感染、手術風險因素、患者的個體化狀況等對復雜腹壁切口疝進行分類和分級,以突出其治療難易程度和潛在并發癥發生風險[4-6]。三維可視化(three- dimensional visualization,3DV)作為一種新型的計算機輔助成像技術,通過強大的后處理功能,可顯示出準確和清晰的三維圖像,更加直觀地顯示缺損位置并預估補片大小,測量疝囊/腹腔容積比,幫助疝外科醫生評估手術風險和設計手術方案,進一步可模擬手術和術中導航,使疝外科醫生術前更直觀地熟悉手術,并為患者制定個體化的治療方案[7-8]。目前關于3DV在復雜腹壁切口疝治療中的應用報道較少。本組資料總結了2021年9月至2022年9月期間四川大學華西醫院(簡稱“我院”)胃腸外科應用3DV技術重建的48例復雜腹壁切口疝患者的臨床資料,發現此技術在復雜腹壁切口疝測量缺損、輔助疝外科醫師選擇合適的手術方式和降低術后并發癥發生率方面效果較好,現報道如下。
1 資料與方法
1.1 一般資料
回顧性收集2021年9月至2022年9月期間我院胃腸外科收治的復雜腹壁切口疝患者的臨床資料。適應證:① 患者診斷時考慮為復雜腹壁切口疝,病程超過6個月,難復但無絞窄伴梗阻表現者;② 患者年齡>18歲,心肺功能可,基礎伴隨疾病可控制,可耐受全身麻醉下手術治療;③ 臨床資料完整,患者及家屬能配合完成相關檢查及隨訪,同時簽署知情同意書并愿意留置尿管并配合膀胱測壓者。禁忌證:① 惡性腫瘤復發轉移或肝硬化嚴重且腹水難以控制者;② 長期便秘及前列腺增生可能影響腹腔內壓力測量值者;③ 尿路感染者或妊娠者。
1.2 3DV技術測量方法
所有患者入院后行多排螺旋CT掃描(2 mm),然后將圖像信息導入Medraw軟件進行三維重建,放射科醫生與臨床醫生共同構建包含骨骼、肌肉、血管、泌尿系統和胃腸道的三維模型(圖1a),測算腹腔與疝囊體積。采用旋轉多角度觀察,顯示腹壁缺損并通過重建計算機測量與評估和周圍重要器官的解剖關系(圖1b~1d),為制定個體化手術方案提供理論支持,計算疝囊/腹腔容積比[9]。根據測量的疝環口結果估計補片大小,對疝囊/腹腔容積比>20%即《腹壁切口疝診斷和治療指南(2018年版)》中定義的巨大疝[7],評估能否關閉環口,擬定固定補片位置及方式。
 圖1
示患者術前3DV重建復雜腹壁、膀胱壓力測量及術前3DV測量疝環面積與術中實測疝環面積相關性分析結果
圖1
示患者術前3DV重建復雜腹壁、膀胱壓力測量及術前3DV測量疝環面積與術中實測疝環面積相關性分析結果
a:3DV重建復雜腹壁;b:測量前后距離及顯示臟器情況;c:測量寬度距離及顯示臟器情況;d:測量高度距離及顯示臟器情況;e:尿管側方插入輸液管針頭,同時推入50 mL生理鹽水;f:髂前上棘平面作為零點;g:患者安靜時讀取數據;h:術前3DV測量疝環面積與術中實測疝環面積相關性分析圖
1.3 手術方法
① 術前準備:控制基礎疾病,肝硬化患者控制腹水,穩定心肺功能。② 手術步驟:常規消毒鋪巾,切開疝囊,分離腹腔及腸管粘連,分離范圍超過疝環邊緣5 cm,完整剝離疝囊。術中使用消毒軟尺測量疝環大小(按橢圓形測量長半徑和寬半徑,根據“橢圓面積=π×長半徑×寬半徑”計算缺損面積),核對術前通過3DV技術預估的補片大小,選擇防粘連補片的尺寸(超過缺損范圍5 cm),將補片平鋪于腹腔內(腹腔內補片修補術),以2-0不可吸收線懸吊于腹壁。若經評估可完整關閉疝環,則使用美國強生公司的PDS環線連續關閉疝環口;若難以關閉疝環口則使用組織結構分離技術或橋接法完成修補,必要時切除部分大網膜[10],橋接使用雙圈固定法[11-13]。皮下留置創腔引流管,術后引流管引出液體少于30 mL時則拔除引流管。目前膀胱測壓被認為是測量腹腔內壓力的最優方法[14],本次研究以膀胱測壓法監測腹腔內壓力。全身麻醉后,插入標準的18號Foley導管,術前排空膀胱,接頭連接尿管,側方插入輸液管針頭,同時推入50 mL生理鹽水(圖1e),將髂前上棘平面作為零點(圖1f),待患者平穩后取呼氣末時的水柱高度作為壓力值,此后再將單位換算成 mmHg(1 mmHg=0.133 kPa,1 kPa=10.2 cmH2O)。術后當患者清醒時測量腹腔內壓力,需要保持鎮痛,待情緒安靜時測量(圖1g),包括術前腹腔內壓力、術后麻醉清醒時腹腔內壓力、術后第 24 h時腹腔內壓力及術后第 48 h時腹腔內壓力,記錄肛門排氣時間、術后并發癥、療效及隨訪復發情況。
1.4 統計學方法
統計學分析使用SPSS 22.0軟件進行,符合正態分布的計量數據以均數±標準差( ±s)描述,若不符合正態分布者采用中位數和上下四分位數描述。相關性分析使用Pearson相關性分析。檢驗水準α=0.05。
±s)描述,若不符合正態分布者采用中位數和上下四分位數描述。相關性分析使用Pearson相關性分析。檢驗水準α=0.05。
2 結果
本研究共收集到48例復雜腹壁切口疝患者,其中男11例、女37例;年齡29~85歲,中位年齡65歲。身體質量指數(24.58±3.47)kg/m2。正中線腹部切口疝30例(上腹部正中12例,下腹部正中18例),其他部位18例。依照《腹壁切口疝診斷和治療指南(2018年版)》分型[7],其中包含中型疝13例(其中復發5例,肝硬化3例),大型疝 19例(其中4例為難復性),巨大疝16例(其中5例為難復性)。
48例患者通過3DV技術測量的腹壁缺損面積為(92.11±60.25)cm2,術中測量的實際腹壁缺損面積為(89.20±57.38)cm2,經Pearson相關性分析結果(圖1h)顯示,術前3DV技術測量值和術中測量值呈正相關(r=0.959,P<0.001)。疝囊/腹腔容積比為(7.7±5.2)%,手術時間為(73.5±8.2)min,術后肛門排氣時間為(31.66±15.32)h,術后24 h時腹腔內壓力為(13.50±2.12)mmHg,術后48 h時腹腔內壓力為(11.39±1.42)mmHg。患者總住院時間為(7.12±1.21)d。雙圈固定橋接法修補5例,這5例為術前3DV技術評估為難復性巨大疝的患者。
48例患者中術后共有7例(14.6%)患者發生并發癥,其中慢性疼痛3例,視覺模擬評分活動時分別為2、3、3分,不需使用鎮痛藥物處理;創腔血腫1例,血腫面積較小,保守治療后自行吸收;腹腔內高壓并出現癥狀2例,經過心電監護、胃腸減壓、限制補液和對癥支持治療后好轉;切口感染1例,為皮下感染,經持續換藥后痊愈。無非計劃再次手術患者。
術后以電話及門診隨訪,所有患者均獲得隨訪,隨訪時間18~32個月、中位時間為26個月,均未見遠期疝復發。
3 討論
切口疝是疝與腹壁外科常見的疾病,發病率較高[14]。若臨床經驗欠缺則容易導致復發或產生相關并發癥,其中最嚴重的并發癥是腹腔室隔綜合征[15]。特別是復雜的腹壁切口疝更需要經治醫師的經驗及良好的手術技術。陳杰團隊[4]結合多年臨床及手術經驗總結并定義了臨床上巨大腹壁疝和伴有相關并發癥的腹壁疝,應考慮診斷為復雜腹壁疝。復雜腹壁疝通常有以下特征(滿足其中1條及以上):巨大和多處腹壁疝;嵌頓性或出現絞窄性腹壁疝;(多次)復發腹壁疝;缺損伴有感染的腹壁疝;腹壁疝合并腸瘺;腹壁疝伴腹水;腹壁疝伴復雜粘連;腹壁疝伴器官外露脫出;腹壁疝特殊位置;腹壁疝伴惡性腫瘤。
修補復雜大型或巨大的腹壁切口疝并閉合疝環缺損可影響腹腔內壓力[15]。如果修補手術不當會導致腹腔內壓力大幅增高[16],并伴有隨之而來的呼吸、循環和內臟功能障礙的并發癥,甚至導致腹腔室隔綜合征發生[17]。復雜的腹壁切口疝治療在技術上具有挑戰性,而且耗時,需要密切關注修補補片的大小、固定方法、游離范圍及回納內容物時出現的副損傷。倘若外科醫生的經驗不足可能會難以抉擇。
傳統測量疝囊容積方法是術前通過CT掃描三維重建模擬立體圖形,通過橢圓形體積公式計算疝囊/腹腔容積比。在本研究中使用3DV技術對患者腹壁切口疝進行分類,提前進行準確評估,聯合大型切口疝術后腹腔內壓力監測,防止腹腔高壓。既往評估腹腔內壓力主要依靠術前腹壁CT聯合MRI檢查,通過影像資料比對,完全依靠醫生的空間想象并結合手術經驗,若是較小的腹壁切口疝可以達到較好的修補效果,但對于復雜腹壁切口疝,同質性難以保證,一旦錯誤選擇手術方法則會導致修補失敗或發生復發或腸管侵蝕等并發癥。其次,對于巨大切口疝,術后腹腔內壓力往往有升高,倘若出現腹腔內高壓持續狀態且評估不到位時會影響呼吸循環系統,預后極其兇險。在本組資料中的巨大切口疝通過術前測量預警,盡管有2例巨大切口疝患者也出現術后心率快、尿量減少及腹脹伴肛門排氣停止即腹腔室隔綜合征早期表現,但通過及時的胃腸減壓及限制補液治療后均得以緩解。
3DV技術可以精確直觀地展示腹壁缺損,進而指導主刀醫生制定手術方案。在本組資料中的所有病例術前通過3DV技術重建分析,全面立體地構建圖像以顯示缺損位置,通過構建立體形狀來修正術前規劃,制定個體化的手術方案。有16例巨大切口疝患者,術前使用漸進性氣腹并指導患者使用腹帶控制回納部分疝囊內容物[18];有5例難復性疝術中運用主動減容及橋接技術[19]。由于精確分類和分區,計算機模擬手術分離修補范圍,避免了重要臟器副損傷。
Pearson相關性分析表明,通過3DV技術計算的疝環口面積與實際測量的疝環口面積間的一致性較好(r=0.959,P<0.001),提示該技術具有較好的臨床應用價值。通過術前計算的疝環口面積準備合適的補片,避免對補片裁剪或盲目使用過大補片,也具有衛生經濟學意義[20]。對本組資料中的難復性疝術前漸進性氣腹準備,聯合主動減容,使手術順利進行,也減少了并發癥的發生。針對巨大切口疝預警,術后隨時了解腹腔內壓力變化并及時糾正腹腔內高壓所致的相關病理生理變化。術后復查階段又可以再次通過3DV技術評估補片的鋪放平整度及進行復發預測[21]。
總之,復雜腹壁切口疝修補通常是困難的,對于經驗欠缺的醫師使用傳統腹壁CT不夠直觀,不能精確反映患者信息,更難以模擬手術過程。通過3DV技術智能重建,投射出立體影像,多維度展示復雜腹壁切口疝,并可旋轉觀察測量疝囊與腹腔臟器在三維平面內的距離關系,實現術前準確評估,輔助指導手術方案的制定,避免術中重要器官的損傷及預警腹腔室隔綜合征的發生。3DV技術是新的臨床疾病診斷和治療模式的結合,持續性學習、改進測量精度展示以及參與手術決策,為復雜腹壁疝修補手術醫生及患者提供了更可靠的保障。但是3DV技術仍然有不足,譬如需要更多人工智能及大數據學習,也需要更多有經驗的外科團隊、影像團隊、工程師團隊共同構建和攜手人工智能模型。總體而言,復雜腹壁切口疝修補仍然是具有挑戰的,應用3DV技術評估復雜腹壁切口疝可以輔助疝外科醫師作出正確抉擇。
重要聲明
利益沖突聲明:本文全體作者閱讀并理解了《中國普外基礎與臨床雜志》的政策聲明,我們沒有相互競爭的利益。
作者貢獻聲明:彭雪峰進行臨床資料收集、數據分析并撰寫稿件;楊華、李慧和張雨晨協助數據收集及數據分析;宋應寒負責研究方案設計、研究過程管理和稿件的修改;雷文章提供研究思路和修改稿件。
倫理聲明:本研究已通過四川大學華西天府醫院醫學倫理審查委員會批準[批文編號:2024 年審(028)號]。