1 病例資料
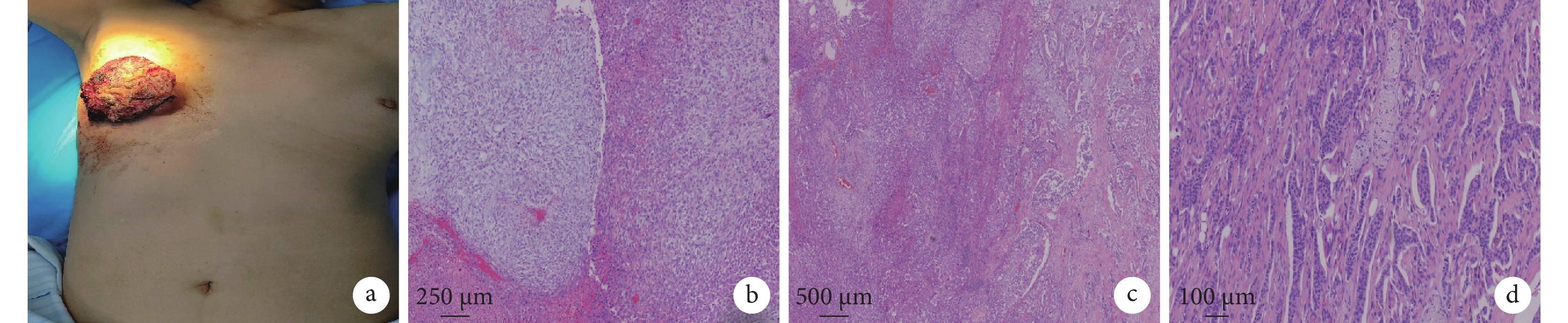
患者女,68歲,主訴“右乳房包塊伴乳頭溢血、溢液6年,破潰出血1個月”。患者于入院前6年出現右乳頭溢血、溢液,患者拒絕現代醫學診治,堅持保守治療,一直于當地中醫診所就診,口服不明中藥治療。入院前1個月包塊表面破潰,于外院就診行乳房腫物粗針穿刺病理學檢查,結果提示浸潤性乳腺導管癌,雌激素受體(estrogen receptor,ER)陽性(3+,80%),孕激素受體(progesterone receptor,PR)陰性(0),人表皮生長因子受體2(human epidermal growth factor receptor 2,HER2)陰性(0),Ki-67(15% +)。給予依西美坦口服治療1個月無效。入院前1 d右乳巨大腫物破潰伴大量出血(約800 mL),于解放軍聯勤保障部隊第九六〇醫院(以下簡稱我院)急診入院。查體:右側乳房可見一約15 cm×15 cm大小菜花樣腫物占據整個右乳,質硬,位置固定,活動度差,局部可見粗大暗紅色血管,創面呈暗紅色,破潰并溢出暗紅色膿血(圖1a);左側腋窩及鎖骨上淋巴結未觸及,右側腋窩可捫及數個直徑約1 cm大腫大淋巴結,質硬,活動差。血常規:白細胞15.14×109/L,紅細胞3.01×1012/L,血紅蛋白88 g/L。入院后常規按壓止血、藥物止血等止血方法無效;清創后壓迫止血,出血量減少,仍血流不止。患者既往有高血壓、糖尿病等基礎疾病,貧血嚴重伴感染,基礎條件差,手術治療條件不成熟,經討論決定先行右乳腺腫瘤供血動脈造影并行出血動脈栓塞術,止血后限期行手術治療。動脈栓塞:局部麻醉下采用Seldinger改良技術經右側股動脈穿刺插管至右側鎖骨下動脈,造影顯示右乳腺腫瘤染色,由胸外側動脈和內乳動脈分支供血,并見造影劑外溢征象。應用微導絲、微導管配合,分別超選至胸外側動脈及內乳動脈并造影明確栓塞部位,分別經微導管植入MWCE-18S-2.0-2-HILAL栓塞彈簧圈4枚,MWCE-18S-3.0-HILAL栓塞彈簧圈6枚,造影復查胸外側動脈和內乳動脈主干阻塞,未見造影劑外溢。將導管插至右側肋間動脈造影,顯示右乳腺外下象限淺淡腫瘤染色,由右側第7肋間動脈遠端細小分支供血未見造影劑外溢征象。栓塞術后,右乳包塊破潰處出血量減少。4 d后行右乳腺癌根治術治療。手術治療:全身麻醉,多層紗布包裹右乳潰爛腫塊,取縱行菱形切口,先將右乳腫塊及周圍腺體組織完整切除,底切緣至胸大肌,術中快速冰凍病理學檢查結果:底切緣查見癌組織,余切緣未見癌。重新消毒鋪單行胸大肌切除,術中清掃右側腋窩淋巴結、2組、3組及胸肌間淋巴結。因病灶體積大,切除病灶后剩余皮膚較少,大面積游離皮瓣后先于切口中間張力較大處行減張縫合,再以4-0可吸收線常規縫合切口。術后病理學檢查結果:腫物7.5 cm×7 cm×4.5 cm大,于皮上腫物大小7.5 cm×7 cm×1.5 cm; 右側乳腺為混合性化生癌(浸潤性導管癌、三級、約占60%,鱗狀細胞癌約占20%,梭形細胞癌約占20%)伴大片壞死(圖1b~1d);查見神經侵犯及脈管內癌栓;內切緣陰性,底切緣查見浸潤性癌;胸大肌未見癌;腋窩淋巴結(7/9)查見癌轉移,并見5枚癌結節;(右二區)淋巴結(3/3)查見轉移癌并見1枚癌結節;(三區)淋巴結(7/10)查見轉移癌,(胸肌間淋巴結)癌結節2枚。免疫組化染色結果:D3(蠟塊),C-erb2(化生性癌 -,導管癌1+),PR(化生性癌 -,導管癌25%,2+), Ki-67(40%~70% +);D5(蠟塊),ER(化生癌 -,導管癌80% ,3+),C-erb2(化生癌 -,導管癌3%,1+),PR(化生性癌 -,導管癌 80%,3+),Ki-67(熱點區60% +)。術后患者皮瓣對合良好,10 d后拆線,15 d后拆除減張縫合線。術后患者恢復良好,討論后行4周期的TE方案(多西他賽聯合表柔比星)化療,化療后口服卡培他濱維持治療并于我院放療科接受放射治療。患者定期復查,目前已隨訪10個月。
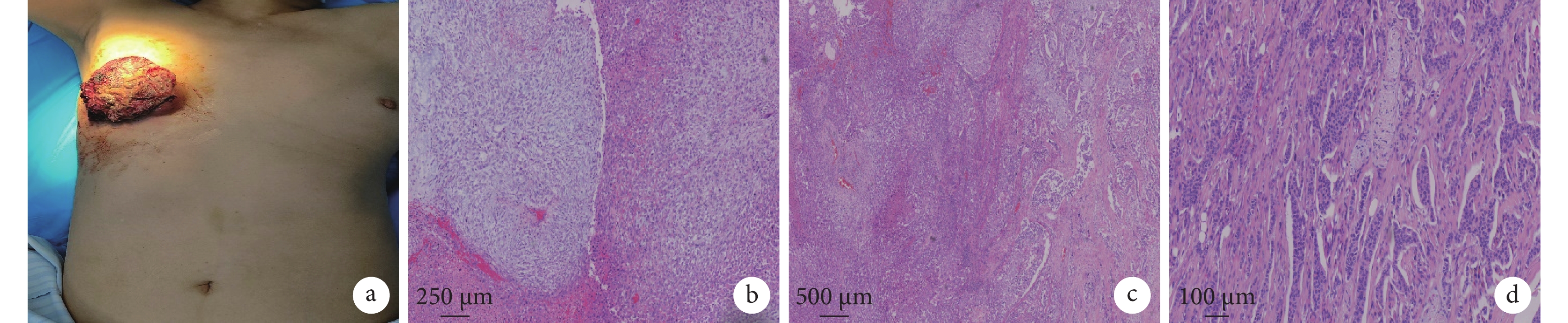 圖1
示患者術前查體所見病灶情況及術后病理學檢查結果
圖1
示患者術前查體所見病灶情況及術后病理學檢查結果
a:術前查體所見病灶情況;b:浸潤性導管癌成分及部分梭形細胞癌成分(HE ×20);c:鱗癌成分(HE ×20);d:梭形細胞癌成分(HE ×20)
2 討論
化生性乳腺癌(metaplastic breast cancer,MBC)是一種罕見的形態多樣的腫瘤, Thomas等[1]研究發現,MBC發生率占乳腺癌0.9%~1.9%。2019年 WHO根據腫瘤的間質和上皮成分修訂了MBC的 組織學亞型分類[2],目前的亞型包括低級別腺鱗癌、纖維瘤樣化生性癌、鱗狀細胞癌、梭形細胞癌、異源間充質分化的化生癌(如軟骨樣、橫紋肌樣或骨性)以及混合型化生性癌。混合化生性乳腺癌是一種罕見的乳腺惡性腫瘤病理類型,有研究[3]認為,磁共振成像是診斷MBC最有效的影像學檢查方法,影像學結合免疫組化可為MBC患者的診斷、臨床治療及預后提供指導。
目前對于MBC的最佳治療方法尚無定論,因其發病率低,目前臨床上缺乏對應的治療指南,一般認為治療方法應參照浸潤性乳腺癌的臨床治療。有研究發現[4-5],MBC絕大多數為三陰性乳腺癌,ER、PR和HER-2常為陰性或陽性率低。MBC臨床特點常不典型,國內學者[6]研究發現,MBC細針穿刺細胞學易遺漏其他成分而誤診為浸潤性乳腺癌,混合性化生癌細胞組成復雜,粗針穿刺也有一定的誤診率。化療對MBC是否有效存在爭議 [7-8]。國外學者[9]研究認為,新輔助內分泌治療對于MBC效果欠佳,結論與本病例的一致。混合化生性乳腺癌具有進展快、對化療常不敏感、穿刺難以確診的特點[10],因此手術治療是治療MBC的首選治療方式。有研究認為[11],保乳手術與乳房單純切除患者的無病生存期、局部區域復發和總生存無統計學差異;也有學者[12-13]認為,對于早期MBC,保乳手術+局部放療比乳房單純切除有更好的腫瘤特異生存期。 因此符合保乳手術指征的早期MBC,盡早行保乳手術治療+局部放療可能是更佳的治療方案。本例患者至局部晚期腫瘤破潰時方接受正規治療,這也提示仍有部分患者對乳腺癌這一疾病缺乏認識,對手術治療的有效性與必要性缺乏了解。提示醫務工作者應加強科普、宣教工作,使更多患者得以“早發現、早治療”,以達到減少患者痛苦、取得更好預后的效果。
對于晚期需要行乳房切除的患者,動脈栓塞是一種成熟可靠的介入手術方式。其常用于咯血、產后出血、多種晚期惡性腫瘤等疾病的治療。乳腺癌介入治療主要用于晚期局部進展期乳腺癌的術前治療。2021年陳塵等[14]報道動脈栓塞治療10例局部晚期乳腺癌伴皮膚破潰患者,對于短期控制感染癥狀、緩解出血和減少滲出收到了很好的效果。本例患者系復雜局部晚期乳腺癌,病灶局部皮膚潰破后大量出血,基礎條件差,伴貧血、感染,經動脈栓塞后出血量明顯減少,為手術治療創造了條件,且患者術后恢復良好,提示對于晚期復雜化生性乳腺癌伴皮膚破潰出血患者,動脈栓塞聯合手術治療不失為一種有效的治療選擇。
重要聲明
利益沖突聲明:本研究中的全體作者閱讀并理解了 《中國普外基礎與臨床雜志》的政策聲明,所有作者與第三方無任何利益關系或潛在利益關系
作者貢獻聲明:胥浩負責收集資料、總體構思和撰寫文章;周月和任晴玉負責倫理等文件的審批;于芳和范子義進行文獻檢索、篩選;曹憲姣進行質量評估;賀青卿和王剛負責監督指導和審核。所有作者都對最終文本進行了更正和校對并認可終稿。
倫理聲明:本研究通過了解放軍聯勤保障部隊第九六〇醫院倫理委員會的審批,批文編號:(2024)科研倫理審第(112)號。
1 病例資料
患者女,68歲,主訴“右乳房包塊伴乳頭溢血、溢液6年,破潰出血1個月”。患者于入院前6年出現右乳頭溢血、溢液,患者拒絕現代醫學診治,堅持保守治療,一直于當地中醫診所就診,口服不明中藥治療。入院前1個月包塊表面破潰,于外院就診行乳房腫物粗針穿刺病理學檢查,結果提示浸潤性乳腺導管癌,雌激素受體(estrogen receptor,ER)陽性(3+,80%),孕激素受體(progesterone receptor,PR)陰性(0),人表皮生長因子受體2(human epidermal growth factor receptor 2,HER2)陰性(0),Ki-67(15% +)。給予依西美坦口服治療1個月無效。入院前1 d右乳巨大腫物破潰伴大量出血(約800 mL),于解放軍聯勤保障部隊第九六〇醫院(以下簡稱我院)急診入院。查體:右側乳房可見一約15 cm×15 cm大小菜花樣腫物占據整個右乳,質硬,位置固定,活動度差,局部可見粗大暗紅色血管,創面呈暗紅色,破潰并溢出暗紅色膿血(圖1a);左側腋窩及鎖骨上淋巴結未觸及,右側腋窩可捫及數個直徑約1 cm大腫大淋巴結,質硬,活動差。血常規:白細胞15.14×109/L,紅細胞3.01×1012/L,血紅蛋白88 g/L。入院后常規按壓止血、藥物止血等止血方法無效;清創后壓迫止血,出血量減少,仍血流不止。患者既往有高血壓、糖尿病等基礎疾病,貧血嚴重伴感染,基礎條件差,手術治療條件不成熟,經討論決定先行右乳腺腫瘤供血動脈造影并行出血動脈栓塞術,止血后限期行手術治療。動脈栓塞:局部麻醉下采用Seldinger改良技術經右側股動脈穿刺插管至右側鎖骨下動脈,造影顯示右乳腺腫瘤染色,由胸外側動脈和內乳動脈分支供血,并見造影劑外溢征象。應用微導絲、微導管配合,分別超選至胸外側動脈及內乳動脈并造影明確栓塞部位,分別經微導管植入MWCE-18S-2.0-2-HILAL栓塞彈簧圈4枚,MWCE-18S-3.0-HILAL栓塞彈簧圈6枚,造影復查胸外側動脈和內乳動脈主干阻塞,未見造影劑外溢。將導管插至右側肋間動脈造影,顯示右乳腺外下象限淺淡腫瘤染色,由右側第7肋間動脈遠端細小分支供血未見造影劑外溢征象。栓塞術后,右乳包塊破潰處出血量減少。4 d后行右乳腺癌根治術治療。手術治療:全身麻醉,多層紗布包裹右乳潰爛腫塊,取縱行菱形切口,先將右乳腫塊及周圍腺體組織完整切除,底切緣至胸大肌,術中快速冰凍病理學檢查結果:底切緣查見癌組織,余切緣未見癌。重新消毒鋪單行胸大肌切除,術中清掃右側腋窩淋巴結、2組、3組及胸肌間淋巴結。因病灶體積大,切除病灶后剩余皮膚較少,大面積游離皮瓣后先于切口中間張力較大處行減張縫合,再以4-0可吸收線常規縫合切口。術后病理學檢查結果:腫物7.5 cm×7 cm×4.5 cm大,于皮上腫物大小7.5 cm×7 cm×1.5 cm; 右側乳腺為混合性化生癌(浸潤性導管癌、三級、約占60%,鱗狀細胞癌約占20%,梭形細胞癌約占20%)伴大片壞死(圖1b~1d);查見神經侵犯及脈管內癌栓;內切緣陰性,底切緣查見浸潤性癌;胸大肌未見癌;腋窩淋巴結(7/9)查見癌轉移,并見5枚癌結節;(右二區)淋巴結(3/3)查見轉移癌并見1枚癌結節;(三區)淋巴結(7/10)查見轉移癌,(胸肌間淋巴結)癌結節2枚。免疫組化染色結果:D3(蠟塊),C-erb2(化生性癌 -,導管癌1+),PR(化生性癌 -,導管癌25%,2+), Ki-67(40%~70% +);D5(蠟塊),ER(化生癌 -,導管癌80% ,3+),C-erb2(化生癌 -,導管癌3%,1+),PR(化生性癌 -,導管癌 80%,3+),Ki-67(熱點區60% +)。術后患者皮瓣對合良好,10 d后拆線,15 d后拆除減張縫合線。術后患者恢復良好,討論后行4周期的TE方案(多西他賽聯合表柔比星)化療,化療后口服卡培他濱維持治療并于我院放療科接受放射治療。患者定期復查,目前已隨訪10個月。
 圖1
示患者術前查體所見病灶情況及術后病理學檢查結果
圖1
示患者術前查體所見病灶情況及術后病理學檢查結果
a:術前查體所見病灶情況;b:浸潤性導管癌成分及部分梭形細胞癌成分(HE ×20);c:鱗癌成分(HE ×20);d:梭形細胞癌成分(HE ×20)
2 討論
化生性乳腺癌(metaplastic breast cancer,MBC)是一種罕見的形態多樣的腫瘤, Thomas等[1]研究發現,MBC發生率占乳腺癌0.9%~1.9%。2019年 WHO根據腫瘤的間質和上皮成分修訂了MBC的 組織學亞型分類[2],目前的亞型包括低級別腺鱗癌、纖維瘤樣化生性癌、鱗狀細胞癌、梭形細胞癌、異源間充質分化的化生癌(如軟骨樣、橫紋肌樣或骨性)以及混合型化生性癌。混合化生性乳腺癌是一種罕見的乳腺惡性腫瘤病理類型,有研究[3]認為,磁共振成像是診斷MBC最有效的影像學檢查方法,影像學結合免疫組化可為MBC患者的診斷、臨床治療及預后提供指導。
目前對于MBC的最佳治療方法尚無定論,因其發病率低,目前臨床上缺乏對應的治療指南,一般認為治療方法應參照浸潤性乳腺癌的臨床治療。有研究發現[4-5],MBC絕大多數為三陰性乳腺癌,ER、PR和HER-2常為陰性或陽性率低。MBC臨床特點常不典型,國內學者[6]研究發現,MBC細針穿刺細胞學易遺漏其他成分而誤診為浸潤性乳腺癌,混合性化生癌細胞組成復雜,粗針穿刺也有一定的誤診率。化療對MBC是否有效存在爭議 [7-8]。國外學者[9]研究認為,新輔助內分泌治療對于MBC效果欠佳,結論與本病例的一致。混合化生性乳腺癌具有進展快、對化療常不敏感、穿刺難以確診的特點[10],因此手術治療是治療MBC的首選治療方式。有研究認為[11],保乳手術與乳房單純切除患者的無病生存期、局部區域復發和總生存無統計學差異;也有學者[12-13]認為,對于早期MBC,保乳手術+局部放療比乳房單純切除有更好的腫瘤特異生存期。 因此符合保乳手術指征的早期MBC,盡早行保乳手術治療+局部放療可能是更佳的治療方案。本例患者至局部晚期腫瘤破潰時方接受正規治療,這也提示仍有部分患者對乳腺癌這一疾病缺乏認識,對手術治療的有效性與必要性缺乏了解。提示醫務工作者應加強科普、宣教工作,使更多患者得以“早發現、早治療”,以達到減少患者痛苦、取得更好預后的效果。
對于晚期需要行乳房切除的患者,動脈栓塞是一種成熟可靠的介入手術方式。其常用于咯血、產后出血、多種晚期惡性腫瘤等疾病的治療。乳腺癌介入治療主要用于晚期局部進展期乳腺癌的術前治療。2021年陳塵等[14]報道動脈栓塞治療10例局部晚期乳腺癌伴皮膚破潰患者,對于短期控制感染癥狀、緩解出血和減少滲出收到了很好的效果。本例患者系復雜局部晚期乳腺癌,病灶局部皮膚潰破后大量出血,基礎條件差,伴貧血、感染,經動脈栓塞后出血量明顯減少,為手術治療創造了條件,且患者術后恢復良好,提示對于晚期復雜化生性乳腺癌伴皮膚破潰出血患者,動脈栓塞聯合手術治療不失為一種有效的治療選擇。
重要聲明
利益沖突聲明:本研究中的全體作者閱讀并理解了 《中國普外基礎與臨床雜志》的政策聲明,所有作者與第三方無任何利益關系或潛在利益關系
作者貢獻聲明:胥浩負責收集資料、總體構思和撰寫文章;周月和任晴玉負責倫理等文件的審批;于芳和范子義進行文獻檢索、篩選;曹憲姣進行質量評估;賀青卿和王剛負責監督指導和審核。所有作者都對最終文本進行了更正和校對并認可終稿。
倫理聲明:本研究通過了解放軍聯勤保障部隊第九六〇醫院倫理委員會的審批,批文編號:(2024)科研倫理審第(112)號。