我國乳腺癌5年生存率雖然在不斷提升,但與美國等西方發達國家相比仍存在較大差距,總體防治形勢依然嚴峻[1]。目前,已有研究[2-4]表明,并非所有乳腺癌患者都需要進行腋窩淋巴結清掃。降級治療在早期乳腺癌的治療領域正日益受到關注,是局部區域治療的一種新趨勢,通過豁免前哨淋巴結(sentinel lymph node,SLN)活檢(SLN biopsy,SLNB)、減少腋窩淋巴結清掃(axillary lymph node dissection,ALND)、豁免放療等方式來治療早期乳腺癌[5]。探尋SLN受累的非侵入性預測因子,可避免轉移風險低的患者進行SLNB,從而減少手術創傷以及術后并發癥。目前預測早期乳腺癌SLN轉移的數據有限,在臨床實際工作中暫無可靠的評估工具。本研究對西南醫科大學附屬醫院收治的臨床分期為N0且行SLNB的早期乳腺癌患者的臨床病理資料進行分析,探討SLN轉移的危險因素,并建立SLN狀態預測模型,評估它對早期乳腺癌患者SLN轉移的預測價值,為臨床醫生進行腋窩手術的決策提供參考。
1 資料與方法
1.1 一般資料
回顧性收集2020年9月至2023年12月期間于西南醫科大學附屬醫院就診且行SLNB的早期浸潤性乳腺癌患者的臨床病理資料。納入標準:① 粗針穿刺病理學檢查確診為浸潤性乳腺癌且經術后病理確認;② 術前影像學檢查及查體均未見異常腋窩淋巴結,或術前影像學檢查結合查體提示可疑陽性而行腋窩淋巴結細針穿刺為陰性;③ 臨床分期為cT1-2N0M0;④ 臨床病理資料完整;⑤ 接受全乳切除術或保乳術+SLNB。排除標準:① 炎性乳腺癌;② 已接受新輔助治療;③ 妊娠或哺乳期乳腺癌;④ 有腋窩手術史或放療史;⑤ 術中未找到顯影或藍染SLN。
1.2 方法
完善術前準備,排除手術絕對禁忌證,SLNB采用亞甲藍聯合吲哚菁綠雙示蹤法。在靜吸復合麻醉下,用5 mL注射器向乳暈區皮膚周圍皮下注射1%的亞甲藍注射液約2 mL,注射后按摩1 min;然后常規消毒鋪巾后于乳暈區進針推注吲哚菁綠0.2~0.3 mL。按照術前多學科協作團隊討論所制定手術切口切開皮膚、皮下組織,于脂肪層內解剖淋巴管,術中使用熒光顯像儀定位熒光標記的淋巴管,沿顯影、藍染淋巴管查找顯影并藍染淋巴結即為SLN,完整取出標本送術中冰凍病理學檢查SLN是否有轉移,術后乳腺癌組織標本采用石蠟切片檢測雌激素受體(estrogen receptor,ER)、孕激素受體(progesterone receptor,PR)、人表皮生長因子受體2(human epidermal growth factor receptor 2,HER-2)、細胞增殖抗原Ki-67及SLN轉移狀況。
1.3 資料收集及部分指標判斷標準
1.3.1 資料
包括患者的年齡、腫瘤位置、腫瘤距乳頭距離、月經狀況、手術方式、腫瘤最大徑、組織學類型、組織學分級、ER狀態、PR狀態、HER-2狀態、Ki-67值、分子分型、SLN數量及狀態、脈管侵犯情況。
1.3.2 判斷標準
① 腫瘤位置和腫瘤距乳頭距離根據術前影像學檢查結合專科查體確定;② 手術方式由患者是否符合保乳指征、有無保乳意愿等綜合因素決定;③ 腫瘤最大徑根據術后病理檢查實際測量結果確定;④ 組織學類型參照《WHO乳腺腫瘤分類》[6];⑤ 組織學分級參照“Nottingham分級系統”[7];⑥ ER和PR狀態參考2020版ASCO/CAP指南[8]進行判讀,HER-2檢測參考《人表皮生長因子受體2陽性乳腺癌臨床診療專家共識(2021版)》[9],Ki-67值的檢測參考《2021年乳腺癌Ki-67國際工作組評估指南》[10];⑦ 分子分型、絕經與否參考《中國臨床腫瘤學會(CSCO)乳腺癌診療指南2024》[11]進行定義;⑧ SLN狀態通過術中冰凍病理聯合術后石蠟病理進行判定。
1.4 統計學方法
采用SPSS 27.0統計軟件對數據進行統計學分析。將計量資料轉化為計數資料,單因素分析影響SLN轉移相關因素,采用卡方檢驗以及Fisher精確檢驗;將單因素分析結果有統計學意義并結合有臨床意義的指標納入進一步進行多因素logistic回歸分析并建立預測模型;同時運用GraphPad Prim 9.0軟件繪制采用受試者操作特征(receiver operating characteristic,ROC)曲線并計算ROC曲線下面積(area under ROC curve,AUC)評估預測模型區分SLN發生轉移的能力。檢驗水準α=0.05。
2 結果
本研究共納入了符合入組條件的351例患者,年齡28~82歲、中位年齡為52歲。接受保乳術166例,接受單乳切除術185例。有136例患者SLN轉移,其發生率為38.7%。
2.1 影響早期乳腺癌患者SLN狀態的單因素和多因素分析結果
結果見表1。從表1可見,腫瘤最大徑、ER狀態、Ki-67值和脈管侵犯與早期乳腺癌患者的SLN狀態有關(P<0.05),而未發現其他因素與此有關(P>0.05);進一步對與SLN狀態有關的因素進行多因素二元logistical回歸分析發現(表2),腫瘤最大徑>2.5 cm、ER狀態陽性、Ki-67 >20%及有脈管侵犯患者的SLN陽性概率更大[腫瘤最大徑:OR(95%CI)=1.897(1.186,3.034),P=0.008;ER狀態陽性:OR(95%CI)=2.721(1.491,4.967),P=0.001;Ki-67:OR(95%CI)=1.825(1.125,2.960),P=0.015;有脈管侵犯:OR(95%CI)=2.858(1.641,4.976),P<0.001]患者的SLN陽性概率更大。
2.2 影響早期乳腺癌患者SLN轉移的風險因素單獨或聯合使用區分SLN轉移的價值
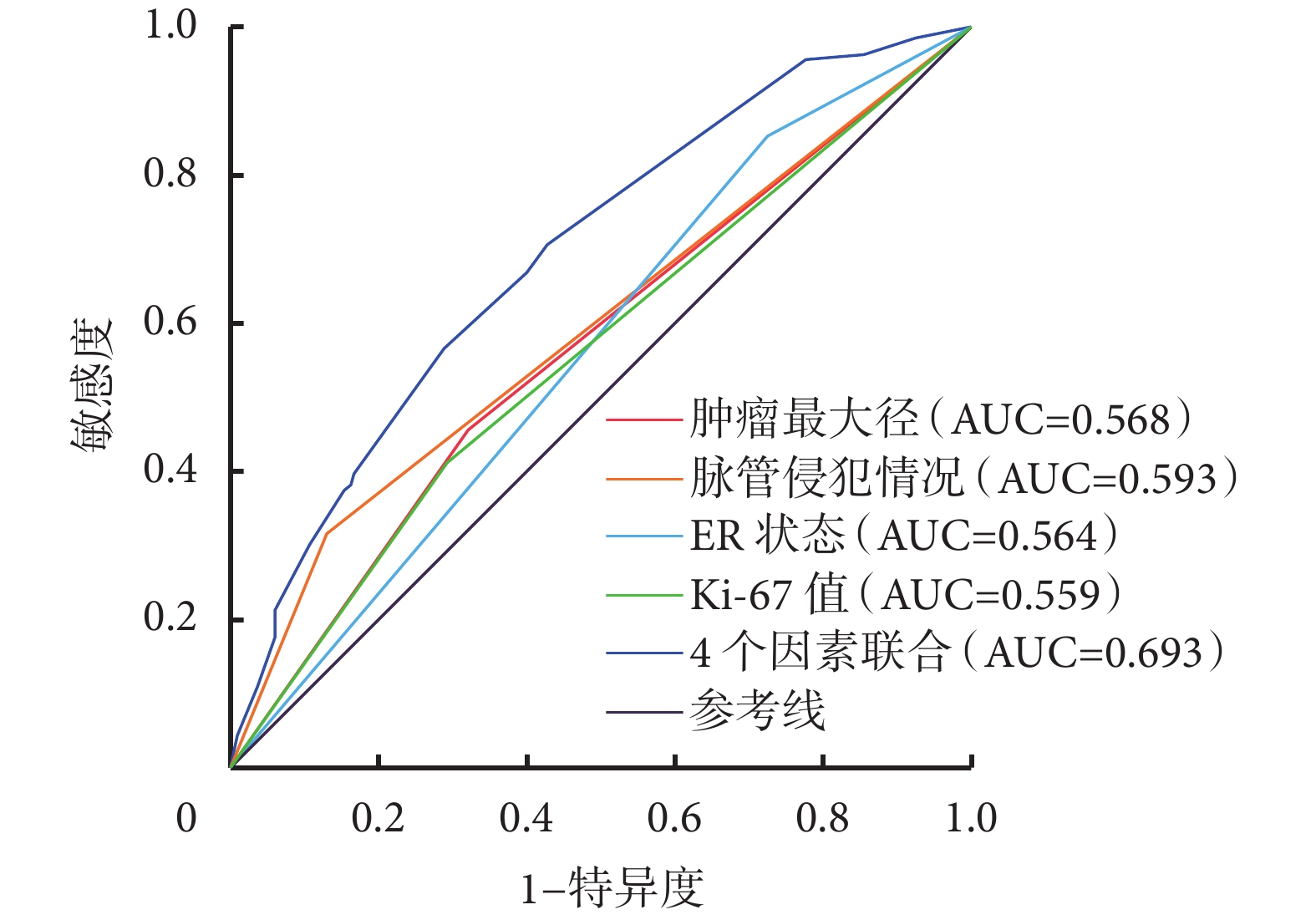
繪制4個風險因素及4個風險因素聯合的ROC曲線見圖1。腫瘤最大徑、ER狀態、Ki-67值、脈管侵犯情況以及4個因素聯合預測的AUC值(95%CI)分別為0.568(0.506,0.629)、0.564(0.503,0.624)、0.559(0.497,0.622)、0.593(0.531,0.655)及0.693(0.637,0.749),4個因素聯合預測的敏感度和特異度分別為70.59%、57.21%。
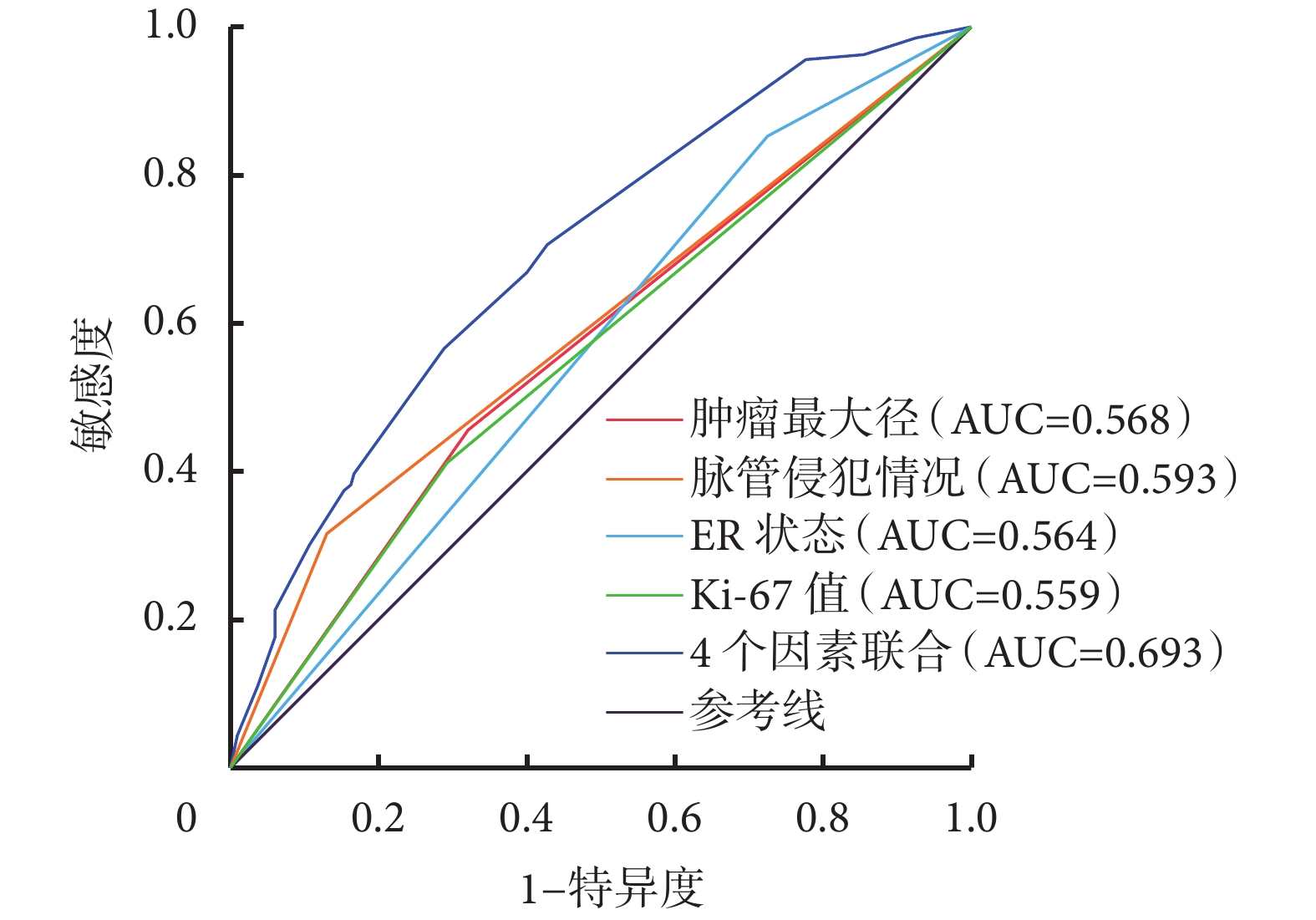 圖1
示4個風險因素及4個風險因素聯合區分SLN轉移的ROC曲線
圖1
示4個風險因素及4個風險因素聯合區分SLN轉移的ROC曲線
3 討論
SLNB是一種評估乳腺癌患者腋窩淋巴結狀態的微創技術,可以為患者提供與傳統ALND相同的結果[2-4],同時能夠降低手術的創傷以及淋巴水腫、感覺神經病變等并發癥的發生率[12-13]。然而對于早期乳腺癌患者接受SLNB與豁免SLNB相比并未明顯提高生存優勢[14-16],并且豁免SLNB可進一步減少術后疼痛、手臂腫脹、活動能力受損等并發癥,進一步改善患者生存質量[17-18]。目前輔助治療的建議越來越多地基于原發腫瘤的生物學特性,而不是來自淋巴結狀態的預后信息[19]。SOUND試驗[20]結果提示,對于腫瘤負荷較小以及腋窩淋巴結超聲檢查陰性的早期乳腺癌患者豁免SLNB獲益并不亞于接受SLNB患者。美國臨床腫瘤學會(American Society of Clinical Oncology,ASCO)指南的“明智選擇”聲明建議,輔助治療計劃明確且不包括在內分泌治療基礎上增加化療時,年齡≥70歲的早期乳腺癌(HR陽性且HER2陰性)患者可豁免SLNB[21]。但是僅有約25%的老年女性乳腺癌患者符合該標準[22-23]。
本研究結果顯示,在早期乳腺癌患者中,腫瘤最大徑、ER狀態、Ki-67值以及脈管侵犯情況與SLN是否發生轉移相關,同時多因素logistical回歸分析結果進一步提示這4個因素為SLN發生轉移的危險因素。分析原因:① 腫瘤最大徑:在腫瘤生長和擴散過程中,具有刺激細胞遷移和增殖功能的血管內皮生長因子-D[24-25]的活性會被過度激活,通過誘導腫瘤血管和淋巴管生成促進腫瘤細胞增殖和遷移,最大徑較大的腫瘤可能伴有更多的血管內皮生長因子-D表達,因而增加SLN轉移的可能性[26]。② ER狀態:雌激素在激素依賴性乳腺癌中的作用主要是由ERα介導[27]。ERα是一種調節細胞周期、增殖和凋亡相關基因表達的轉錄因子,對于激素依賴性乳腺癌,ERα和雌激素的結合可激活RAS/MAPK或PI3K/AKT/mTOR信號通路,誘導腫瘤細胞增殖,促進其發生SLN轉移[28-29]。③ Ki-67值:Ki-67是細胞周期除G0期外所有階段均表達的核標志物,其表達水平常用來評估腫瘤細胞的增殖活性[30]。高Ki-67值意味著腫瘤細胞具有更強的分裂和增殖能力,與腫瘤的高侵襲性密切相關,可能更易發生SLN轉移[10, 31]。④ 脈管侵犯情況:淋巴血管侵犯是指腫瘤細胞在原發部位發展,侵入淋巴或血管系統的病理表現,提示癌細胞具有較強的血管生成能力和免疫逃逸能力,根據侵襲-轉移級聯理論,通常被視為癌細胞轉移的關鍵早期事件[32]。淋巴血管侵犯反映乳房惡性腫瘤存在較高的轉移風險,進一步增加SLN陽性可能[33-34]。但是Hermansyah等[35]研究顯示,激素受體狀態與SLN轉移具有臨床意義,但無顯著相關性。Thangarajah等[36]在評估示蹤劑的放射性是否可以預測SLN轉移的同時,研究了其與Ki-67值的潛在關聯,結果顯示術前Ki-67值與SLN轉移發生率無相關性。與本研究結果相反,這些差異的存在可能是由于上述研究的樣本量相對較少。本研究納入足夠量的樣本,較全面地分析SLN轉移的危險因素,通過多因素Logistic回歸分析,我們進一步構建了預測模型,并繪制出ROC曲線來評估該模型的預測精度。結果顯示,該預測模型的預測效能未達最佳標準,數據潛在的錯誤記錄或不一致性可能是導致該結果的重要原因。
本研究為評估患者SLN轉移風險提供了一定的參考,為個體化腋窩手術治療提供了更全面的策略。本研究作為回顧性研究,較難確定因果關系,只能提出假設,構建的模型未進行臨床驗證,外部適應性尚未明確。可通過多中心合作,增加樣本量和數據的多樣性,以提高研究的普遍性,期待更大樣本量的前瞻性研究進一步驗證,希望未來臨床研究實踐取得一致性結果。
重要聲明
利益沖突聲明:本文全體作者閱讀并理解了《中國普外基礎與臨床雜志》的政策聲明,我們沒有相互競爭的利益。
作者貢獻聲明:段志財負責文章的選題、數據分析和撰寫;陳建哲、熊潔和呂興負責文章數據的收集和整理;左懷全負責文章的審閱及指導。
倫理聲明:本研究通過了西南醫科大學附屬醫院臨床試驗倫理委員會審批(批文編號:KY2024378)。
我國乳腺癌5年生存率雖然在不斷提升,但與美國等西方發達國家相比仍存在較大差距,總體防治形勢依然嚴峻[1]。目前,已有研究[2-4]表明,并非所有乳腺癌患者都需要進行腋窩淋巴結清掃。降級治療在早期乳腺癌的治療領域正日益受到關注,是局部區域治療的一種新趨勢,通過豁免前哨淋巴結(sentinel lymph node,SLN)活檢(SLN biopsy,SLNB)、減少腋窩淋巴結清掃(axillary lymph node dissection,ALND)、豁免放療等方式來治療早期乳腺癌[5]。探尋SLN受累的非侵入性預測因子,可避免轉移風險低的患者進行SLNB,從而減少手術創傷以及術后并發癥。目前預測早期乳腺癌SLN轉移的數據有限,在臨床實際工作中暫無可靠的評估工具。本研究對西南醫科大學附屬醫院收治的臨床分期為N0且行SLNB的早期乳腺癌患者的臨床病理資料進行分析,探討SLN轉移的危險因素,并建立SLN狀態預測模型,評估它對早期乳腺癌患者SLN轉移的預測價值,為臨床醫生進行腋窩手術的決策提供參考。
1 資料與方法
1.1 一般資料
回顧性收集2020年9月至2023年12月期間于西南醫科大學附屬醫院就診且行SLNB的早期浸潤性乳腺癌患者的臨床病理資料。納入標準:① 粗針穿刺病理學檢查確診為浸潤性乳腺癌且經術后病理確認;② 術前影像學檢查及查體均未見異常腋窩淋巴結,或術前影像學檢查結合查體提示可疑陽性而行腋窩淋巴結細針穿刺為陰性;③ 臨床分期為cT1-2N0M0;④ 臨床病理資料完整;⑤ 接受全乳切除術或保乳術+SLNB。排除標準:① 炎性乳腺癌;② 已接受新輔助治療;③ 妊娠或哺乳期乳腺癌;④ 有腋窩手術史或放療史;⑤ 術中未找到顯影或藍染SLN。
1.2 方法
完善術前準備,排除手術絕對禁忌證,SLNB采用亞甲藍聯合吲哚菁綠雙示蹤法。在靜吸復合麻醉下,用5 mL注射器向乳暈區皮膚周圍皮下注射1%的亞甲藍注射液約2 mL,注射后按摩1 min;然后常規消毒鋪巾后于乳暈區進針推注吲哚菁綠0.2~0.3 mL。按照術前多學科協作團隊討論所制定手術切口切開皮膚、皮下組織,于脂肪層內解剖淋巴管,術中使用熒光顯像儀定位熒光標記的淋巴管,沿顯影、藍染淋巴管查找顯影并藍染淋巴結即為SLN,完整取出標本送術中冰凍病理學檢查SLN是否有轉移,術后乳腺癌組織標本采用石蠟切片檢測雌激素受體(estrogen receptor,ER)、孕激素受體(progesterone receptor,PR)、人表皮生長因子受體2(human epidermal growth factor receptor 2,HER-2)、細胞增殖抗原Ki-67及SLN轉移狀況。
1.3 資料收集及部分指標判斷標準
1.3.1 資料
包括患者的年齡、腫瘤位置、腫瘤距乳頭距離、月經狀況、手術方式、腫瘤最大徑、組織學類型、組織學分級、ER狀態、PR狀態、HER-2狀態、Ki-67值、分子分型、SLN數量及狀態、脈管侵犯情況。
1.3.2 判斷標準
① 腫瘤位置和腫瘤距乳頭距離根據術前影像學檢查結合專科查體確定;② 手術方式由患者是否符合保乳指征、有無保乳意愿等綜合因素決定;③ 腫瘤最大徑根據術后病理檢查實際測量結果確定;④ 組織學類型參照《WHO乳腺腫瘤分類》[6];⑤ 組織學分級參照“Nottingham分級系統”[7];⑥ ER和PR狀態參考2020版ASCO/CAP指南[8]進行判讀,HER-2檢測參考《人表皮生長因子受體2陽性乳腺癌臨床診療專家共識(2021版)》[9],Ki-67值的檢測參考《2021年乳腺癌Ki-67國際工作組評估指南》[10];⑦ 分子分型、絕經與否參考《中國臨床腫瘤學會(CSCO)乳腺癌診療指南2024》[11]進行定義;⑧ SLN狀態通過術中冰凍病理聯合術后石蠟病理進行判定。
1.4 統計學方法
采用SPSS 27.0統計軟件對數據進行統計學分析。將計量資料轉化為計數資料,單因素分析影響SLN轉移相關因素,采用卡方檢驗以及Fisher精確檢驗;將單因素分析結果有統計學意義并結合有臨床意義的指標納入進一步進行多因素logistic回歸分析并建立預測模型;同時運用GraphPad Prim 9.0軟件繪制采用受試者操作特征(receiver operating characteristic,ROC)曲線并計算ROC曲線下面積(area under ROC curve,AUC)評估預測模型區分SLN發生轉移的能力。檢驗水準α=0.05。
2 結果
本研究共納入了符合入組條件的351例患者,年齡28~82歲、中位年齡為52歲。接受保乳術166例,接受單乳切除術185例。有136例患者SLN轉移,其發生率為38.7%。
2.1 影響早期乳腺癌患者SLN狀態的單因素和多因素分析結果
結果見表1。從表1可見,腫瘤最大徑、ER狀態、Ki-67值和脈管侵犯與早期乳腺癌患者的SLN狀態有關(P<0.05),而未發現其他因素與此有關(P>0.05);進一步對與SLN狀態有關的因素進行多因素二元logistical回歸分析發現(表2),腫瘤最大徑>2.5 cm、ER狀態陽性、Ki-67 >20%及有脈管侵犯患者的SLN陽性概率更大[腫瘤最大徑:OR(95%CI)=1.897(1.186,3.034),P=0.008;ER狀態陽性:OR(95%CI)=2.721(1.491,4.967),P=0.001;Ki-67:OR(95%CI)=1.825(1.125,2.960),P=0.015;有脈管侵犯:OR(95%CI)=2.858(1.641,4.976),P<0.001]患者的SLN陽性概率更大。
2.2 影響早期乳腺癌患者SLN轉移的風險因素單獨或聯合使用區分SLN轉移的價值
繪制4個風險因素及4個風險因素聯合的ROC曲線見圖1。腫瘤最大徑、ER狀態、Ki-67值、脈管侵犯情況以及4個因素聯合預測的AUC值(95%CI)分別為0.568(0.506,0.629)、0.564(0.503,0.624)、0.559(0.497,0.622)、0.593(0.531,0.655)及0.693(0.637,0.749),4個因素聯合預測的敏感度和特異度分別為70.59%、57.21%。
 圖1
示4個風險因素及4個風險因素聯合區分SLN轉移的ROC曲線
圖1
示4個風險因素及4個風險因素聯合區分SLN轉移的ROC曲線
3 討論
SLNB是一種評估乳腺癌患者腋窩淋巴結狀態的微創技術,可以為患者提供與傳統ALND相同的結果[2-4],同時能夠降低手術的創傷以及淋巴水腫、感覺神經病變等并發癥的發生率[12-13]。然而對于早期乳腺癌患者接受SLNB與豁免SLNB相比并未明顯提高生存優勢[14-16],并且豁免SLNB可進一步減少術后疼痛、手臂腫脹、活動能力受損等并發癥,進一步改善患者生存質量[17-18]。目前輔助治療的建議越來越多地基于原發腫瘤的生物學特性,而不是來自淋巴結狀態的預后信息[19]。SOUND試驗[20]結果提示,對于腫瘤負荷較小以及腋窩淋巴結超聲檢查陰性的早期乳腺癌患者豁免SLNB獲益并不亞于接受SLNB患者。美國臨床腫瘤學會(American Society of Clinical Oncology,ASCO)指南的“明智選擇”聲明建議,輔助治療計劃明確且不包括在內分泌治療基礎上增加化療時,年齡≥70歲的早期乳腺癌(HR陽性且HER2陰性)患者可豁免SLNB[21]。但是僅有約25%的老年女性乳腺癌患者符合該標準[22-23]。
本研究結果顯示,在早期乳腺癌患者中,腫瘤最大徑、ER狀態、Ki-67值以及脈管侵犯情況與SLN是否發生轉移相關,同時多因素logistical回歸分析結果進一步提示這4個因素為SLN發生轉移的危險因素。分析原因:① 腫瘤最大徑:在腫瘤生長和擴散過程中,具有刺激細胞遷移和增殖功能的血管內皮生長因子-D[24-25]的活性會被過度激活,通過誘導腫瘤血管和淋巴管生成促進腫瘤細胞增殖和遷移,最大徑較大的腫瘤可能伴有更多的血管內皮生長因子-D表達,因而增加SLN轉移的可能性[26]。② ER狀態:雌激素在激素依賴性乳腺癌中的作用主要是由ERα介導[27]。ERα是一種調節細胞周期、增殖和凋亡相關基因表達的轉錄因子,對于激素依賴性乳腺癌,ERα和雌激素的結合可激活RAS/MAPK或PI3K/AKT/mTOR信號通路,誘導腫瘤細胞增殖,促進其發生SLN轉移[28-29]。③ Ki-67值:Ki-67是細胞周期除G0期外所有階段均表達的核標志物,其表達水平常用來評估腫瘤細胞的增殖活性[30]。高Ki-67值意味著腫瘤細胞具有更強的分裂和增殖能力,與腫瘤的高侵襲性密切相關,可能更易發生SLN轉移[10, 31]。④ 脈管侵犯情況:淋巴血管侵犯是指腫瘤細胞在原發部位發展,侵入淋巴或血管系統的病理表現,提示癌細胞具有較強的血管生成能力和免疫逃逸能力,根據侵襲-轉移級聯理論,通常被視為癌細胞轉移的關鍵早期事件[32]。淋巴血管侵犯反映乳房惡性腫瘤存在較高的轉移風險,進一步增加SLN陽性可能[33-34]。但是Hermansyah等[35]研究顯示,激素受體狀態與SLN轉移具有臨床意義,但無顯著相關性。Thangarajah等[36]在評估示蹤劑的放射性是否可以預測SLN轉移的同時,研究了其與Ki-67值的潛在關聯,結果顯示術前Ki-67值與SLN轉移發生率無相關性。與本研究結果相反,這些差異的存在可能是由于上述研究的樣本量相對較少。本研究納入足夠量的樣本,較全面地分析SLN轉移的危險因素,通過多因素Logistic回歸分析,我們進一步構建了預測模型,并繪制出ROC曲線來評估該模型的預測精度。結果顯示,該預測模型的預測效能未達最佳標準,數據潛在的錯誤記錄或不一致性可能是導致該結果的重要原因。
本研究為評估患者SLN轉移風險提供了一定的參考,為個體化腋窩手術治療提供了更全面的策略。本研究作為回顧性研究,較難確定因果關系,只能提出假設,構建的模型未進行臨床驗證,外部適應性尚未明確。可通過多中心合作,增加樣本量和數據的多樣性,以提高研究的普遍性,期待更大樣本量的前瞻性研究進一步驗證,希望未來臨床研究實踐取得一致性結果。
重要聲明
利益沖突聲明:本文全體作者閱讀并理解了《中國普外基礎與臨床雜志》的政策聲明,我們沒有相互競爭的利益。
作者貢獻聲明:段志財負責文章的選題、數據分析和撰寫;陳建哲、熊潔和呂興負責文章數據的收集和整理;左懷全負責文章的審閱及指導。
倫理聲明:本研究通過了西南醫科大學附屬醫院臨床試驗倫理委員會審批(批文編號:KY2024378)。