霍奇金淋巴瘤(Hodgkin lymphoma,HL)是一種高度可治愈的、起源于生發中心的B細胞惡性腫瘤[1]。HL的發病年齡呈雙峰分布,第一個發病高峰在青少年時期,是15~19歲青少年中最常見的惡性腫瘤[2]。HL對化療高度敏感,目前對于兒童初治HL多采用危險度分層治療,結合Ann Arbor分期與臨床癥狀將患兒分為低、中、高危,在不同的危險度下有多種化療方案可供選擇[3,4]。
對于不同的化療方案的臨床治療效果,均有大型隨機對照試驗的結果進行支撐,在多項回顧性研究中,也證明了這些方案間類似的臨床結局[5-7]。HL不僅會對患者造成身體上的傷害與生命上的威脅,更重要的是,它還會對家庭和社會造成沉重的經濟負擔[8]。藥物經濟學是經濟學原理和方法在藥物治療領域中的具體應用,是可從一系列用藥方案中選擇、判斷出最優方案的有效工具[9]。目前國內外尚無針對兒童初治HL化療方案的經濟學研究,因此,本研究將從醫療衛生體系角度出發,使用成本-效果分析法對不同危險度下的化療方案進行評價,為臨床和患者方案選擇提供衛生經濟學參考。
1 資料與方法
1.1 研究角度與對象
本研究從醫療衛生體系角度出發,模擬人群為經組織病理形態及免疫組織化學確診為HL,年齡≤21歲且既往未接受過手術、化療和放療等HL治療的患兒。
1.2 用藥方案
參考2021年美國國立綜合癌癥網絡(National Comprehensive Cancer Network,NCCN)發布的兒童HL臨床實踐指南(
根據文獻報告和專家意見咨詢,輔助用藥方案如下:格拉司瓊止吐、復方磺胺甲噁唑預防卡氏肺孢子蟲肺炎、右雷佐生護心(含多柔比星方案使用)、美司鈉預防出血性膀胱炎(含環磷酰胺方案使用)[18-21]。由于研究時限較短,不良反應僅考慮中性粒細胞減少,處理方法為人粒細胞刺激因子注射液連用14天[22]。
1.3 模型結構
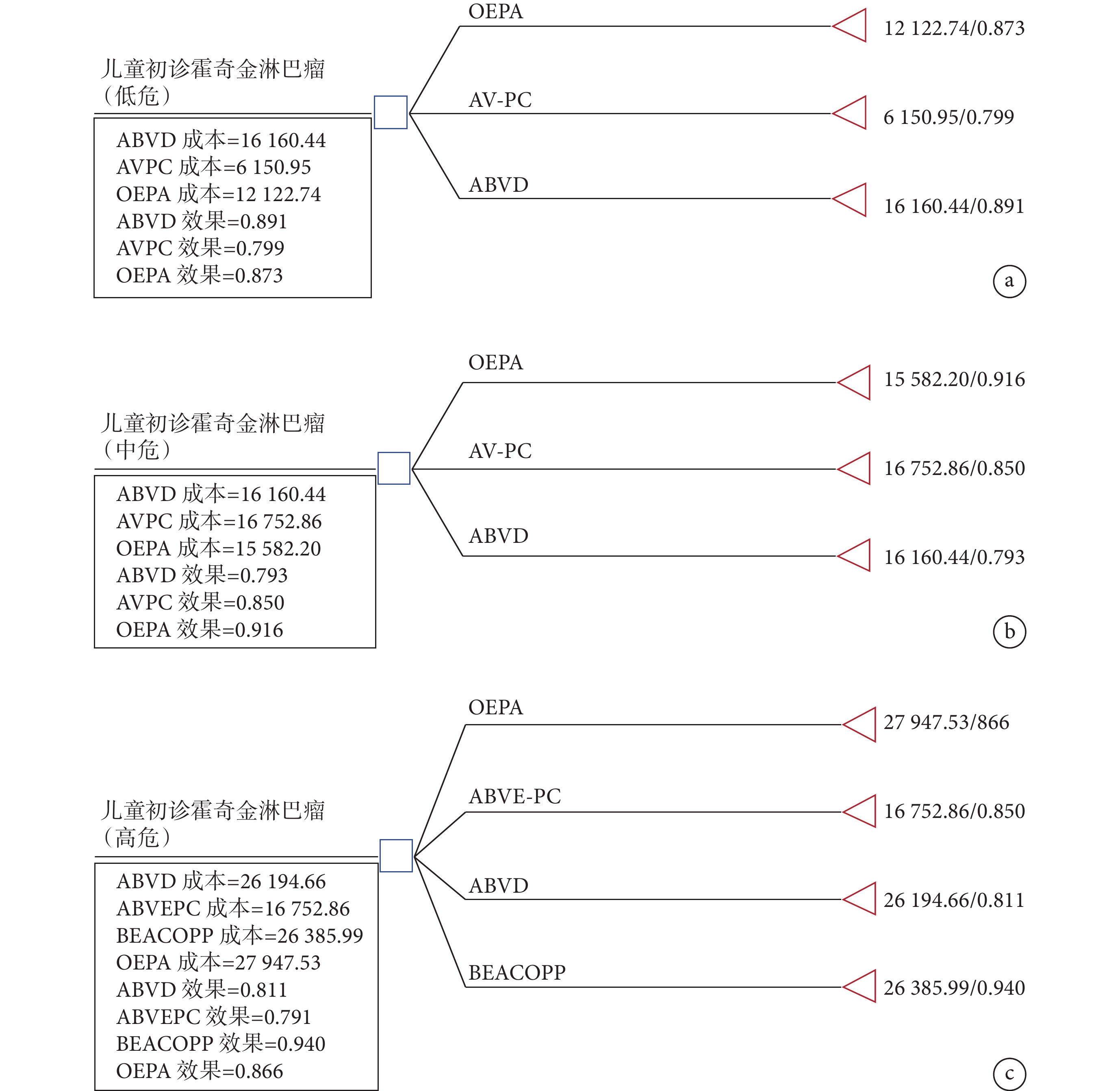
采用TreeAge Pro 2022軟件進行決策樹模型的構建,對低、中、高危兒童初診HL的化療方案進行成本-效果分析,基于文獻資料的療程確定本研究的模型跨度時間為2~4周,本研究決策樹模型如圖1所示。
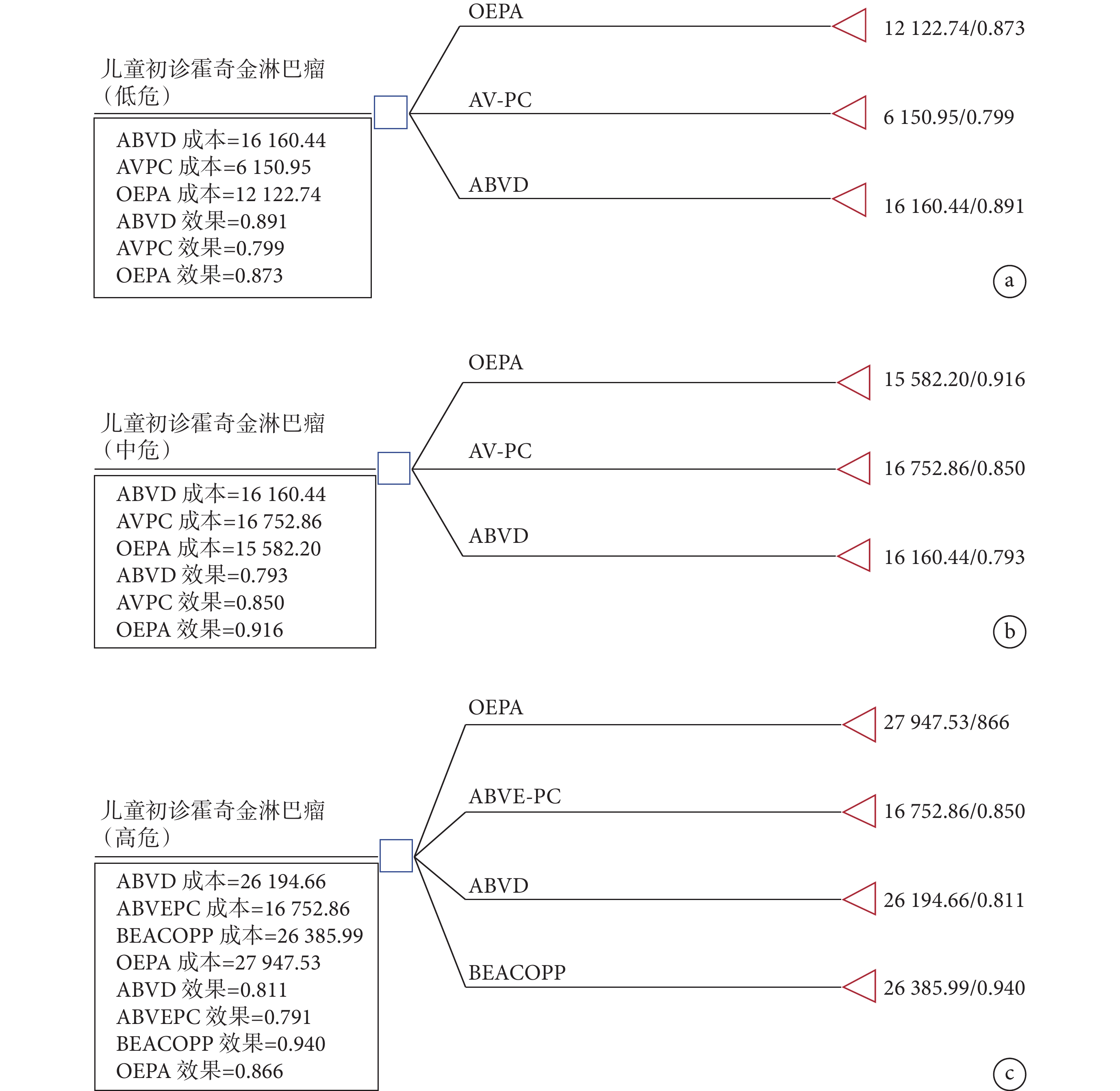 圖1
決策樹模型圖
圖1
決策樹模型圖
a:低危組;b:中危組;c:高危組。
1.4 模型參數
1.4.1 成本參數
本次研究從醫療衛生體系角度出發,因此僅考慮直接醫療成本。由于除用藥外其他所有治療方式基本相同,本著經濟學保守原則,僅納入藥品成本進行計算。藥品成本包括化療藥品成本、輔助用藥成本以及不良反應處理成本。總成本=藥品單位價格×每化療周期藥品用量×方案推薦的化療周期。
藥品單位價格來源于四川省藥械招標采購服務中心官網公布的“聯動參考價格”,取藥品價格中位數作為成本參數,按該藥品的實際規格與轉換比計算藥品單位價格,取藥品價格的最高值及最低值作為敏感性分析波動范圍。其他成本參數參考四川省某三甲婦女兒童醫院2023年收費標準。由于研究時間較短,未進行成本貼現。
1.4.2 效果參數
根據多數臨床研究報告的主要結局指標,本研究將無事件生存率(event free survival,EFS)作為經濟學評價的效果指標,無事件生存定義為從治療開始到以下任一事件的發生:任何原因導致的死亡、原有HL出現的進展或復發、第二惡性腫瘤的發生。效果參數來源于NCCN指南推薦各方案臨床試驗報告的數據。
1.5 統計分析
采用TreeAge Pro 2022建立決策樹模型并進行數據處理與分析。在成本-效果分析中,通過設置相關參數的值,使用軟件計算成本-效果比和增量成本-效果比(incremental cost effectiveness ratio,ICER)。在單因素敏感性分析中,通過改變成本和EFS的變化范圍,觀察其對結果的影響。在概率敏感性分析中,假設成本參數服從Gamma分布,成本參數服從Beta分布,對低、中、高危化療方案的成本和效果參數進行1 000次蒙特卡洛模擬,得到成本-效果可接受曲線。
2 結果
2.1 成本信息
低、中、高危化療方案的成本見表1。其中甲基芐肼和博來霉素僅有一種聯動參考價格,故藥品成本以上下10%的范圍浮動。
2.2 EFS
低、中、高危化療方案的EFS見表2。高危組ABVD方案沒有報告95%可信區間,在敏感性分析中以上下10%的范圍作為參考區間。
2.3 成本-效果分析
低、中、高危化療方案的成本-效果分析結果見表3。結果顯示,低危組中,AV-PC方案成本最低且效果最差,相較于AV-PC方案,OEPA的ICER為80 699.86元,ABVD的ICER為108 798.80元;中危組中,OEPA方案成本最低且效果最優,為絕對優勢方案;高危組中,ABVE-PC方案成本最低且效果最差,相較于ABVE-PC方案,OEPA的ICER為149 262.27元,ABVD的ICER為472 090.00元,BEACOPP的ICER為64 651.88元。
2.4 單因素敏感性分析
對低危(圖2)、中危(圖3)、高危(圖4)化療方案的成本和效果變量進行單因素敏感性分析。
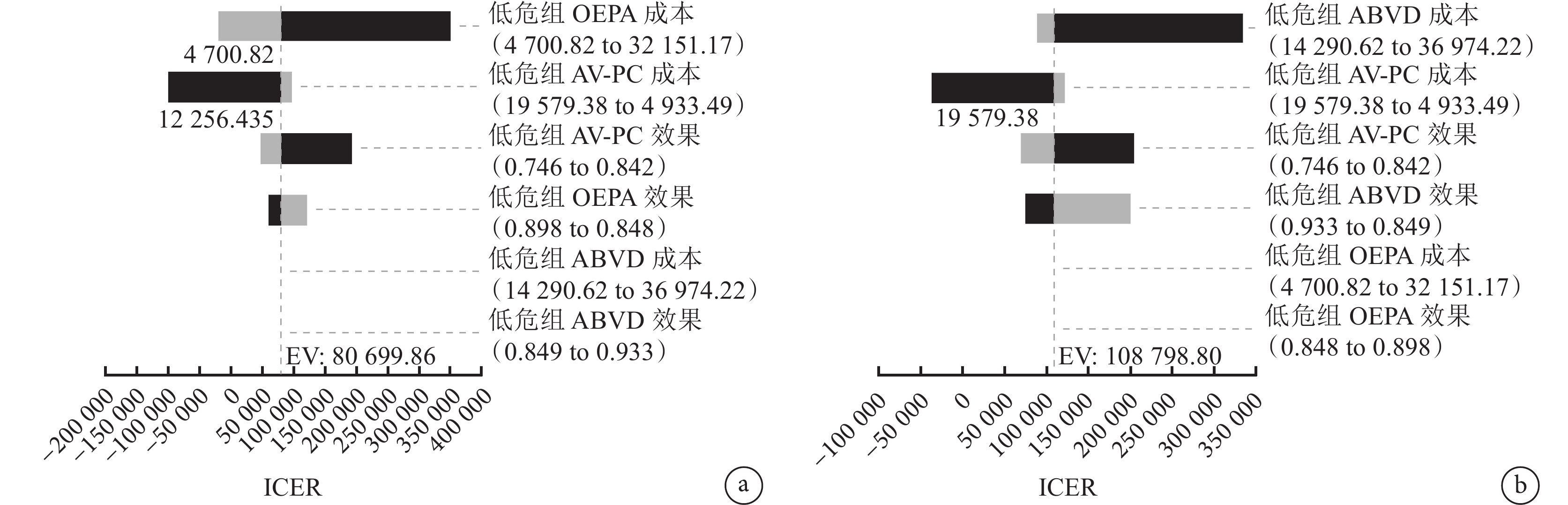
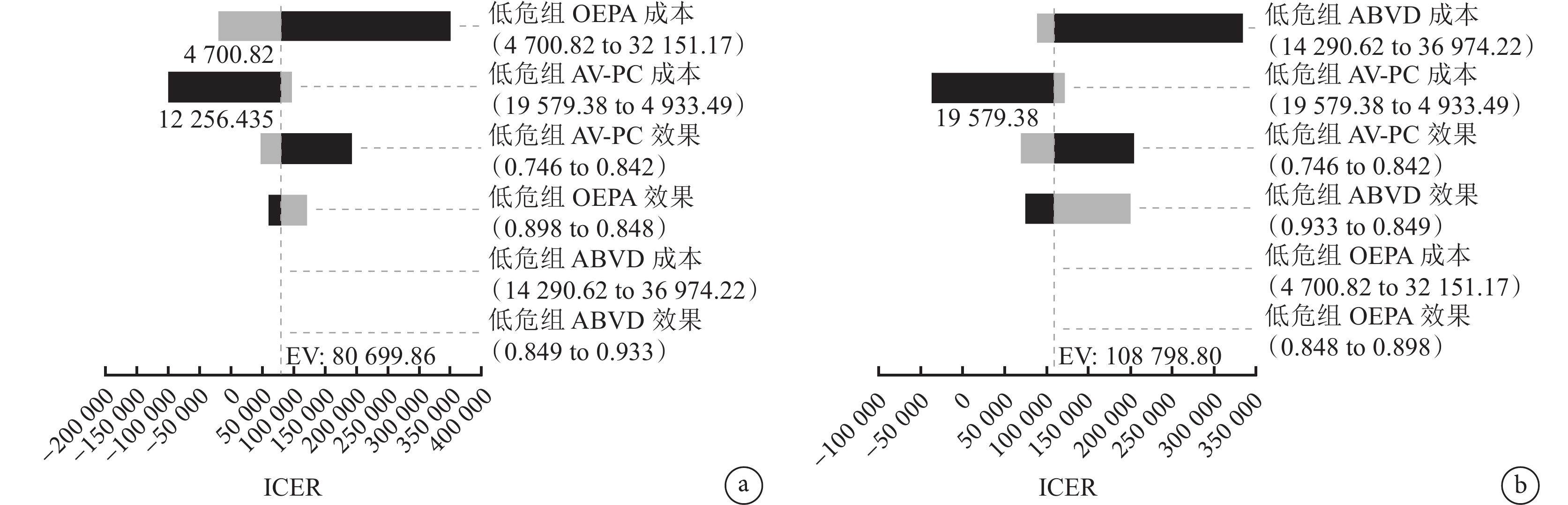 圖2
低危組單因素敏感性分析旋風圖
圖2
低危組單因素敏感性分析旋風圖
a:OEPA和AV-PC;b:ABVD和AV-PC。
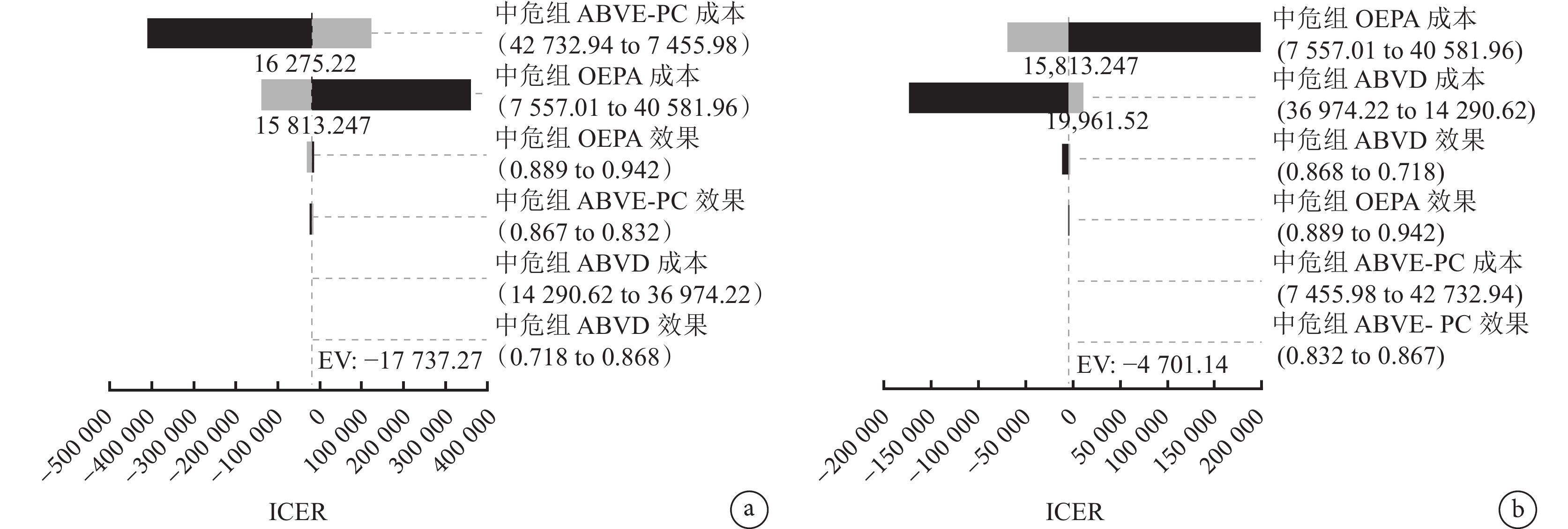
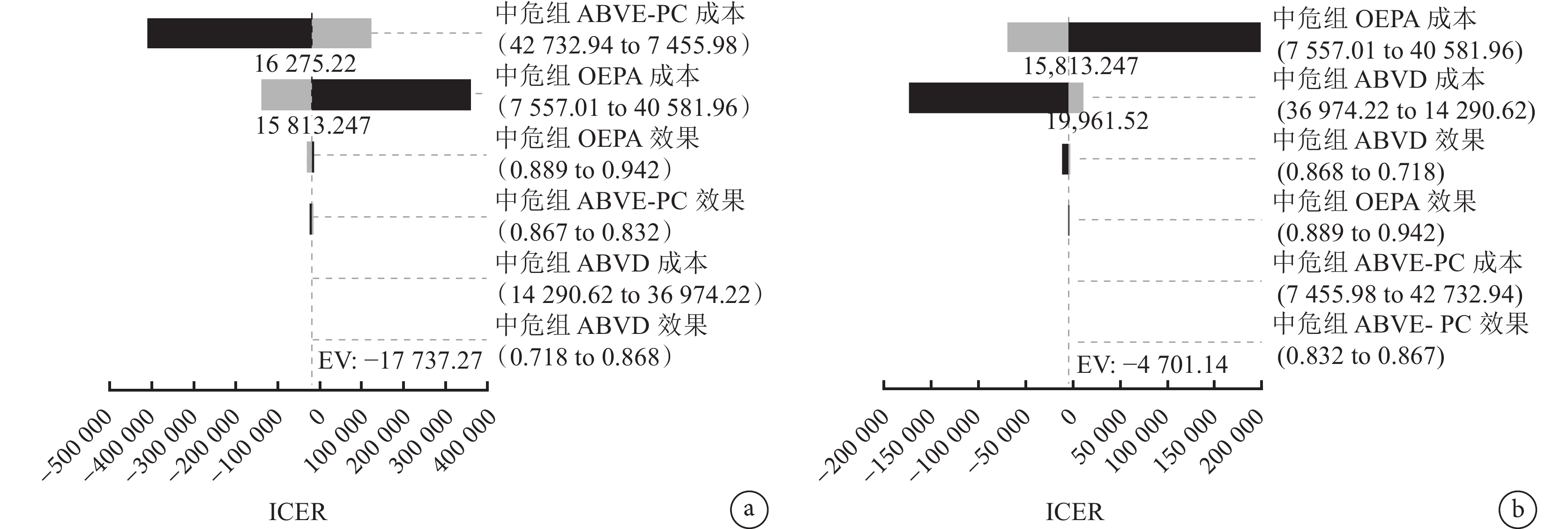 圖3
中危組單因素敏感性分析旋風圖
圖3
中危組單因素敏感性分析旋風圖
a:OEPA和ABVE-PC;b:OEPA和ABVD。
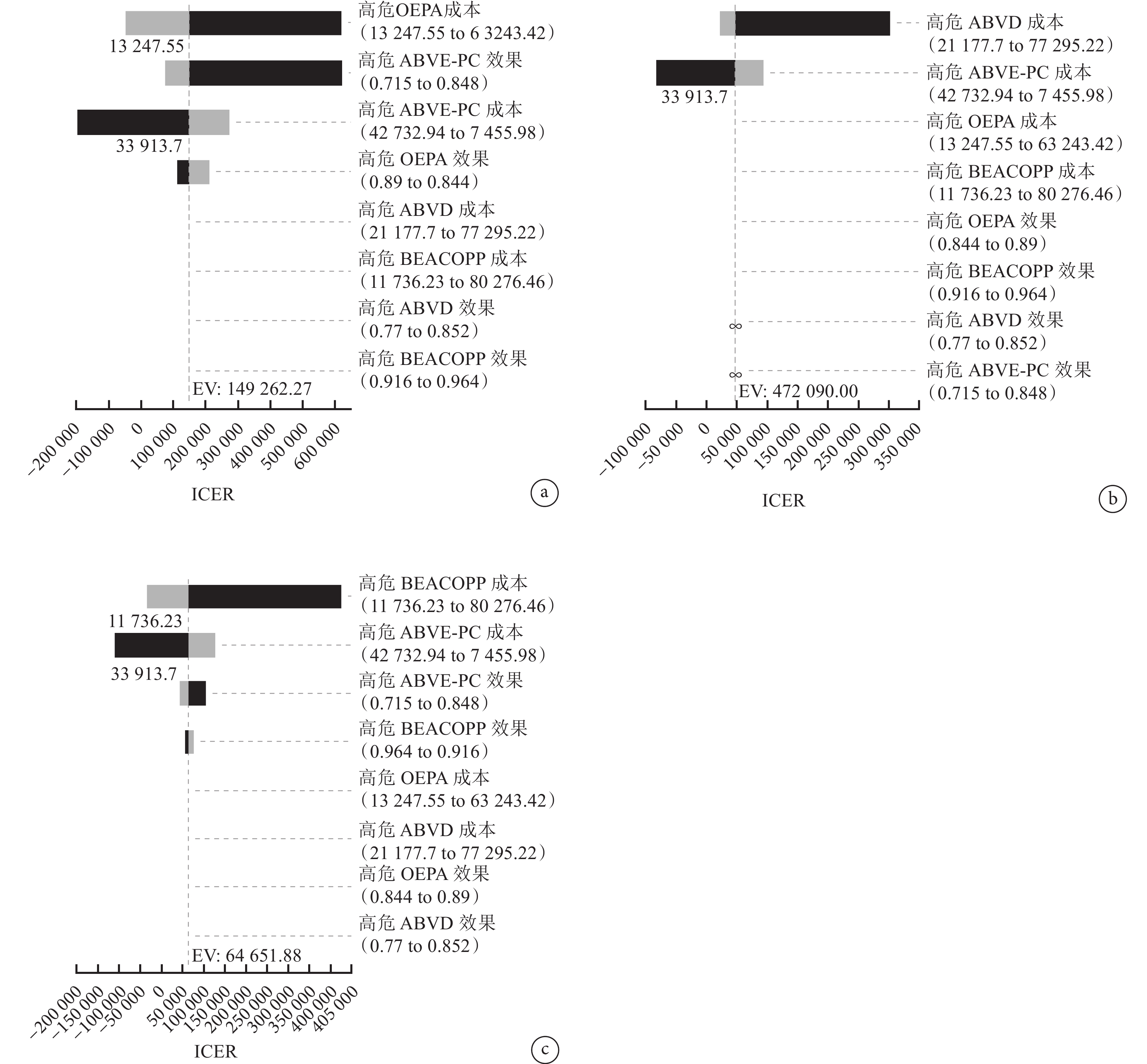
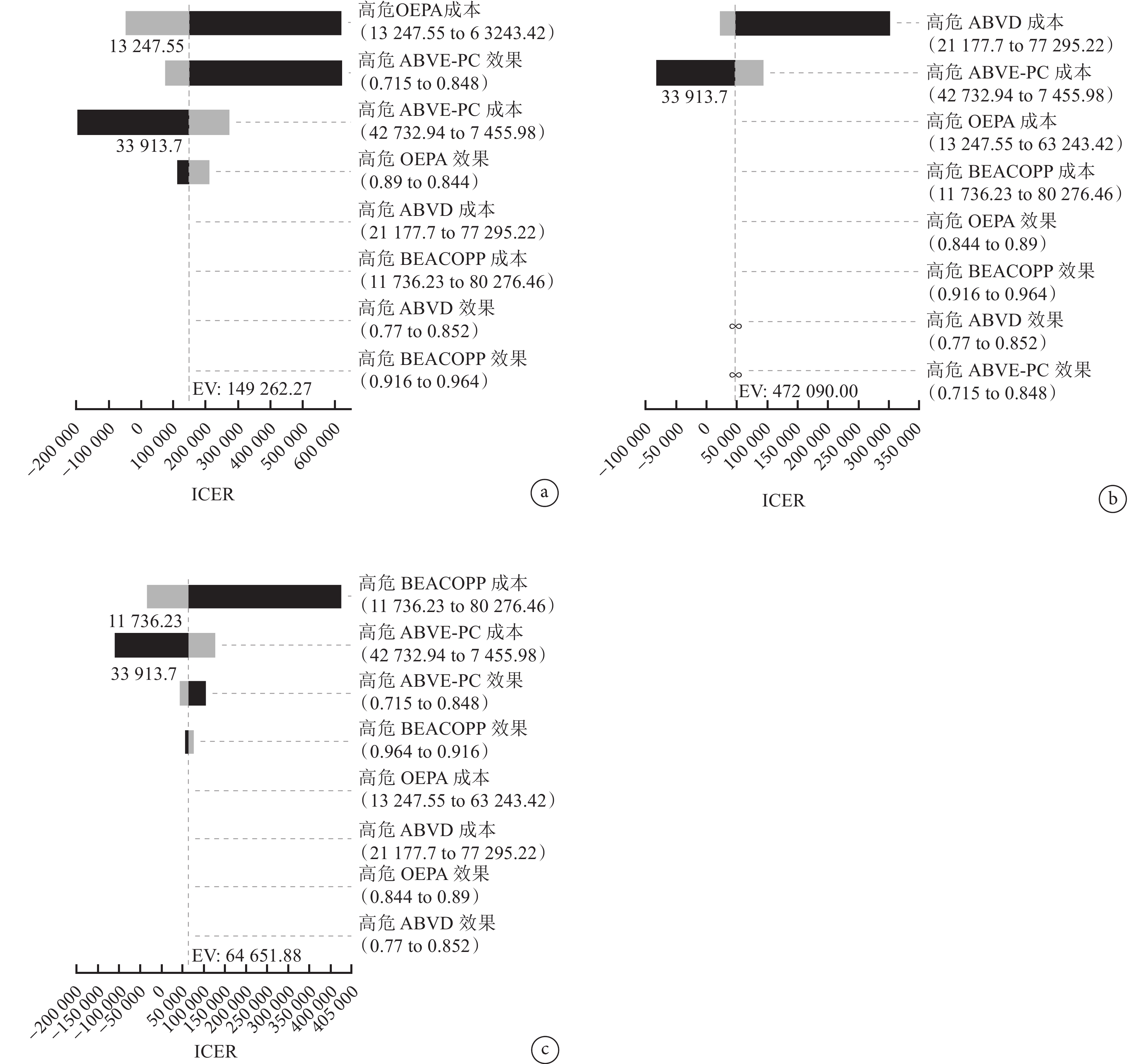 圖4
高危組單因素敏感性分析旋風圖
圖4
高危組單因素敏感性分析旋風圖
a:OEPA和ABVE-PC;b:ABVD和ABVE-PC;c:BEACOPP和ABVE-PC。
低危組中,對OEPA和AV-PC組分析結果影響最大的是OEPA的成本;對ABVD和AV-PC組分析結果影響最大的是ABVD的成本;中危組中,對OEPA和ABVE-PC組分析結果影響最大的是ABVE-PC的成本,對OEPA和ABVD組分析結果影響最大的是OEPA的成本;高危組中,對OEPA和ABVE-PC組分析結果影響最大的是OEPA的成本,對ABVD和ABVE-PC組分析結果影響最大的是ABVD的成本,對BEACOPP和ABVE-PC組分析結果影響最大的是BEACOPP的成本。大多數變量在其取值范圍內的變化不會對基礎分析結果穩健性產生影響。
2.5 概率敏感性分析
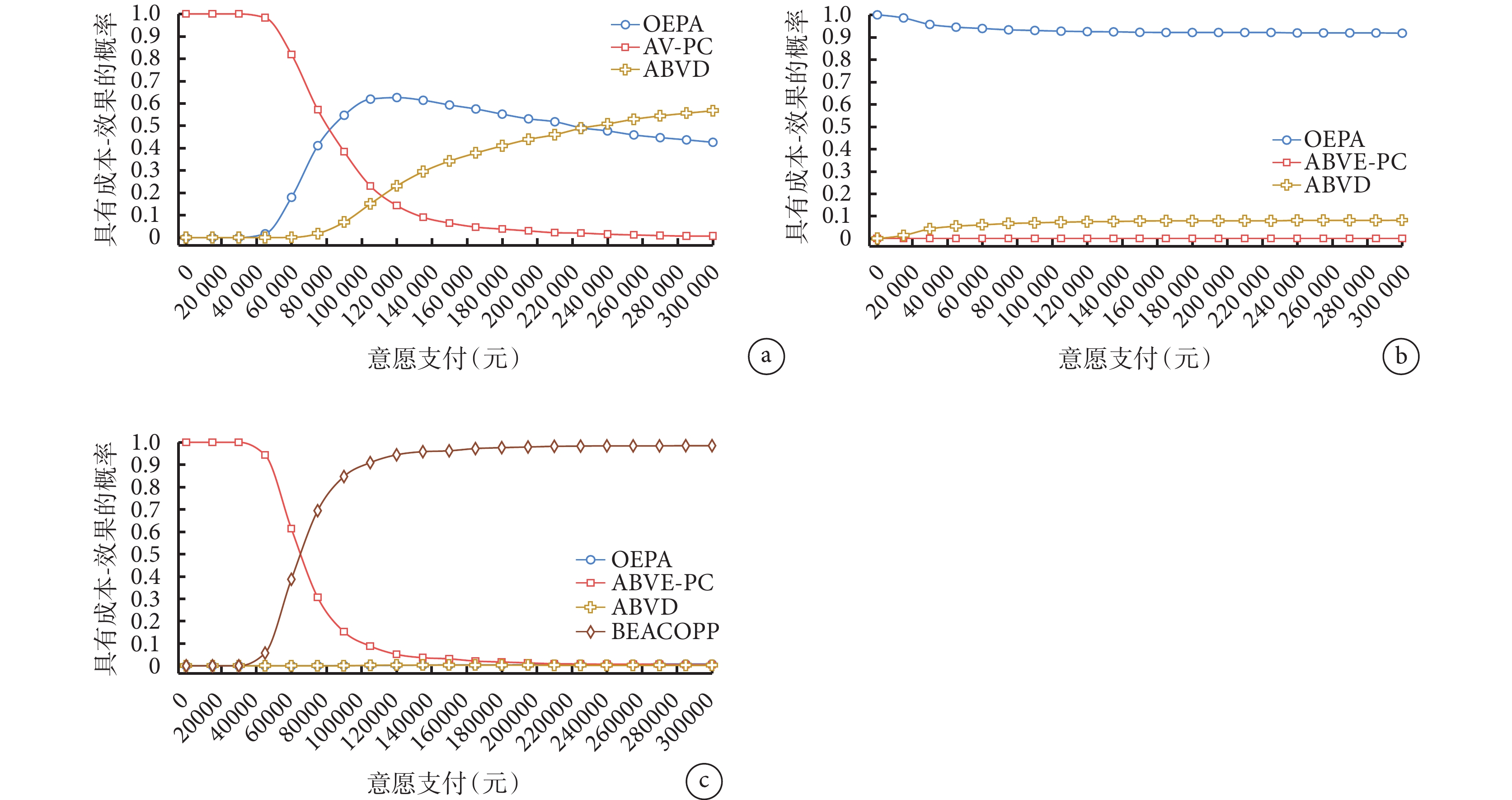
成本-效果可接受曲線如圖5所示。低危組中,當單位效果的意愿支付值(willingness to pay,WTP)小于80 800時,AV-PC為最優方案的概率最大;當WTP在80 800~214 000之間時,OEPA為最優方案的概率最大;當WTP大于214 000時,ABVD為最優方案的概率最大。中危組中,OEPA方案為最優方案的概率隨WTP的變化不大。高危組中,當單位效果的WTP小于64 650時,ABVE-PC為最優方案的概率最大;當WTP大于64 650時,BEACOPP為最優方案的概率最大,其余方案隨WTP的變化不大。
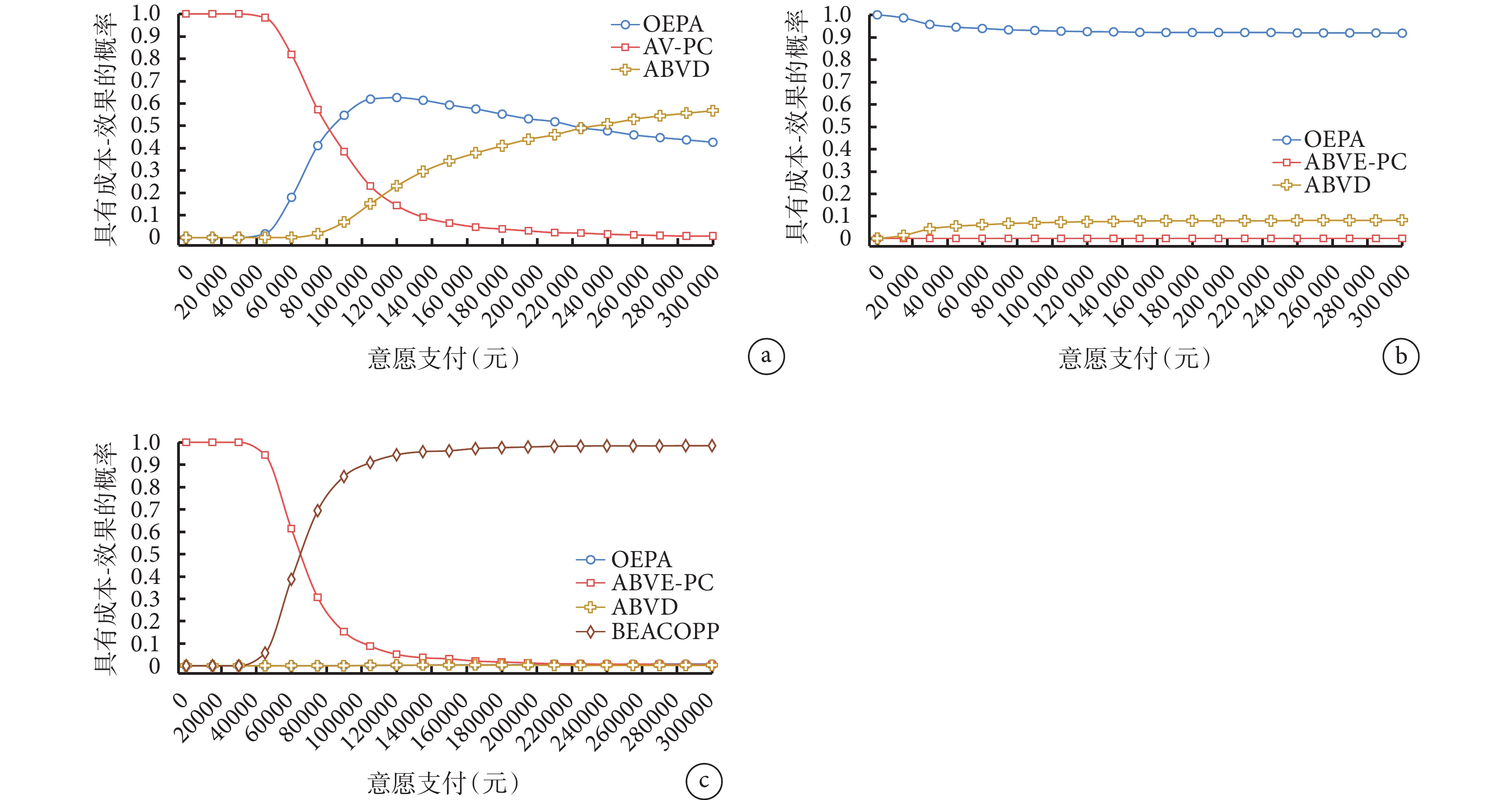 圖5
成本-效果可接受曲線
圖5
成本-效果可接受曲線
a:低危組;b:中危組;c:高危組。
3 討論
本研究通過構建決策樹模型,使用成本-效果分析法對低、中、高危兒童初診HL的化療方案進行經濟學評價。
在本研究中,納入了NCCN指南推薦的所有化療方案,包括ABVD和BEACOPP。但目前上述兩種方案不作為兒童HL初診化療方案的首選推薦,在某些特定情況下可進行選擇[23]。ABVD方案為成人HL常用的化療方案之一,曾是過去幾十年間最常用的兒童HL化療方案之一。美國斯坦福大學在1994年的臨床研究表明,接受MOPP-ABVD方案患兒的10年EFS為93%;兒童腫瘤協作組(Pediatric Oncology Group,POG)在1997年的研究結果顯示,其5年EFS為79%[24,25]。ABVD在兒童HL患者中可取得較好的療效。然而,高劑量的ABVD化療會使晚期不良反應的發生率升高,如男孩不育癥、心肺功能障礙、神經病變和第二惡性腫瘤等[26]。類似地,雖然BEACOPP可獲得較好的治療效果,但也可增加晚期不良反應的發生[27]。
國內外研究顯示,兒童HL的總體治療負擔較重。在發達國家中,治療HL的費用總體可以負擔,但對于發展中國家而言,治療費用仍然很昂貴[28]。一項2013—2017年埃及的研究顯示,兒童HL的治療中位成本為5 960美元,5%貼現率的成本-效益比為464美元,總體具有成本-效益[29]。在南非,2008年兒童HL治療2年的成本為6 647.27美元[28];在美國,2018年兒童HL的治療總成本在1 140~1 793美元之間[30];在埃塞俄比亞,2023年兒童HL每年的治療成本為6 252美元[31]。上述研究表明,發展中國家治療兒童HL的費用與本研究的結果基本一致。而在中國,目前暫無針對兒童HL的疾病負擔調查,在一項2018年調查所有HL患者疾病負擔的調查研究中,HL的診療為家庭帶來的年平均經濟負擔為177 601.74元,遠高于2018年中國人均可支配收入與患者家庭年收入的中位數[32]。目前,世界衛生組織基本藥品目錄已納入長春新堿、環磷酰胺、多柔比星、依托泊苷和達卡巴嗪,如何提高藥品可及性、降低藥品成本是未來減輕HL患者醫療負擔的努力方向[33]。
本研究存在以下局限性:① 兒童HL的化療方案會根據化療周期結束后的評估結果及患兒耐受性等進行調整,不同中心使用的續貫劑量及周期尚無統一標準,因此納入的研究時限較短;② 患兒對化療的反應不同使得后續是否聯合放療、放療的劑量和部位等存在較大的個體差異,因此本研究未納入放療成本,且由于數據可及的局限性,本研究僅納入直接醫療成本;③ 不同中心對危險度的評價標準略有差異,可能對效果指標產生影響;④ 目前暫無高質量的隨機臨床對照試驗評估不同化療方案間的效果差異,因此未來需要納入更多臨床試驗的結果提高效果指標的準確性。
目前國內暫無治療兒童HL的WTP統一標準。低危組AV-PC和高危組ABVE-PC成本最低,中危組OEPA具有成本-效果。若以2023年中國人均國內生產總值89 358元作為WTP閾值,對于兒童初治HL化療方案而言,低危組OEPA、中危組OEPA和高危組BEACOPP更具成本-效果。醫生可根據實際情況及患者支付意愿進行治療方案的選擇。
霍奇金淋巴瘤(Hodgkin lymphoma,HL)是一種高度可治愈的、起源于生發中心的B細胞惡性腫瘤[1]。HL的發病年齡呈雙峰分布,第一個發病高峰在青少年時期,是15~19歲青少年中最常見的惡性腫瘤[2]。HL對化療高度敏感,目前對于兒童初治HL多采用危險度分層治療,結合Ann Arbor分期與臨床癥狀將患兒分為低、中、高危,在不同的危險度下有多種化療方案可供選擇[3,4]。
對于不同的化療方案的臨床治療效果,均有大型隨機對照試驗的結果進行支撐,在多項回顧性研究中,也證明了這些方案間類似的臨床結局[5-7]。HL不僅會對患者造成身體上的傷害與生命上的威脅,更重要的是,它還會對家庭和社會造成沉重的經濟負擔[8]。藥物經濟學是經濟學原理和方法在藥物治療領域中的具體應用,是可從一系列用藥方案中選擇、判斷出最優方案的有效工具[9]。目前國內外尚無針對兒童初治HL化療方案的經濟學研究,因此,本研究將從醫療衛生體系角度出發,使用成本-效果分析法對不同危險度下的化療方案進行評價,為臨床和患者方案選擇提供衛生經濟學參考。
1 資料與方法
1.1 研究角度與對象
本研究從醫療衛生體系角度出發,模擬人群為經組織病理形態及免疫組織化學確診為HL,年齡≤21歲且既往未接受過手術、化療和放療等HL治療的患兒。
1.2 用藥方案
參考2021年美國國立綜合癌癥網絡(National Comprehensive Cancer Network,NCCN)發布的兒童HL臨床實踐指南(
根據文獻報告和專家意見咨詢,輔助用藥方案如下:格拉司瓊止吐、復方磺胺甲噁唑預防卡氏肺孢子蟲肺炎、右雷佐生護心(含多柔比星方案使用)、美司鈉預防出血性膀胱炎(含環磷酰胺方案使用)[18-21]。由于研究時限較短,不良反應僅考慮中性粒細胞減少,處理方法為人粒細胞刺激因子注射液連用14天[22]。
1.3 模型結構
采用TreeAge Pro 2022軟件進行決策樹模型的構建,對低、中、高危兒童初診HL的化療方案進行成本-效果分析,基于文獻資料的療程確定本研究的模型跨度時間為2~4周,本研究決策樹模型如圖1所示。
 圖1
決策樹模型圖
圖1
決策樹模型圖
a:低危組;b:中危組;c:高危組。
1.4 模型參數
1.4.1 成本參數
本次研究從醫療衛生體系角度出發,因此僅考慮直接醫療成本。由于除用藥外其他所有治療方式基本相同,本著經濟學保守原則,僅納入藥品成本進行計算。藥品成本包括化療藥品成本、輔助用藥成本以及不良反應處理成本。總成本=藥品單位價格×每化療周期藥品用量×方案推薦的化療周期。
藥品單位價格來源于四川省藥械招標采購服務中心官網公布的“聯動參考價格”,取藥品價格中位數作為成本參數,按該藥品的實際規格與轉換比計算藥品單位價格,取藥品價格的最高值及最低值作為敏感性分析波動范圍。其他成本參數參考四川省某三甲婦女兒童醫院2023年收費標準。由于研究時間較短,未進行成本貼現。
1.4.2 效果參數
根據多數臨床研究報告的主要結局指標,本研究將無事件生存率(event free survival,EFS)作為經濟學評價的效果指標,無事件生存定義為從治療開始到以下任一事件的發生:任何原因導致的死亡、原有HL出現的進展或復發、第二惡性腫瘤的發生。效果參數來源于NCCN指南推薦各方案臨床試驗報告的數據。
1.5 統計分析
采用TreeAge Pro 2022建立決策樹模型并進行數據處理與分析。在成本-效果分析中,通過設置相關參數的值,使用軟件計算成本-效果比和增量成本-效果比(incremental cost effectiveness ratio,ICER)。在單因素敏感性分析中,通過改變成本和EFS的變化范圍,觀察其對結果的影響。在概率敏感性分析中,假設成本參數服從Gamma分布,成本參數服從Beta分布,對低、中、高危化療方案的成本和效果參數進行1 000次蒙特卡洛模擬,得到成本-效果可接受曲線。
2 結果
2.1 成本信息
低、中、高危化療方案的成本見表1。其中甲基芐肼和博來霉素僅有一種聯動參考價格,故藥品成本以上下10%的范圍浮動。
2.2 EFS
低、中、高危化療方案的EFS見表2。高危組ABVD方案沒有報告95%可信區間,在敏感性分析中以上下10%的范圍作為參考區間。
2.3 成本-效果分析
低、中、高危化療方案的成本-效果分析結果見表3。結果顯示,低危組中,AV-PC方案成本最低且效果最差,相較于AV-PC方案,OEPA的ICER為80 699.86元,ABVD的ICER為108 798.80元;中危組中,OEPA方案成本最低且效果最優,為絕對優勢方案;高危組中,ABVE-PC方案成本最低且效果最差,相較于ABVE-PC方案,OEPA的ICER為149 262.27元,ABVD的ICER為472 090.00元,BEACOPP的ICER為64 651.88元。
2.4 單因素敏感性分析
對低危(圖2)、中危(圖3)、高危(圖4)化療方案的成本和效果變量進行單因素敏感性分析。
 圖2
低危組單因素敏感性分析旋風圖
圖2
低危組單因素敏感性分析旋風圖
a:OEPA和AV-PC;b:ABVD和AV-PC。
 圖3
中危組單因素敏感性分析旋風圖
圖3
中危組單因素敏感性分析旋風圖
a:OEPA和ABVE-PC;b:OEPA和ABVD。
 圖4
高危組單因素敏感性分析旋風圖
圖4
高危組單因素敏感性分析旋風圖
a:OEPA和ABVE-PC;b:ABVD和ABVE-PC;c:BEACOPP和ABVE-PC。
低危組中,對OEPA和AV-PC組分析結果影響最大的是OEPA的成本;對ABVD和AV-PC組分析結果影響最大的是ABVD的成本;中危組中,對OEPA和ABVE-PC組分析結果影響最大的是ABVE-PC的成本,對OEPA和ABVD組分析結果影響最大的是OEPA的成本;高危組中,對OEPA和ABVE-PC組分析結果影響最大的是OEPA的成本,對ABVD和ABVE-PC組分析結果影響最大的是ABVD的成本,對BEACOPP和ABVE-PC組分析結果影響最大的是BEACOPP的成本。大多數變量在其取值范圍內的變化不會對基礎分析結果穩健性產生影響。
2.5 概率敏感性分析
成本-效果可接受曲線如圖5所示。低危組中,當單位效果的意愿支付值(willingness to pay,WTP)小于80 800時,AV-PC為最優方案的概率最大;當WTP在80 800~214 000之間時,OEPA為最優方案的概率最大;當WTP大于214 000時,ABVD為最優方案的概率最大。中危組中,OEPA方案為最優方案的概率隨WTP的變化不大。高危組中,當單位效果的WTP小于64 650時,ABVE-PC為最優方案的概率最大;當WTP大于64 650時,BEACOPP為最優方案的概率最大,其余方案隨WTP的變化不大。
 圖5
成本-效果可接受曲線
圖5
成本-效果可接受曲線
a:低危組;b:中危組;c:高危組。
3 討論
本研究通過構建決策樹模型,使用成本-效果分析法對低、中、高危兒童初診HL的化療方案進行經濟學評價。
在本研究中,納入了NCCN指南推薦的所有化療方案,包括ABVD和BEACOPP。但目前上述兩種方案不作為兒童HL初診化療方案的首選推薦,在某些特定情況下可進行選擇[23]。ABVD方案為成人HL常用的化療方案之一,曾是過去幾十年間最常用的兒童HL化療方案之一。美國斯坦福大學在1994年的臨床研究表明,接受MOPP-ABVD方案患兒的10年EFS為93%;兒童腫瘤協作組(Pediatric Oncology Group,POG)在1997年的研究結果顯示,其5年EFS為79%[24,25]。ABVD在兒童HL患者中可取得較好的療效。然而,高劑量的ABVD化療會使晚期不良反應的發生率升高,如男孩不育癥、心肺功能障礙、神經病變和第二惡性腫瘤等[26]。類似地,雖然BEACOPP可獲得較好的治療效果,但也可增加晚期不良反應的發生[27]。
國內外研究顯示,兒童HL的總體治療負擔較重。在發達國家中,治療HL的費用總體可以負擔,但對于發展中國家而言,治療費用仍然很昂貴[28]。一項2013—2017年埃及的研究顯示,兒童HL的治療中位成本為5 960美元,5%貼現率的成本-效益比為464美元,總體具有成本-效益[29]。在南非,2008年兒童HL治療2年的成本為6 647.27美元[28];在美國,2018年兒童HL的治療總成本在1 140~1 793美元之間[30];在埃塞俄比亞,2023年兒童HL每年的治療成本為6 252美元[31]。上述研究表明,發展中國家治療兒童HL的費用與本研究的結果基本一致。而在中國,目前暫無針對兒童HL的疾病負擔調查,在一項2018年調查所有HL患者疾病負擔的調查研究中,HL的診療為家庭帶來的年平均經濟負擔為177 601.74元,遠高于2018年中國人均可支配收入與患者家庭年收入的中位數[32]。目前,世界衛生組織基本藥品目錄已納入長春新堿、環磷酰胺、多柔比星、依托泊苷和達卡巴嗪,如何提高藥品可及性、降低藥品成本是未來減輕HL患者醫療負擔的努力方向[33]。
本研究存在以下局限性:① 兒童HL的化療方案會根據化療周期結束后的評估結果及患兒耐受性等進行調整,不同中心使用的續貫劑量及周期尚無統一標準,因此納入的研究時限較短;② 患兒對化療的反應不同使得后續是否聯合放療、放療的劑量和部位等存在較大的個體差異,因此本研究未納入放療成本,且由于數據可及的局限性,本研究僅納入直接醫療成本;③ 不同中心對危險度的評價標準略有差異,可能對效果指標產生影響;④ 目前暫無高質量的隨機臨床對照試驗評估不同化療方案間的效果差異,因此未來需要納入更多臨床試驗的結果提高效果指標的準確性。
目前國內暫無治療兒童HL的WTP統一標準。低危組AV-PC和高危組ABVE-PC成本最低,中危組OEPA具有成本-效果。若以2023年中國人均國內生產總值89 358元作為WTP閾值,對于兒童初治HL化療方案而言,低危組OEPA、中危組OEPA和高危組BEACOPP更具成本-效果。醫生可根據實際情況及患者支付意愿進行治療方案的選擇。