引用本文: 顧佳磊, 毛曉春, 項洋鋒, 賞金標, 朱亦周. 甲狀腺髓樣癌側頸部淋巴結轉移的危險因素分析. 中國普外基礎與臨床雜志, 2024, 31(11): 1347-1351. doi: 10.7507/1007-9424.202404090 復制
甲狀腺髓樣癌(medullary thyroid carcinoma,MTC)是起源于甲狀腺濾泡旁細胞的一種罕見腫瘤,占甲狀腺癌的1%~2%[1],卻約占甲狀腺癌相關死亡率的13%[2]。與分化型甲狀腺癌相比,MTC惡性程度高,侵襲性強,易發生淋巴結轉移和遠處轉移,10年生存率為40%~90%[3-4]。頸部淋巴結轉移與MTC腫瘤復發、預后不佳密切相關。MTC對放化療不敏感,手術是最有效的治療方式。2015年美國甲狀腺協會(American Thyroid Association,ATA)修訂的《甲狀腺髓樣癌管理指南》及由中國研究型醫院學會等單位發布的《甲狀腺髓樣癌診斷與治療中國專家共識(2020版)》均推薦甲狀腺全切除及中央區淋巴結清掃術作為MTC的初始基本術式[1, 5]。但對于術前評估側頸部淋巴結未轉移的MTC患者是否行預防性側頸淋巴結清掃尚存在爭議。本研究回顧性分析了132例MTC患者的臨床病理特征及隨訪資料,探討影響側頸部淋巴結轉移(lateral lymph node metastasis,LLNM)的危險因素,旨在為MTC患者首次手術范圍的個體化選擇提供依據。
1 資料和方法
1.1 臨床資料
回顧性分析2015年3月至2023年7月期間在浙江省腫瘤醫院接受初次手術治療的MTC患者的臨床資料。本研究的納入標準:① 所有患者均為初診,并在浙江省腫瘤醫院接受初次手術,術前未接受放、化療等輔助治療;② 術后經常規病理等檢查確認為MTC;③ 臨床資料完整。排除標準:① 任何原因導致的未行手術者;② 既往有其他器官的惡性腫瘤病史。根據納入和排除標準,總共納入132例MTC患者的資料。其中女72例(54.5%),男60例(45.5%);年齡10~81歲、(51.1±13.6)歲;病灶最大徑0.2~6.5 cm,中位1.45(0.80,2.50)cm;雙側累及17例(12.9%),多灶12例(9.1%);被膜侵犯33例(25.0%);中央區淋巴結轉移(central lymph node metastasis,CLNM)60例(45.5%),LLNM 46例(34.8%);TNM分期 [美國癌癥聯合委員會(American Joint Committee on Cancer,AJCC)第8版]Ⅰ期50例(37.9%),Ⅱ期12例(9.1%),Ⅲ期24例(18.2%),Ⅳ期46例(34.8%)。
1.2 手術范圍
本組病例的甲狀腺手術方式包括:當腫瘤局限于一側腺葉內行患側腺葉+峽部切除,合并對側良性結節時加做對側甲狀腺部分切除術,腫瘤累及雙側腺體或多發病灶者行甲狀腺全切除術。頸部淋巴結的處理方式包括:在切除甲狀腺原發腫瘤的同時清掃患側中央區淋巴結,術前影像學檢查(B超、CT)提示或細針穿刺(fine-needle aspiration,FNA)細胞學檢查確診的側頸部有淋巴轉移者行側頸淋巴結清掃術,對于臨床未懷疑的側頸部淋巴結不做預防性側頸淋巴結清掃。
1.3 統計學方法
運用 SPSS 22.0 軟件進行數據的統計學分析處理。本研究中計量資料服從正態分布時用均數±標準差( ±s)的方式表達,不服從正態分布時則用中位數(P25,P75)表示;計數資料用例和百分比來表述。單因素分析采用四格表或R×C列聯表χ2檢驗(計數資料)和Mann-Whitney非參數檢驗(偏態分布的計量資料)。采用多因素logistic回歸分析探索MTC發生LLNM的相關因素,采用受試者工作特征曲線(receiver operator characteristic curve,ROC曲線)獲取實驗室檢查指標數值的最佳截點。檢驗水準α=0.05。
±s)的方式表達,不服從正態分布時則用中位數(P25,P75)表示;計數資料用例和百分比來表述。單因素分析采用四格表或R×C列聯表χ2檢驗(計數資料)和Mann-Whitney非參數檢驗(偏態分布的計量資料)。采用多因素logistic回歸分析探索MTC發生LLNM的相關因素,采用受試者工作特征曲線(receiver operator characteristic curve,ROC曲線)獲取實驗室檢查指標數值的最佳截點。檢驗水準α=0.05。
2 結果
2.1 MTC發生LLNM的單因素分析結果
132例MTC患者中,發生LLNM 46例。單因素分析結果表明,性別、術前降鈣素(calcitonin,Ctn)水平、術前癌胚抗原(carcinoembryonic antigen,CEA)水平、腫瘤直徑、被膜侵犯和CLNM是MTC患者發生LLNM的影響因素(P<0.05),男性、術前Ctn高水平、術前CEA高水平、腫瘤直徑大、有被膜侵犯以及發生CLNM的MTC患者發生LLNM的風險更高,見表1。
2.2 MTC發生LLNM的多因素分析結果
多因素分析結果顯示,性別、術前Ctn水平、被膜侵犯和CLNM是MTC患者發生LLNM的影響因素(P<0.05),見表2。男性、術前Ctn高水平、被膜侵犯、CLNM的患者LLNM的風險更高。logistic回歸模型總的預測準確率為65.2%,共線性診斷結果見表3。評估該回歸模型的擬合優度,Hosmer-Lemeshow檢驗(HL檢驗)的P值為0.989。
2.3 預測模型及各危險因素對MTC LLNM的診斷價值
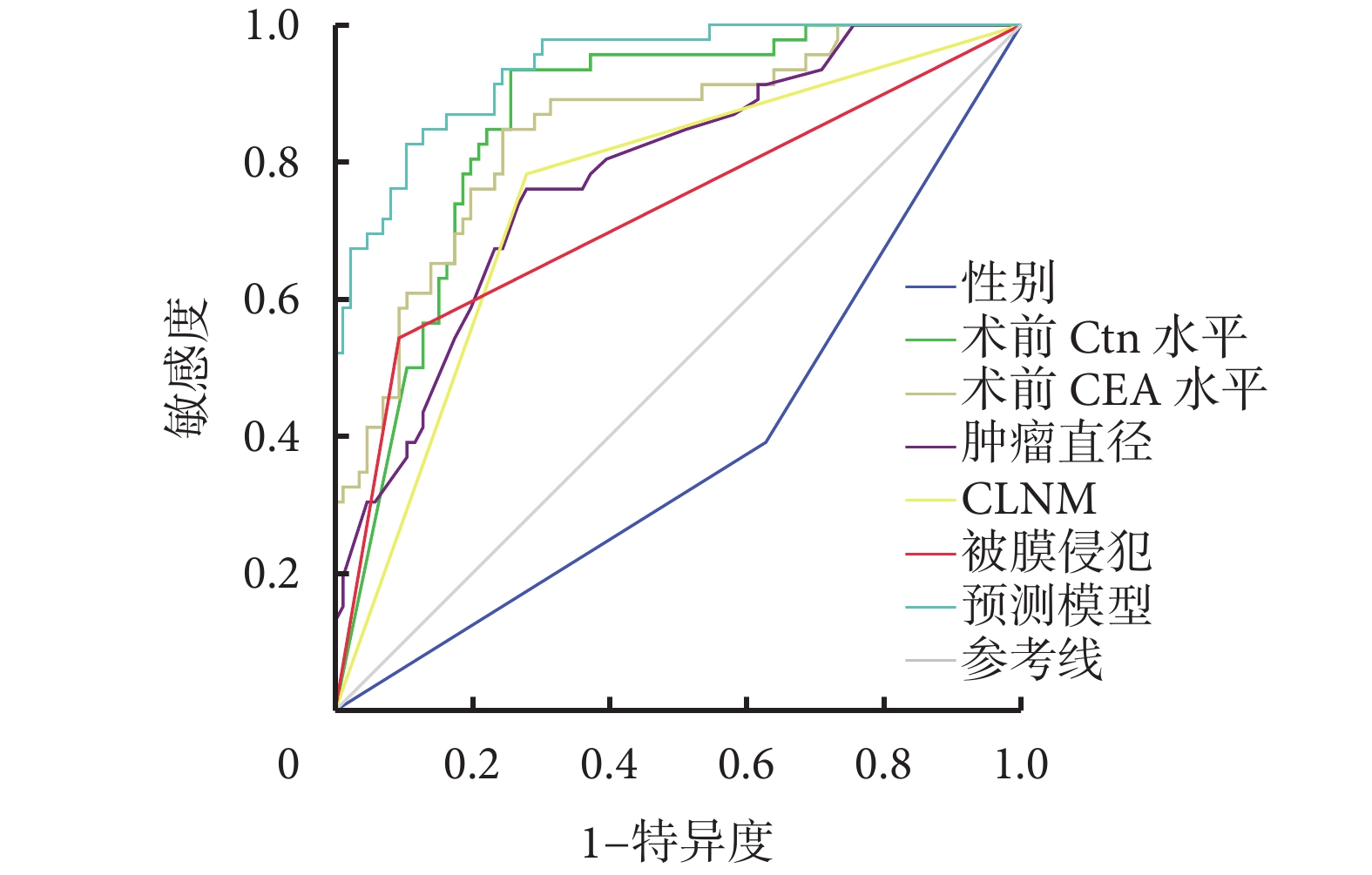
采用ROC曲線評估預測模型及各影響因素對MTC LLNM的診斷價值,見表4。預測模型評估LLNM的ROC曲線下面積(area under the curve,AUC)為0.938 [95%CI(0.899,0.977),P<0.001],均大于其他指標,其敏感性為82.6%,特異性為89.5%。術前血清Ctn水平診斷MTC LLNM的ROC曲線表明:當約登指數為0.679時,AUC值最大,為0.856 [95%CI(0.791,0.921),P<0.001],說明術前血清Ctn水平對診斷MTC LLNM的準確性較高,此時術前血清Ctn水平截點為482.50 pg/mL,敏感性為93.5%,特異性為74.4%(圖1)。
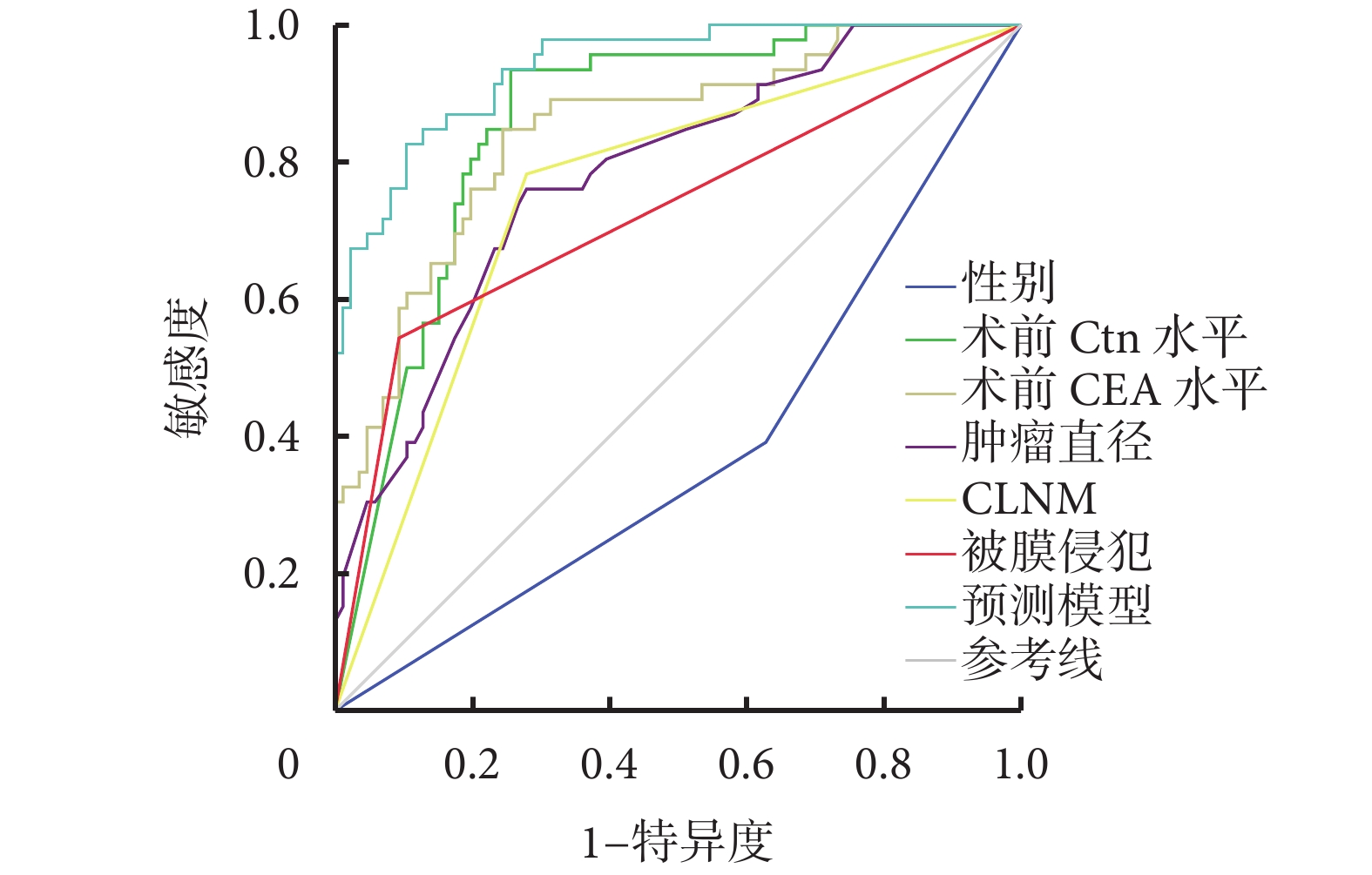 圖1
預測模型及各影響因素預測LLNM的ROC曲線
圖1
預測模型及各影響因素預測LLNM的ROC曲線
3 討論
MTC不攝碘、對放療不敏感,手術是MTC患者唯一有治愈希望的治療方式。2015年ATA指南推薦[1],MTC的標準手術方式是甲狀腺全切除術,同時根據血清Ctn水平及超聲檢查結果,加做頸部淋巴結清掃術。對于超聲檢查未發現頸部淋巴結轉移、無遠處轉移的MTC患者,在甲狀腺全切除的同時行中央區淋巴結的清掃,但對于此類MTC患者是否行預防性側頸部淋巴結清掃未達成共識。頸部淋巴結轉移是MTC的臨床特點,也是MTC患者治療后局部復發和遠處轉移的主要危險因素,影響MTC患者的預后[6]。轉移淋巴結殘留會降低生化治愈率及縮短疾病特異性生存期,但擴大手術范圍會增加并發癥的風險,因此術前評估MTC患者頸部淋巴結尤其是側頸部淋巴結轉移至關重要。診斷 MTC 淋巴結轉移的常見方法包括影像學方法、核醫學、FNA細胞學檢查和洗脫液檢測[7]。有研究[8]報道即使對頸部淋巴結進行術前影像學檢查及術中評估,仍有1/3的轉移淋巴結被漏診。頸部淋巴結轉移是MTC患者高復發率和低生存率的一個重要危險因素。因此,研究MTC患者頸部淋巴結轉移的高風險因素,對MTC患者的治療、改善預后有重要的指導作用。
性別是MTC患者發生頸部淋巴結轉移的危險因素,本研究單因素及多因素分析均提示男性MTC患者更易出現LLNM,這與大多數文獻的研究結果一致[9]。Esfandiari等[10]報道,腫瘤直徑<2 cm的MTC患者頸部淋巴結轉移率為43%,而腫瘤直徑≥2 cm的患者轉移率為65%,提示腫瘤直徑與頸部淋巴結轉移相關。本研究單因素分析結果提示MTC患者LLNM與原發灶大小有相關性,但進一步多因素分析發現腫瘤直徑并不是LLNM的危險因素。有研究[11]發現MTC患者年齡越大,預后越差,且淋巴結轉移是MTC生存率低的預后因素之一。但是本研究結果發現年齡不是MTC患者發生LLNM的危險因素。Scopsi等[12]對109例MTC患者進行回顧性研究發現,腺外侵犯、男性等是MTC患者復發的高危因素,并且腺外侵犯提示預后不良。Zhou等[13]通過對美國監測、流行病學和結果數據庫(Surveillance, Epidemiology, and End Results,SEER)714例MTC患者的數據進行分析,結果發現腺外侵犯是MTC患者發生LNNM的潛在危險因素,本研究結果也顯示被膜侵犯是MTC發生LLNM的風險因素,而被膜侵犯是腺外侵犯的早期過程。Fan等[14]對65例MTC患者的數據進行回顧性分析,單因素分析結果提示腫瘤多灶性是MTC患者發生LLNM的風險因素,但多因素分析顯示多灶性并不是MTC患者LLNM的預測因素。同樣本研究數據也提示多灶性及雙側癌灶均與MTC患者LLNM無顯著相關性。Machens等[15]通過對193例MTC患者進行分析發現,CLNM數越多,發生LLNM的可能性越大。因此,英國國家多學科指南[16]推薦對于有CLNM的MTC患者行預防性側頸部淋巴結清掃。本研究結果顯示CLNM是MTC患者發生LLNM的危險因素。
Ctn是一類主要由甲狀腺濾泡旁C細胞產生的肽類激素。由于血清Ctn的高敏感性和特異性,它已成為監測MTC患者治療后復發或進展的最敏感指標,同時應用于MTC的術前診斷及術后復發轉移的判斷[17]。有研究[18]報道血清Ctn水平與MTC患者LLNM密切相關,對于評估伴有LLNM的MTC患者頸部淋巴結清掃范圍的決策有重要的臨床意義,該研究發現術前血清Ctn超過20 pg/mL和200 pg/mL分別與同側頸外側淋巴結轉移和對側頸外側淋巴結轉移有關。Machens等[15]的研究顯示,術前血清Ctn水平能夠預測不同區域的淋巴結轉移:術前血清Ctn水平超過20、50和200 pg/mL分別與同側中央和頸外側淋巴結轉移、對側CLNM和對側頸外側淋巴結轉移相關。本研究單因素及多因素分析結果提示高水平的血清Ctn 是MTC患者發生LLNM的危險因素。2015年ATA修訂的MTC管理指南推薦:術前Ctn水平≥200 pg/mL時可考慮行側頸淋巴結清掃。本研究采用ROC曲線計算預測LLNM的術前Ctn水平臨界值,結果顯示當術前Ctn水平>482.50 pg/mL時預測MTC患者發生LLNM的效果最佳。
MTC患者的腫瘤細胞也會分泌CEA,但是該指標也存在于其他腫瘤中,尤其是胃腸道腫瘤。盡管血清CEA水平的特異度沒有Ctn高,但對MTC復發有一定預測作用。Machens等[19]研究發現,在MTC患者中血清CEA表達水平越高預示著淋巴結轉移范圍越大,疾病進展越快。本研究單因素分析結果提示高水平的血清CEA與MTC患者LLNM有相關性,但多因素分析顯示血清CEA水平不是MTC發生LLNM的預測因素,可能與本研究樣本量小有關。
本研究仍存在一定的局限。大部分患者的基因突變情況缺失,部分患者的隨訪時間較短,故未分析樣本的預后情況,后續需進一步完善基因突變結果及隨訪資料。此外,此次分析為單中心數據的回顧性研究,所得結論還需多中心、大樣本的數據資料進一步深入分析和研究論證。國內有學者利用SEER數據庫建立了基于AJCC TNM分期的中晚期MTC患者術后長期腫瘤特異性生存的預測模型,有助于指導個性化、精準、全面的治療決策[20]。
綜上所述,本研究結果表明,男性、被膜侵犯、術前高Ctn水平以及CLNM是MTC發生LLNM的危險因素(P<0.05)。因此,當MTC患者存在上述高危因素時,臨床醫師需要警惕LLNM的可能性,本研究結果對制定初始手術范圍的個體化方案具有良好的臨床參考價值。
重要聲明
利益沖突聲明:本文全體作者閱讀并理解了《中國普外基礎與臨床雜志》的政策聲明,我們沒有相互競爭的利益。
作者貢獻聲明:顧佳磊,實施研究、統計學分析、論文撰寫;毛曉春、項洋鋒,論文修改、技術支持;賞金標,研究指導、論文修改;朱亦周,數據收集整理、統計學分析。
倫理聲明:本研究已通過浙江省腫瘤醫院醫學倫理委員會的倫理審核批準,批文編號:IRB-2024-802(IIT)。
甲狀腺髓樣癌(medullary thyroid carcinoma,MTC)是起源于甲狀腺濾泡旁細胞的一種罕見腫瘤,占甲狀腺癌的1%~2%[1],卻約占甲狀腺癌相關死亡率的13%[2]。與分化型甲狀腺癌相比,MTC惡性程度高,侵襲性強,易發生淋巴結轉移和遠處轉移,10年生存率為40%~90%[3-4]。頸部淋巴結轉移與MTC腫瘤復發、預后不佳密切相關。MTC對放化療不敏感,手術是最有效的治療方式。2015年美國甲狀腺協會(American Thyroid Association,ATA)修訂的《甲狀腺髓樣癌管理指南》及由中國研究型醫院學會等單位發布的《甲狀腺髓樣癌診斷與治療中國專家共識(2020版)》均推薦甲狀腺全切除及中央區淋巴結清掃術作為MTC的初始基本術式[1, 5]。但對于術前評估側頸部淋巴結未轉移的MTC患者是否行預防性側頸淋巴結清掃尚存在爭議。本研究回顧性分析了132例MTC患者的臨床病理特征及隨訪資料,探討影響側頸部淋巴結轉移(lateral lymph node metastasis,LLNM)的危險因素,旨在為MTC患者首次手術范圍的個體化選擇提供依據。
1 資料和方法
1.1 臨床資料
回顧性分析2015年3月至2023年7月期間在浙江省腫瘤醫院接受初次手術治療的MTC患者的臨床資料。本研究的納入標準:① 所有患者均為初診,并在浙江省腫瘤醫院接受初次手術,術前未接受放、化療等輔助治療;② 術后經常規病理等檢查確認為MTC;③ 臨床資料完整。排除標準:① 任何原因導致的未行手術者;② 既往有其他器官的惡性腫瘤病史。根據納入和排除標準,總共納入132例MTC患者的資料。其中女72例(54.5%),男60例(45.5%);年齡10~81歲、(51.1±13.6)歲;病灶最大徑0.2~6.5 cm,中位1.45(0.80,2.50)cm;雙側累及17例(12.9%),多灶12例(9.1%);被膜侵犯33例(25.0%);中央區淋巴結轉移(central lymph node metastasis,CLNM)60例(45.5%),LLNM 46例(34.8%);TNM分期 [美國癌癥聯合委員會(American Joint Committee on Cancer,AJCC)第8版]Ⅰ期50例(37.9%),Ⅱ期12例(9.1%),Ⅲ期24例(18.2%),Ⅳ期46例(34.8%)。
1.2 手術范圍
本組病例的甲狀腺手術方式包括:當腫瘤局限于一側腺葉內行患側腺葉+峽部切除,合并對側良性結節時加做對側甲狀腺部分切除術,腫瘤累及雙側腺體或多發病灶者行甲狀腺全切除術。頸部淋巴結的處理方式包括:在切除甲狀腺原發腫瘤的同時清掃患側中央區淋巴結,術前影像學檢查(B超、CT)提示或細針穿刺(fine-needle aspiration,FNA)細胞學檢查確診的側頸部有淋巴轉移者行側頸淋巴結清掃術,對于臨床未懷疑的側頸部淋巴結不做預防性側頸淋巴結清掃。
1.3 統計學方法
運用 SPSS 22.0 軟件進行數據的統計學分析處理。本研究中計量資料服從正態分布時用均數±標準差( ±s)的方式表達,不服從正態分布時則用中位數(P25,P75)表示;計數資料用例和百分比來表述。單因素分析采用四格表或R×C列聯表χ2檢驗(計數資料)和Mann-Whitney非參數檢驗(偏態分布的計量資料)。采用多因素logistic回歸分析探索MTC發生LLNM的相關因素,采用受試者工作特征曲線(receiver operator characteristic curve,ROC曲線)獲取實驗室檢查指標數值的最佳截點。檢驗水準α=0.05。
±s)的方式表達,不服從正態分布時則用中位數(P25,P75)表示;計數資料用例和百分比來表述。單因素分析采用四格表或R×C列聯表χ2檢驗(計數資料)和Mann-Whitney非參數檢驗(偏態分布的計量資料)。采用多因素logistic回歸分析探索MTC發生LLNM的相關因素,采用受試者工作特征曲線(receiver operator characteristic curve,ROC曲線)獲取實驗室檢查指標數值的最佳截點。檢驗水準α=0.05。
2 結果
2.1 MTC發生LLNM的單因素分析結果
132例MTC患者中,發生LLNM 46例。單因素分析結果表明,性別、術前降鈣素(calcitonin,Ctn)水平、術前癌胚抗原(carcinoembryonic antigen,CEA)水平、腫瘤直徑、被膜侵犯和CLNM是MTC患者發生LLNM的影響因素(P<0.05),男性、術前Ctn高水平、術前CEA高水平、腫瘤直徑大、有被膜侵犯以及發生CLNM的MTC患者發生LLNM的風險更高,見表1。
2.2 MTC發生LLNM的多因素分析結果
多因素分析結果顯示,性別、術前Ctn水平、被膜侵犯和CLNM是MTC患者發生LLNM的影響因素(P<0.05),見表2。男性、術前Ctn高水平、被膜侵犯、CLNM的患者LLNM的風險更高。logistic回歸模型總的預測準確率為65.2%,共線性診斷結果見表3。評估該回歸模型的擬合優度,Hosmer-Lemeshow檢驗(HL檢驗)的P值為0.989。
2.3 預測模型及各危險因素對MTC LLNM的診斷價值
采用ROC曲線評估預測模型及各影響因素對MTC LLNM的診斷價值,見表4。預測模型評估LLNM的ROC曲線下面積(area under the curve,AUC)為0.938 [95%CI(0.899,0.977),P<0.001],均大于其他指標,其敏感性為82.6%,特異性為89.5%。術前血清Ctn水平診斷MTC LLNM的ROC曲線表明:當約登指數為0.679時,AUC值最大,為0.856 [95%CI(0.791,0.921),P<0.001],說明術前血清Ctn水平對診斷MTC LLNM的準確性較高,此時術前血清Ctn水平截點為482.50 pg/mL,敏感性為93.5%,特異性為74.4%(圖1)。
 圖1
預測模型及各影響因素預測LLNM的ROC曲線
圖1
預測模型及各影響因素預測LLNM的ROC曲線
3 討論
MTC不攝碘、對放療不敏感,手術是MTC患者唯一有治愈希望的治療方式。2015年ATA指南推薦[1],MTC的標準手術方式是甲狀腺全切除術,同時根據血清Ctn水平及超聲檢查結果,加做頸部淋巴結清掃術。對于超聲檢查未發現頸部淋巴結轉移、無遠處轉移的MTC患者,在甲狀腺全切除的同時行中央區淋巴結的清掃,但對于此類MTC患者是否行預防性側頸部淋巴結清掃未達成共識。頸部淋巴結轉移是MTC的臨床特點,也是MTC患者治療后局部復發和遠處轉移的主要危險因素,影響MTC患者的預后[6]。轉移淋巴結殘留會降低生化治愈率及縮短疾病特異性生存期,但擴大手術范圍會增加并發癥的風險,因此術前評估MTC患者頸部淋巴結尤其是側頸部淋巴結轉移至關重要。診斷 MTC 淋巴結轉移的常見方法包括影像學方法、核醫學、FNA細胞學檢查和洗脫液檢測[7]。有研究[8]報道即使對頸部淋巴結進行術前影像學檢查及術中評估,仍有1/3的轉移淋巴結被漏診。頸部淋巴結轉移是MTC患者高復發率和低生存率的一個重要危險因素。因此,研究MTC患者頸部淋巴結轉移的高風險因素,對MTC患者的治療、改善預后有重要的指導作用。
性別是MTC患者發生頸部淋巴結轉移的危險因素,本研究單因素及多因素分析均提示男性MTC患者更易出現LLNM,這與大多數文獻的研究結果一致[9]。Esfandiari等[10]報道,腫瘤直徑<2 cm的MTC患者頸部淋巴結轉移率為43%,而腫瘤直徑≥2 cm的患者轉移率為65%,提示腫瘤直徑與頸部淋巴結轉移相關。本研究單因素分析結果提示MTC患者LLNM與原發灶大小有相關性,但進一步多因素分析發現腫瘤直徑并不是LLNM的危險因素。有研究[11]發現MTC患者年齡越大,預后越差,且淋巴結轉移是MTC生存率低的預后因素之一。但是本研究結果發現年齡不是MTC患者發生LLNM的危險因素。Scopsi等[12]對109例MTC患者進行回顧性研究發現,腺外侵犯、男性等是MTC患者復發的高危因素,并且腺外侵犯提示預后不良。Zhou等[13]通過對美國監測、流行病學和結果數據庫(Surveillance, Epidemiology, and End Results,SEER)714例MTC患者的數據進行分析,結果發現腺外侵犯是MTC患者發生LNNM的潛在危險因素,本研究結果也顯示被膜侵犯是MTC發生LLNM的風險因素,而被膜侵犯是腺外侵犯的早期過程。Fan等[14]對65例MTC患者的數據進行回顧性分析,單因素分析結果提示腫瘤多灶性是MTC患者發生LLNM的風險因素,但多因素分析顯示多灶性并不是MTC患者LLNM的預測因素。同樣本研究數據也提示多灶性及雙側癌灶均與MTC患者LLNM無顯著相關性。Machens等[15]通過對193例MTC患者進行分析發現,CLNM數越多,發生LLNM的可能性越大。因此,英國國家多學科指南[16]推薦對于有CLNM的MTC患者行預防性側頸部淋巴結清掃。本研究結果顯示CLNM是MTC患者發生LLNM的危險因素。
Ctn是一類主要由甲狀腺濾泡旁C細胞產生的肽類激素。由于血清Ctn的高敏感性和特異性,它已成為監測MTC患者治療后復發或進展的最敏感指標,同時應用于MTC的術前診斷及術后復發轉移的判斷[17]。有研究[18]報道血清Ctn水平與MTC患者LLNM密切相關,對于評估伴有LLNM的MTC患者頸部淋巴結清掃范圍的決策有重要的臨床意義,該研究發現術前血清Ctn超過20 pg/mL和200 pg/mL分別與同側頸外側淋巴結轉移和對側頸外側淋巴結轉移有關。Machens等[15]的研究顯示,術前血清Ctn水平能夠預測不同區域的淋巴結轉移:術前血清Ctn水平超過20、50和200 pg/mL分別與同側中央和頸外側淋巴結轉移、對側CLNM和對側頸外側淋巴結轉移相關。本研究單因素及多因素分析結果提示高水平的血清Ctn 是MTC患者發生LLNM的危險因素。2015年ATA修訂的MTC管理指南推薦:術前Ctn水平≥200 pg/mL時可考慮行側頸淋巴結清掃。本研究采用ROC曲線計算預測LLNM的術前Ctn水平臨界值,結果顯示當術前Ctn水平>482.50 pg/mL時預測MTC患者發生LLNM的效果最佳。
MTC患者的腫瘤細胞也會分泌CEA,但是該指標也存在于其他腫瘤中,尤其是胃腸道腫瘤。盡管血清CEA水平的特異度沒有Ctn高,但對MTC復發有一定預測作用。Machens等[19]研究發現,在MTC患者中血清CEA表達水平越高預示著淋巴結轉移范圍越大,疾病進展越快。本研究單因素分析結果提示高水平的血清CEA與MTC患者LLNM有相關性,但多因素分析顯示血清CEA水平不是MTC發生LLNM的預測因素,可能與本研究樣本量小有關。
本研究仍存在一定的局限。大部分患者的基因突變情況缺失,部分患者的隨訪時間較短,故未分析樣本的預后情況,后續需進一步完善基因突變結果及隨訪資料。此外,此次分析為單中心數據的回顧性研究,所得結論還需多中心、大樣本的數據資料進一步深入分析和研究論證。國內有學者利用SEER數據庫建立了基于AJCC TNM分期的中晚期MTC患者術后長期腫瘤特異性生存的預測模型,有助于指導個性化、精準、全面的治療決策[20]。
綜上所述,本研究結果表明,男性、被膜侵犯、術前高Ctn水平以及CLNM是MTC發生LLNM的危險因素(P<0.05)。因此,當MTC患者存在上述高危因素時,臨床醫師需要警惕LLNM的可能性,本研究結果對制定初始手術范圍的個體化方案具有良好的臨床參考價值。
重要聲明
利益沖突聲明:本文全體作者閱讀并理解了《中國普外基礎與臨床雜志》的政策聲明,我們沒有相互競爭的利益。
作者貢獻聲明:顧佳磊,實施研究、統計學分析、論文撰寫;毛曉春、項洋鋒,論文修改、技術支持;賞金標,研究指導、論文修改;朱亦周,數據收集整理、統計學分析。
倫理聲明:本研究已通過浙江省腫瘤醫院醫學倫理委員會的倫理審核批準,批文編號:IRB-2024-802(IIT)。